- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Phân biệt nhịp tim nhanh thất (VT) và nhịp nhanh kịch phát trên thất (SVT) dẫn truyền lệch hướng
Phân biệt nhịp tim nhanh thất (VT) và nhịp nhanh kịch phát trên thất (SVT) dẫn truyền lệch hướng
Sự khác biệt quan trọng nhất là liệu các nhịp điệu là tâm thất (VT) hoặc trên thất, SVT với dị thường dẫn truyền, vì điều này sẽ ảnh hưởng đáng kể cách quản lý bệnh nhân.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhìn vào điện tâm đồ này
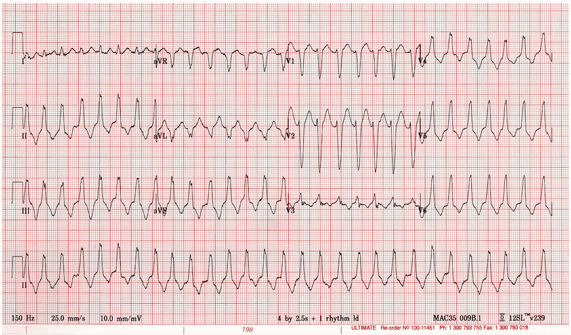
Có ba khả năng chẩn đoán chính
VT.
SVT với dẫn truyền bất thường do block nhánh.
SVT với dẫn truyền bất thường là do hội chứng Wolff-Parkinson-White.
Sự khác biệt quan trọng nhất là liệu các nhịp điệu là tâm thất (VT) hoặc trên thất (SVT với dị thường dẫn truyền), vì điều này sẽ ảnh hưởng đáng kể cách quản lý bệnh nhân. SVTs thường đáp ứng tốt với thuốc ức chế nút AV, trong khi đó bệnh nhân với VT có thể bị suy giảm huyết động nếu sai lầm do dùng thuốc chặn nút AV.
Thật không may, sự khác biệt điện tâm đồ của VT từ SVT với dị thươngf không phải là luôn luôn có thể.
Có một số tính năng điện tâm đồ làm tăng khả năng VT
Hình thái RBBB không có điển hình hoặc LBBB.
Độ lệch trục nghiêm trọng ("trục vô định") - QRS dương trong aVR và âm trong DI + aVF.
Phức bộ QRS rộng (> 160ms).
Phân ly AV (P và QRS ở mức độ khác nhau).
Sự bắt nhịp - xảy ra khi nút xoang nhĩ 'bắt' tâm thất thoáng qua, ở giữa phân ly AV, để tạo ra một phức bộ QRS với thời gian bình thường.
Hợp nhịp - xảy ra khi nhịp xoang và nhịp tâm thất trùng để tạo ra một tổ hợp lai.
Hòa hợp dương tính hay âm tính trong suốt các chuyển đạo ngực, nghĩa là chuyển đạo V1 - 6 chương trình hoàn toàn dương (R) hoặc hoàn toàn âm (QS) phức hợp, không có RS.
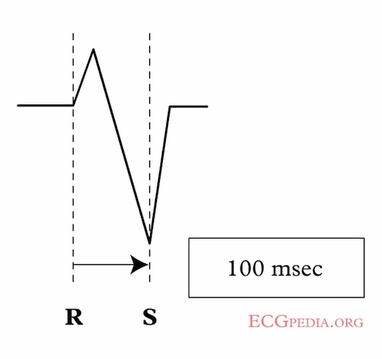
Dấu hiệu Brugada - Khoảng cách từ sự khởi đầu của phức bộ QRS đến điểm thấp nhất của sóng S > 100ms
Dấu hiệu Josephson - khía hình chữ V gần chỗ thấp nhất của sóng S.
Phức bộ RSR” trái cao như tai thỏ. Đây là dấu hiệu đặc hiệu nhất ủng hộ VT. Điều này trái ngược với RBBB, nơi bên phải là cao.
Ví dụ về các tính năng điện tâm đồ được trình bày dưới đây:
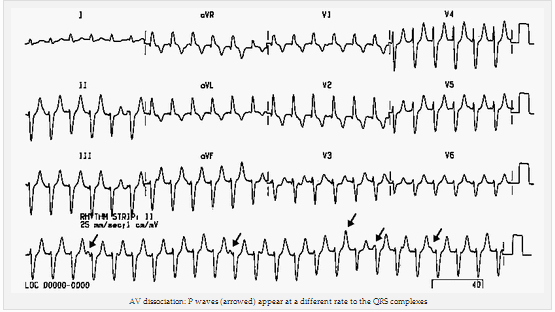
Phân ly AV: Sóng P (mũi tên) xuất hiện với một tốc độ khác nhau đến các phức bộ QRS.
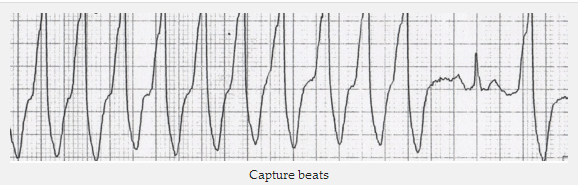
Sự bắt nhịp
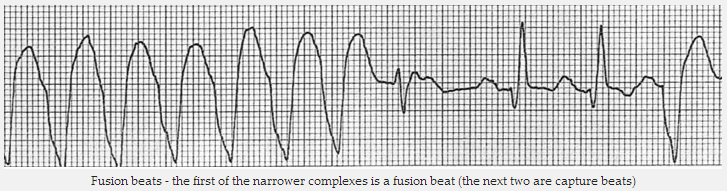
Hợp nhịp - phức bộ đầu tiên hẹp nhất là hợp nhịp, (tiếp theo là hai nhịp bắt nhịp)
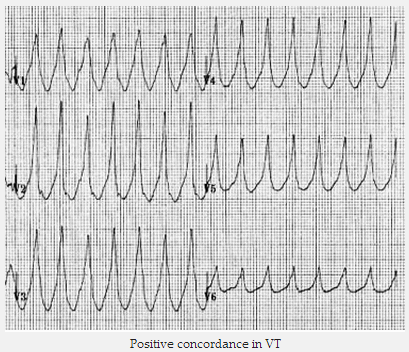
Sự hòa hợp dương trong VT
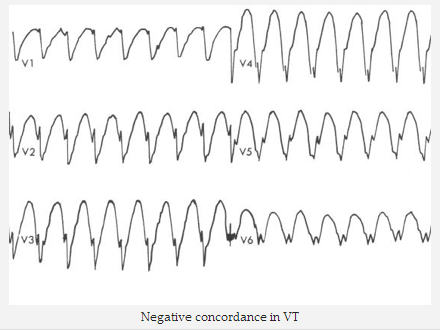
Sự hòa hợp âm trong VT
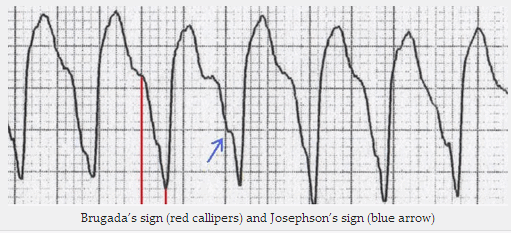
Dấu hiệu Brugada (màu đỏ) và dấu hiệu Josephson (mũi tên màu xanh)
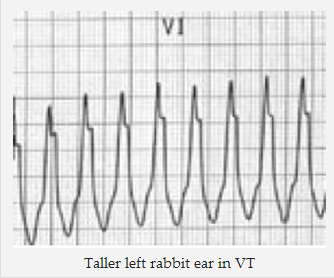
Cao tai thỏ bênh trái trong VT
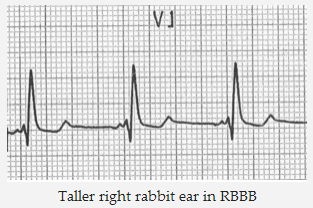
Tai thỏ phải cao hơn trong RBBB
Khả năng của VT cũng tăng lên với
Tuổi > 35 (giá trị tiên đoán dương tính là 85%).
Bệnh tim cấu trúc.
Bệnh tim thiếu máu.
MI thành trước.
Suy tim sung huyết.
Bệnh cơ tim.
Lịch sử gia đình đột tử do tim (điều kiện này cho thấy như HOCM, hội chứng QT kéo dài bẩm sinh, hội chứng Brugada hoặc loạn sản thất phải arrhythmogenic có liên quan đến VT).
Khả năng SVT với dị thường được tăng lên nếu
ECG trước đó cho thấy một mô hình block nhánh với hình thái giống với nhịp tim nhanh phức bộ QRS rộng.
ECG trước đó cho thấy bằng chứng của WPW (PR ngắn < 120ms, QRS rộng, sóng delta).
Bệnh nhân có tiền sử loạn nhịp nhanh kịch phát đã được kết thúc thành công với adenosine hoặc phế vị.
Thủ thuật nâng cao để chẩn đoán VT - Tiêu chí Brugada
Đối với các trường hợp khó khăn, các thủ thuật Brugada có thể được sử dụng để phân biệt giữa VT và SVT dị thường.
Các thủ thuật được theo dõi từ trên xuống dưới - nếu có các tiêu chí hài lòng sau đó VT được chẩn đoán.
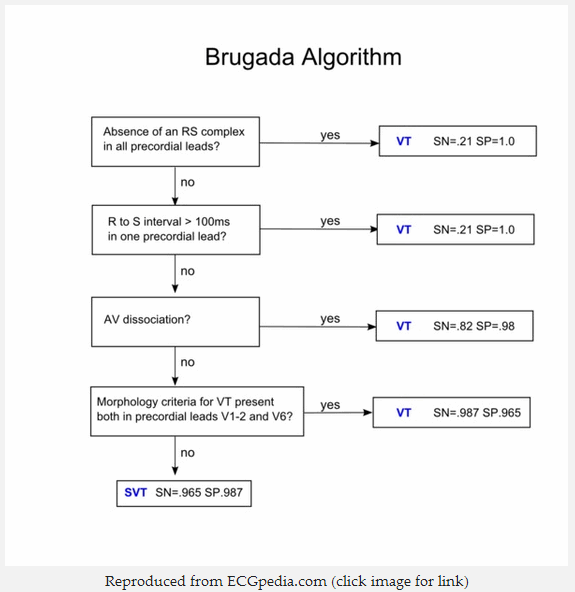
1. Vắng mặt phức bộ RS trong tất cả các đạo trình trước tim
Điều này về cơ bản giống như có sự hòa hợp dương hay âm.
Nếu tất cả các đạo trình trước tim bao gồm R hai pha hoặc sóng S sau đó VT được chẩn đoán.
Nếu có bất kỳ phức RS hiện diện trong V1 - 6 => di chuyển sang bước tiếp theo của thủ thuật.
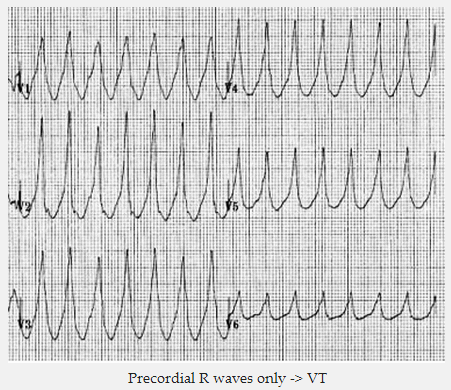
Sóng R đạo trình trước tim chỉ ra VT

Sóng S đạo trình trước tim chỉ ra VT
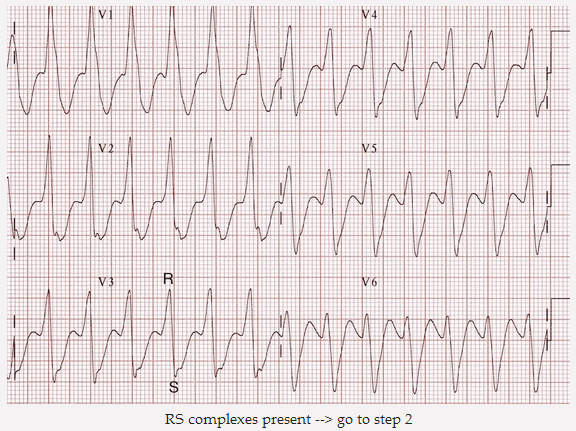
Phức hợp RS hiện diện => đi đến bước 2
2. Khoảng RS > 100ms Trong một đạo trình trước tim
Nếu phức bộ RS có mặt trong V1 - 6 sau đó khoảng RS được đo.
Đây là thời gian từ khi bắt đầu của sóng R đến điểm thấp nhất của sóng S.
Nếu khoảng RS > 100 ms => VT được chẩn đoán.
Nếu khoảng RS < 100 ms => chuyển sang bước 3.
3. Phân ly
Điện tâm đồ được xem xét kỹ lưỡng đối với các sóng P ẩn, chúng thường được đặt trên những khu phức bộ QRS và có thể khó nhìn thấy.
Nếu sóng P có mặt với tần số khác nhau tới phức bộ QRS => phân ly AV có mặt và VT được chẩn đoán.
Nếu không có bằng chứng phân ly AV có thể được nhìn thấy => đi đến bước 4.
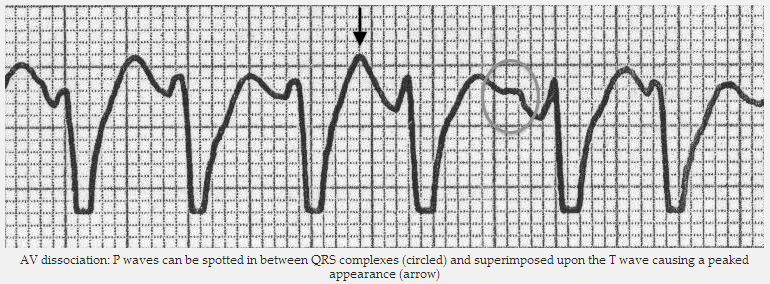
Phân ly AV: sóng P có thể được phát hiện ở giữa phức bộ QRS (vòng tròn) và chồng trên sóng T, gây ra một sự xuất hiện đỉnh (mũi tên).
4. Tiêu chuẩn hình thái của VT
Chuyển đạo V1 - 2 và V6 được đánh giá cho các tính năng đặc trưng của VT. Có hai tập hợp tiêu chí hình thái phụ thuộc vào sự xuất hiện của phức bộ QRS trong V1:
Nếu có sóng R chiếm ưu thế trong V1 => thấy tiêu chí hình thái học như RBBB.
Nếu sóng S chiếm ưu thế trong V1 => thấy tiêu chí hình thái học như LBBB.
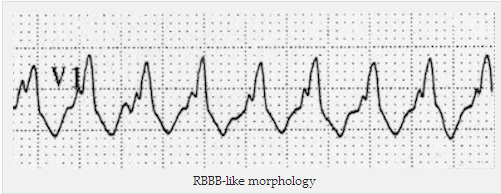
Hình thái học với RBBB
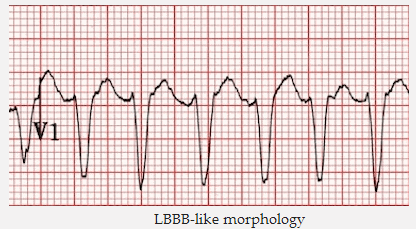
Hình thái học với LBBB
Nhịp nhanh phức bộ rộng với hình thái RBBB
Xuất hiện trong V1 – 2:
Với sóng R ưu thế dương trong V1, ba tiêu chí là dấu hiệu của VT:
Làn sóng R mịn
Downslope ghi được với sóng R - tai thỏ bên trái cao hơn (= dấu Marriott).
Phức bộ QR (sóng Q nhỏ, sóng R cao) trong V1.
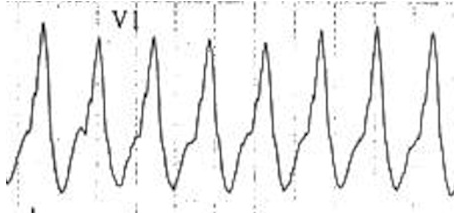
Sóng R mịn => VT
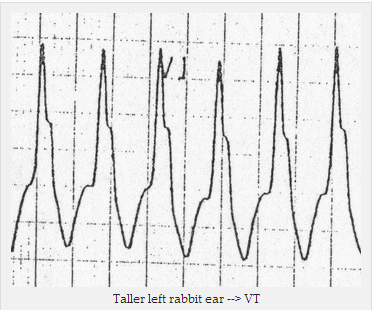
Tai thỏ cao hơn ở bên trái => VT
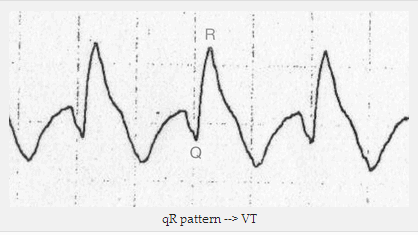
Mẫu qR => VT
Ngược lại, hình một RSR' gợi ý của SVT với RBBB.
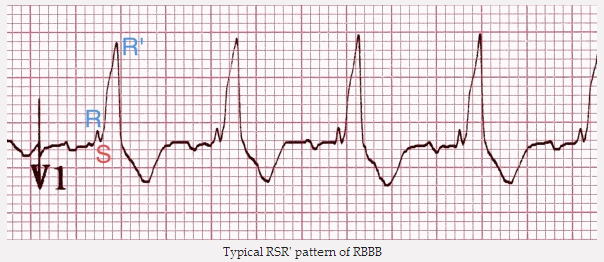
Hình RSR' điển hình của RBBB
Xuất hiện trong V6:
Trong chuyển đạo V6, các hình sau đây là phù hợp với VT:
Phức bộ QS - phức bộ hoàn toàn âm không có sóng R (= gợi ý VT).
Tỷ lệ R / S < 1 - sóng R nhỏ, sóng S sâu (VT chỉ khi LAD cũng có mặt).
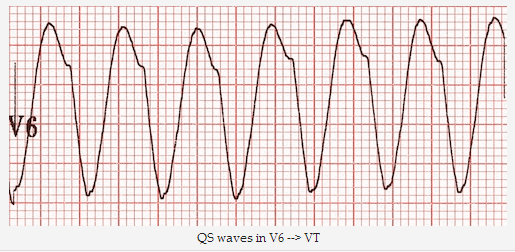
Sóng QS trong V6 => VT
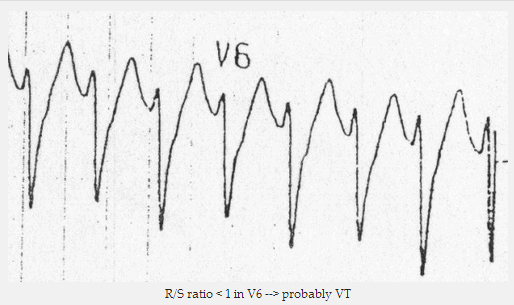
Tỷ lệ R / S < 1 trong V6 => có lẽ VT
Nhịp nhanh phức bộ rộng với hình thái LBBB
Xuất hiện trong V1 - 2:
Với sóng S chiếm ưu thế trong V1, ba điểm sau đây là chẩn đoán của VT:
Khởi đầu sóng R thời gian > 30 - 40 ms.
Rãnh hình chữ V hoặc slurring của sóng S (dấu hiệu Josephson).
Khoảng thời gian RS > 60 – 70 ms (thời gian từ bắt đầu sóng R với điểm thấp nhất sóng S).
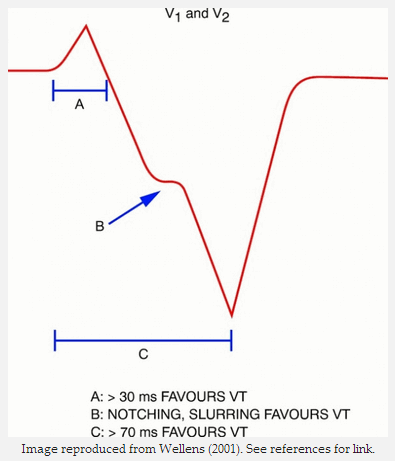
Xuất hiện trong V6
Với hình LBBB, sự hiện diện của sóng Q trong V6 là dấu hiệu của VT. Có hai mô hình có thể:
Sóng QS trong V6 (như với các mẫu RBBB, phát hiện này là rất cụ thể cho VT).
Mẫu qR = sóng Q nhỏ, sóng R lớn.
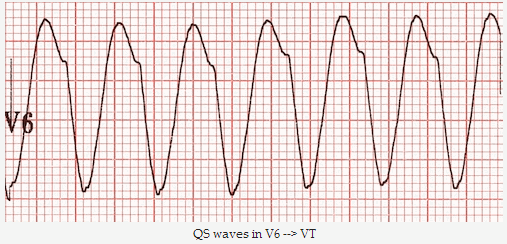
Sóng QS trong V6 => VT
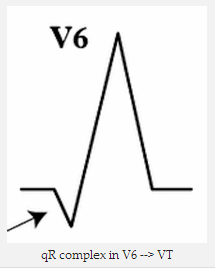
Phức bộ qR trong V6 => VT
Ngược lại, SVT với LBBB được kết hợp với sóng Q vắng mặt trong V6.
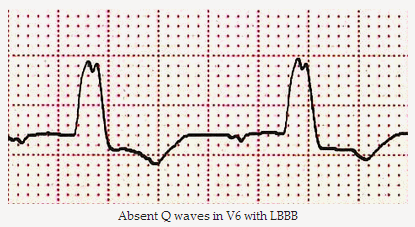
Sóng Q vắng mặt trong V6 với LBBB
Thủ thuật nâng cao để chẩn đoán - Thủ thuật Vereckei
Có một số chồng chéo giữa Vereckei và các thuật toán Brugada, nhưng một trong những lời khuyên hữu ích nhất từ các thuật toán Vereckei là để kiểm tra phức bộ trong aVR.
Ưu thế ban đầu sóng R trong aVR là dấu hiệu của VT.
Ưu thế cuối sóng R' trong aVR (tức là Q / S) có nhiều khả năng SVT với dị thường - hình này thường được nhìn thấy trong ngộ độc ba vòng.
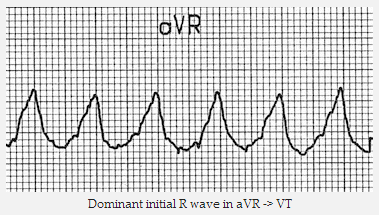
Ưu thế đầu sóng R trong aVR => VT
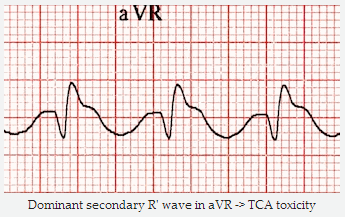
Ưu thế cuối sóng R' trong aVR => độc tính TCA
Kết luận
Hầu hết các tiêu chí có độ đặc hiệu cao nhưng sự nhạy cảm rất thấp (ví dụ 20 - 50%) để chẩn đoán VT.
Điều này có nghĩa rằng ngay cả trong trường hợp không có các tính năng chẩn đoán cho VT, không có cách nào để được 100% chắc chắn rằng nhịp là SVT với dị thường ...
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Điện tâm đồ chẩn đoán ngoại tâm thu thất (PVC)
Dẫn truyền ngược dòng, mô tả quá trình mà trong đó các xung, được dẫn ngược qua nút nhĩ thất, tạo ra khử cực nhĩ.
Điện tâm đồ chẩn đoán nhịp nhanh thất đa hình (PVT) và xoắn đỉnh (TDP)
Xoắn đỉnh là một hình thức cụ thể của nhịp nhanh thất đa hình, xảy ra trong bối cảnh QT kéo dài, phức bộ QRS xoắn.
Điện tâm đồ chẩn đoán block hai nhánh
Block hai nhánh là một dấu hiệu của hệ thống bệnh tiến triển rộng rãi, mặc dù nguy cơ tiến triển đến block hoàn toàn được cho là tương đối thấp.
Điện tâm đồ chẩn đoán nhịp tim nhanh trên thất (SVT)
SVT kịch phát (pSVT) mô tả một SVT với khởi phát và kết thúc đột ngột - đặc trưng với loạn nhịp nhanh vòng vào lại liên quan đến nút nhĩ thất như AVNRT hoặc nhịp tim nhanh vào lại nhĩ thất (AVRT).
Các dạng sóng J của điện tâm đồ (Osborn)
Sóng J có thể được nhìn thấy trong một số điều kiện: Biến thể bình thường. Thiếu sót thần kinh như tăng huyết áp nội sọ, chấn thương sọ não nặng và xuất huyết dưới nhện.
Điện tâm đồ chẩn đoán nhồi máu cơ tim vùng thành trước (STEMI)
Có phức bộ thất sớm với R trên T hiện tượng vào cuối của điện tâm đồ, điều này khiến bệnh nhân có nguy cơ loạn nhịp thất ác tính.
Điện tâm đồ chẩn đoán nhịp tổng hợp
Nó chỉ ra có hai tiêu điểm của các tế bào tạo nhịp phát xung cùng một lúc, một xung nhịp trên thất, và xung nhịp tim thất cạnh tranh.
Điện tâm đồ chẩn đoán quá liều Carbamazepine (TCA)
Có bằng chứng điện tâm đồ phong tỏa kênh natri nhanh: Lưu ý việc mở rộng QRS (135 ms), block AV cấp 1 (PR 240ms) và sóng R nhỏ trong aVR.
Điện tâm đồ chẩn đoán nhịp bộ nối gia tốc (nhanh bộ nối)
Nhịp tim nhanh bộ nối tự động tthường không đáp ứng với thao tác phế vị - có thể một số chậm lại tạm thời của tần số thất nhưng đổi trở lại nhịp xoang sẽ không xảy ra.
Điện tâm đồ chẩn đoán hình giả chuyển động rung cơ (ECG)
Nguyên nhân của rung, run lành tính cần thiết, bệnh Parkinson run nghỉ ngơi, bệnh tiểu não run mục đích.
Điện tâm đồ chẩn đoán nhịp thoát thất
Các tế bào điều hòa nhịp tim được tìm thấy tại các điểm khác nhau trên toàn hệ thống dẫn truyền, với mỗi nơi có khả năng độc lập duy trì nhịp tim. Tỷ lệ khử cực tự phát của các tế bào điều hòa nhịp tim giảm xuống.
Điện tâm đồ nhồi máu cơ tim vùng thành dưới
Nhồi máu cơ tim vùng thành dưới, cũng có thể được kết hợp với nhồi máu cơ tim thành sau, tiên lượng ban đầu xấu hơn.
Điện tâm đồ chẩn đoán bệnh phổi tắc nghẽn mãn tinh (COPD)
Do cấu trúc cố định của tim với các mạch máu lớn, tim xoay chiều kim đồng hồ trong mặt phẳng ngang, với chuyển động tâm thất phải ra trước.
Điện tâm đồ chẩn đoán cuồng động nhĩ (flutter)
Cuồng động nhĩ với dẫn 1:01 có thể xảy ra do kích thích giao cảm hoặc sự hiện diện của một con đường phụ (đặc biệt là nếu tác nhân block nút AV được quản lý cho bệnh nhân WPW).
Điện tâm đồ block ba nhánh dẫn truyền điện tim
Đối với bệnh nhân với sự kết hợp của block hai nhánh, cộng với block AV độ 1, hoặc 2, thường không thể biết được từ ECG.
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Các dạng đoạn ST của điện tâm đồ
Viêm màng ngoài tim gây ST chênh lõm với đoạn PR chênh xuống trong nhiều chuyển đạo - thường DI, II, III, aVF, aVL và V2 - 6. Có đối ứng ST chênh xuống và PR cao trong chuyển đạo aVR và V1.
Điện tâm đồ chẩn đoán vùng chuyển tiếp lệch trái (sóng R tiến triển kém) (PRWP)
Nguyên nhân MI trước vách từ trước, phì đại thất trái, vị trí đạo trình không chính xác, bệnh cơ tim giãn.
Điện tâm đồ chẩn đoán hạ Calci máu
Hạ calci máu gây QTc kéo dài chủ yếu là do kéo dài đoạn ST, sóng T thường không thay đổi, loạn nhịp không phổ biến.
Điện tâm đồ chẩn đoán hạ magne máu (Hypomagnesaemia)
Nhịp tâm nhĩ, và tâm thất lạc chỗ, loạn nhịp nhanh nhĩ, và xoắn đỉnh được nhìn thấy trong bối cảnh hạ magne máu, cho dù đây là một tác dụng cụ thể.
Điện tâm đồ chẩn đoán tắc động mạch vành chính trái (LMCA) (ST chênh lên ở AVR)
Điện thế đạo trình aVR đối diện với chuyển đạo bên trái I, II, aVL và V4 đến 6, do đó ST chênh xuống trong những chuyển đạo này.
Điện tâm đồ chẩn đoán thuyên tắc phổi (nhồi máu phổi) (PE)
Thay đổi vùng chuyển tiếp, sự thay đổi của điểm chuyển tiếp R trên S, tới V6 với sóng S sâu ở V6, hình bệnh phổi.
Các dạng sóng P của điện tâm đồ
Bất thường tâm nhĩ có thể dễ dàng thấy nhất trong các chuyển đạo và chuyển đạo V1, sóng P là nổi bật nhất trong những chuyển đạo này.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
