- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán hội chứng Brugada
Điện tâm đồ chẩn đoán hội chứng Brugada
Hội chứng Brugada là do đột biến ở gene kênh natri tim. Điều này thường được gọi là channelopathy natri. Hơn 60 đột biến khác nhau đã được mô tả cho đến nay và ít nhất 50% là đột biến tự phát.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Giới thiệu
Hội chứng Brugada là sự bất thường ECG với cái chết đột ngột chiếm tỷ lệ cao ở bệnh nhân có cấu trúc tim bình thường.
Đầu tiên được mô tả vào năm 1992 bởi Brugada, kể từ đó có một sự gia tăng theo cấp số nhân trong số các trường hợp được báo cáo về bệnh này, đến một mức độ mà hội nghị thứ hai đồng thuận báo cáo trong năm 2005 rằng nguyên nhân thứ hai gây tử vong ở nam giới < 40 ( sau chấn thương). Đó là tỷ lệ có vẻ đặc biệt cao ở khu vực Đông Nam Á, nơi nó đã được mô tả trước đây là hội chứng chết đột ngột về đêm không rõ nguyên nhân (SUNDS), thực sự nó đã được biết đến ở Philippines như bangungut, ở Nhật Bản pokkuri và ở Thái Lan là Lai Tai. Tuổi trung bình của cái chết đột ngột là 41, với độ tuổi lúc chẩn đoán khác nhau, từ 2 ngày tuổi đến 84 tuổi.
Những điểm chính
Thực sự chỉ có một loại hội chứng Brugada.
Chẩn đoán phụ thuộc vào kết quả điện tâm đồ đặc trưng và tiêu chuẩn lâm sàng.
Phân tầng nguy cơ tiếp tục gây tranh cãi.
Xử lý dứt khoát = ICD.
Dấu hiệu Brugada trong sự phân lập là vấn đề rất ý nghĩa.
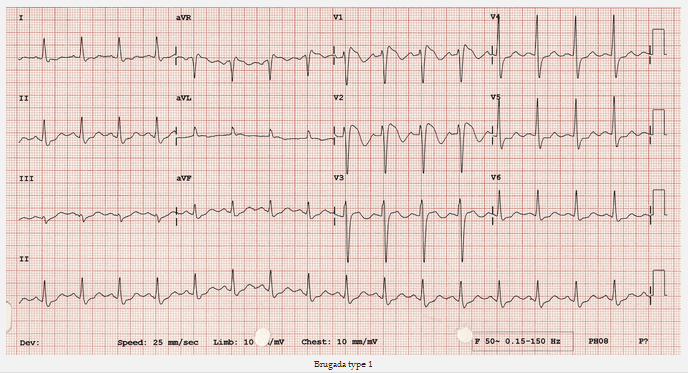
Brugada type 1
Nguyên nhân
Tóm lại, hội chứng Brugada là do đột biến ở gene kênh natri tim. Điều này thường được gọi là channelopathy natri. Hơn 60 đột biến khác nhau đã được mô tả cho đến nay và ít nhất 50% là đột biến tự phát, nhưng phân nhóm gia đình và thừa kế chi phối tính trạng đã được chứng minh. Thay đổi điện tâm đồ có thể thoáng qua với hội chứng Brugada và cũng có thể được phát hiện hoặc tăng cường bởi nhiều yếu tố:
Sốt.
Thiếu máu cục bộ.
Nhiều loại thuốc: Chẹn kênh natri như: flecainide, Propafenone; Chẹn kênh canxi; Chất chủ vận alpha; Chặn beta. Nitrat; Kích thích cholinergic; Cocaine
Rượu.
Hạ kali máu.
Hạ thân nhiệt.
Sốc điện DC.
Tiêu chuẩn chẩn đoán
Loại 1 (ST chênh vòm > 2mm trong > 1 chuyển đạo V1 - V3 theo sau là một sóng T âm) là chỉ điểm điện tâm đồ bất thường có khả năng được chẩn đoán. Điều này đã được gọi là dấu hiệu Brugada.
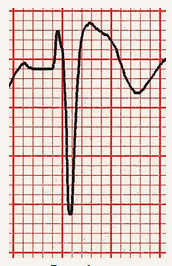
Dấu hiệu Brugada
Điện tâm đồ bất thường này phải được liên kết với một trong các tiêu chuẩn lâm sàng để chẩn đoán:
Rung thất (VF) hoặc nhịp nhanh thất đa hình (VT).
Tiền sử gia đình về cái chết tim đột ngột tại < 45 tuổi.
ECG cong vòm trong các thành viên gia đình.
Dấu hiện nhận ra VT với kích thích điện được lập trình.
Ngất.
Ngừng hô hấp ban đêm.
Loại 2 của Brugada không chẩn đoán nhưng có thể đảm bảo tiếp tục điều tra (xem phần dưới). Loại 2 có ST > 2mm chênh lên hình mái sống trâu.
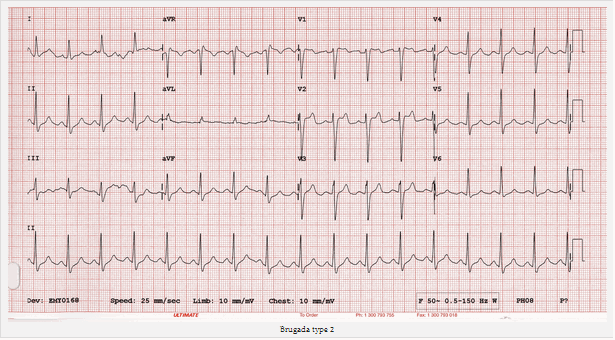
Brugada type 2
Brugada loại 3 có thể là hình thái của một trong hai loại 1 hoặc loại 2, nhưng với ST chênh < 2mm.
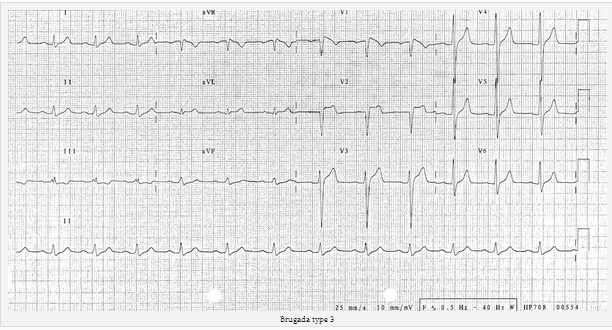
Brugada type 3
Điều trị Brugada
Điều trị đã được chứng minh là máy khử rung tim (ICD) cấy dưới da. Quinidine đã được đề xuất như một sự thay thế ở những nơi ICD của không có sẵn hoặc không thích hợp (ví dụ như: trẻ sơ sinh).
Không được chẩn đoán, hội chứng Brugada đã được ước tính có tỷ lệ tử vong là 10% mỗi năm. Điều này có nghĩa là chẩn đoán trong phòng tiếp nhận cấp cứu. Có thể có tất cả các bệnh nhân loại 1 nếu thể hiện với tiêu chuẩn lâm sàng gợi ý.
Có thể thích hợp cho sự phân tầng nguy cơ trên cơ sở ngoại trú với một nghiên cứu điện sinh (EPS) cho thấy nếu bệnh nhân có nhịp nhanh thất (VT) hay rung (VF) trong các thiết lập sau đây:
Bệnh nhân không có triệu chứng với 1 ECG kiểu dữ liệu mẫu.
Tất cả các loại 2 + 3 trên mẫu điện tâm đồ.
Tuy nhiên điều này gây tranh cãi với nhiều cuộc tranh luận trong các tài liệu khác nhau, từ một ngưỡng rất thấp cho các nghiên cứu EPS và ICD cho phương pháp tiếp cận bảo thủ hơn. Một trong những vấn đề là EPS xa từ một tiêu chuẩn vàng, với giá trị dự báo âm tính ít hơn 50% và một số nghiên cứu cho rằng chúng ta có thể nhận được một chút về điều này tương đối gần đây mô tả về ECG tìm kiếm.
Phải thừa nhận rằng quy mô nghiên cứu là khá nhỏ - nhưng một nghiên cứu theo dõi 98 bệnh nhân Nhật Bản không có triệu chứng với 'dấu hiệu Brugada' trên điện tâm đồ thường xuyên cho 7,8 năm và nhận thấy họ không có tỷ lệ tử vong cao hơn so với phần còn lại của một nhóm 14000 khỏe mạnh. Điều này nêu bật tầm quan trọng của các tiêu chuẩn lâm sàng cần thiết để chẩn đoán được liệt kê ở trên.
Đánh giá dược lý đã được đề xuất bởi một số trong mẫu loại 2 + 3, nếu hội chứng Brugada nghi ngờ trên lâm sàng – thuốc chặn kênh natri chặn có thể chuyển đổi các hình thức không chuẩn đoán vào loại chẩn đoán 1, tuy nhiên độ nhạy của thử nghiệm này là không rõ và có thể thấy rằng nhóm này là cực thấp / không có tử vong tăng lên khi so với dân số nói chung.
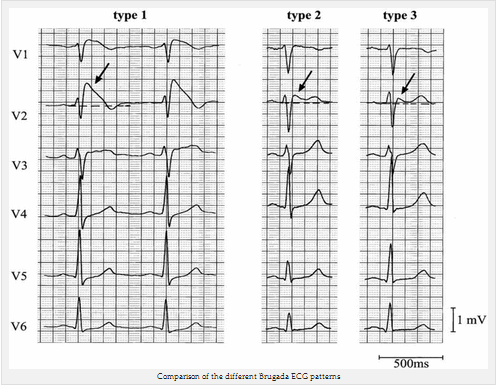
So sánh các hình điện tâm đồ Brugada khác nhau
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán hiệu lực của digoxin
Rút ngắn thời gian trơ tâm nhĩ, và tâm thất, tạo ra khoảng QT ngắn, với những bất thường tái cực thứ phát, ảnh hưởng đến các phân đoạn ST, sóng T và sóng U.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
Điện tâm đồ chẩn đoán bệnh cơ tim hạn chế
Xâm nhập các hệ thống dẫn truyền tim (ví dụ như do sự hình thành u hạt vách ngăn trong sarcoidosis) có thể dẫn đến rối loạn dẫn truyền - ví dụ như block nhánh và block AV.
Chẩn đoán phân biệt dạng điện tâm đồ
Điện thế thấp Áp Thấp Phù niêm. Tràn dịch màng tim lớn. Tràn dịch màng phổi lớn. Giai đoạn cuối bệnh cơ tim giãn. Bệnh phổi tắc nghẽn mãn tính nghiêm trọng. Béo phì. Bệnh cơ tim hạn chế..
Điện tâm đồ chẩn đoán thiếu máu cục bộ cơ tim
ST chệnh xuống đi ngang hoặc downsloping lớn hơn 0,5 mm tại điểm J trong lớn hơn 2 đạo trình tiếp giáp chỉ ra thiếu máu cục bộ cơ tim.
Điện tâm đồ xác định thời gian tới đỉnh sóng R (RWPT)
Thời gian từ khi bắt đầu của sóng Q, hoặc R đến đỉnh cao của sóng R, trong đạo trinh bên aVL, V5, V6.
Điện tâm đồ chẩn đoán nhồi máu cơ tim kèm block nhánh trái (tiêu chuẩn Sgarbossa)
ST chênh lên trong đạo trình với phức bộ QRS âm, thay đổi này là nhạy cảm, nhưng không cụ thể đối với thiếu máu cục bộ.
Điện tâm đồ chẩn đoán phì đại (dày) hai tâm nhĩ
Chẩn đoán phì đại hai tâm nhĩ đòi hỏi tiêu chuẩn LAE và RAE được đáp ứng trong DII, V1 hoặc một sự kết hợp của các chuyển đạo khác.
Điện tâm đồ chẩn đoán điện thế so le (tràn dịch màng ngoài tim lớn)
Nguyên nhân quan trọng nhất là tràn dịch màng ngoài tim lớn, trong đó điện áp QRS xen kẽ là sản phẩm của tim đu đưa trong màng ngoài tim chứa đầy dịch lớn.
Điện tâm đồ chẩn đoán phình vách thất trái
Hình ảnh ST chênh lên ở thành trước, cộng với sóng Q bệnh lý có độ nhạy, và độ đặc hiệu để chẩn đoán phình tâm thất.
Các dạng sóng U của điện tâm đồ
Sóng U đảo ngược sẽ là bất thường (trong chuyển đạo với sóng T thẳng đứng). Sóng U đảo ngược là rất cụ thể cho sự hiện diện của bệnh tim.
Điện tâm đồ chẩn đoán nhịp bộ nối gia tốc (nhanh bộ nối)
Nhịp tim nhanh bộ nối tự động tthường không đáp ứng với thao tác phế vị - có thể một số chậm lại tạm thời của tần số thất nhưng đổi trở lại nhịp xoang sẽ không xảy ra.
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Điện tâm đồ nhịp chậm xoang
Lưu ý nổi bật sóng U trong đạo trình trước tim, thường thấy ở nhịp tim chậm xoang, nguyên nhân do bình thường trong khi ngủ.
Giải thích điện tâm đồ (ECG) nhi khoa (trẻ em)
Sự thống trị tâm thất phải của trẻ sơ sinh, và trẻ nhỏ được dần dần thay thế bởi sự thống trị thất trái, để đến 3 đến 4 tuổi điện tâm đồ ở trẻ em tương tự như của người lớn.
Điện tâm đồ chẩn đoán nhịp nhanh nhĩ (PAT)
Nhịp tim nhanh nhĩ là một hình thức của nhịp tim nhanh trên thất, có nguồn gốc trong tâm nhĩ nhưng bên ngoài nút xoang. Cả hai rung tâm nhĩ và nhịp tim nhanh nhĩ đa ổ là loại hình cụ thể của nhịp tim nhanh nhĩ.
Điện tâm đồ chẩn đoán hạ Kali máu
Sóng U nổi bật, nhìn thấy tốt nhất trong các đạo trình trước tim, rõ ràng khoảng QT kéo dài do sự kết hợp giữa T và U, bằng khoảng thời gian dài QU.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thành bên (STEMI)
MI thành bên mở rộng ra phía trước, bên dưới hoặc sau cho thấy một vùng lớn hơn của cơ tim, có nguy cơ với tiên lượng xấu.
Điện tâm đồ chẩn đoán block nhánh trái (LBBB)
Khi các tâm thất được kích hoạt liên tục chứ không phải cùng một lúc, điều này tạo ra sóng R rộng, hoặc của các đường dẫn bên.
Điện tâm đồ chẩn đoán ngộ độc Digoxin
Digoxin có thể gây ra vô số loạn nhịp tim, do tăng tính tự động, tăng canxi trong tế bào, và giảm dẫn AV, làm tăng hiệu lực phế vị tại nút AV.
Các dạng đoạn PR của điện tâm đồ
Đoạn PR cao hoặc giảm xuống ở bệnh nhân nhồi máu cơ tim thiếu máu cục bộ tâm nhĩ hoặc kèm nhồi máu.
Các dạng sóng Epsilon của điện tâm đồ
Sóng Epsilon (hầu hết các dấu hiệu đặc hiệu, nhìn thấy trong 30% bệnh nhân). Đảo ngược sóng T trong V1 - 3. Nét nhỏ kéo dài sóng S 55ms trong V1 - 3.
Điện tâm đồ chẩn đoán nhịp xoang bình thường
Nhịp nhanh xoang, là nhịp xoang với nhịp lúc nghỉ ngơi lớn hơn 100 nhịp mỗi phút ở người lớn, hoặc trên bình thường so với tuổi trẻ em.
Điện tâm đồ chẩn đoán điện thế QRS thấp
Hiệu ứng điện thế giảm dần của các lớp chất lỏng, chất béo hoặc không khí tăng giữa tim, và các điện cực ghi.
Điện tâm đồ chẩn đoán ngoại tâm thu bộ nối (PJC)
Co thắt sớm được phân loại theo nguồn gốc của nó, nhĩ, bộ nối, hoặc tâm thất, những phát sinh từ khu vực của nút nhĩ thất.
