- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 Mobitz II
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 Mobitz II
Trong khi Mobitz I thường là do ức chế của chức năng dẫn AV (ví dụ như do thuốc, thiếu máu cục bộ có đảo chiều), Mobitz II có nhiều khả năng là do cấu trúc bị thiệt hại của hệ thống dẫn (ví dụ như nhồi máu, xơ, hoại tử).
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa
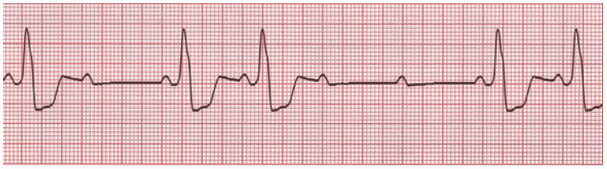
Liên tục các sóng P không dẫn mà không kéo dài tiến triển của khoảng PR (so sánh với Mobitz I).
Khoảng PR trong nhịp đập có dẫn vẫn không đổi.
Sóng P sóng với một tốc độ không đổi.
Khoảng thời gian RR xung quanh nhịp không dẫn (s) là bội số chính xác của khoảng thời gian RR trước đó (ví dụ như tăng gấp đôi khoảng thời gian RR trước đó do một nhịp giảm duy nhất, ba cho hai nhịp đập không dẫn, vv).
Ví dụ về Mobitz II
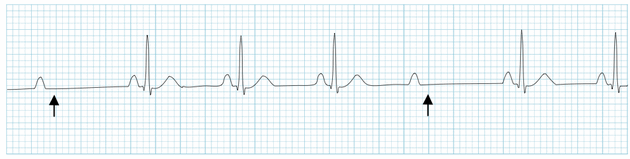
Các mũi tên chỉ "bỏ" phức bộ QRS (tức là sóng P không dẫn)
Cơ chế
Mobitz II thường là do thất bại của dẫn truyền ở cấp độ hệ thống His-Purkinje (tức là dưới nút nhĩ thất).
Trong khi Mobitz I thường là do ức chế của chức năng dẫn AV (ví dụ như do thuốc, thiếu máu cục bộ có đảo chiều), Mobitz II có nhiều khả năng là do cấu trúc bị thiệt hại của hệ thống dẫn (ví dụ như nhồi máu, xơ, hoại tử).
Bệnh nhân thường có từ trước LBBB hoặc block hai nhánh, và block AV độ 2 được tạo ra bởi sự không dẫn liên tục của bó còn lại.
Trong khoảng 75% các trường hợp, block dẫn truyền ở phía xa nhánh của bó his, tạo ra phức bộ QRS rộng.
Trong 25% còn lại các trường hợp, block dẫn truyền nằm trong nhánh bó his, tạo ra phức bộ QRS hẹp.
Không giống như Mobitz I, là sản phẩm của sự hư hỏng tiến triển của các tế bào nút AV, Mobitz II là "tất cả hoặc không có gì" hiện tượng mà trong đó các tế bào của His-Purkinje đột ngột và bất ngờ không dẫn truyền một xung nhịp trên thất.
Có thể không có mô hình cho block dẫn truyền, hoặc cách khác có thể có một mối quan hệ cố định giữa các sóng P và phức bộ QRS, ví dụ như block AV 2:1, 3:1.
Nguyên nhân của Mobitz II
MI thành trước (do nhồi máu vách ngăn với hoại tử của các bó nhánh).
Xơ hóa vô căn của hệ thống dẫn truyền (bệnh Lenegre hoặc bệnh Lev).
Phẫu thuật tim (đặc biệt là phẫu thuật xảy ra gần các vách ngăn, ví dụ như sửa chữa van hai lá).
Tình trạng viêm (sốt thấp khớp, viêm cơ tim, bệnh Lyme).
Tự miễn (lupus ban đỏ, xơ cứng toàn thân).
Bệnh cơ tim thâm nhập (amyloidosis, haemochromatosis, sarcoidosis).
Tăng kali máu.
Các loại thuốc: thuốc chẹn bêta, thuốc chẹn kênh calci, digoxin, amiodarone.
Ý nghĩa lâm sàng
Mobitz II có liên quan đến sự bất ổn huyết động nhiều hơn so với Mobitz I, chậm nhịp tim nặng và tiến triển thành block AV độ 3.
Khởi đầu của sự bất ổn huyết động có thể là đột ngột và bất ngờ, gây ngất (Stokes-Adams) hoặc đột tử do tim.
Nguy cơ suy tâm thu khoảng 35% mỗi năm.
Mobitz II cần nhập viện ngay lập tức để theo dõi tim, tạo nhịp tạm thời và cuối cùng là chèn máy tạo nhịp tim vĩnh viễn.
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán bệnh cơ tim phì đại (HCM)
Bất thường chủ yếu liên quan với HCM là phì đại thất trái (LVH), xảy ra trong trường hợp không có bất kỳ kích thích kích động như cao huyết áp hoặc hẹp động mạch chủ.
Các khoảng thời gian QT của điện tâm đồ
Phương pháp đánh chặn độ dốc tối đa xác định sự kết thúc của sóng T như đánh chặn giữa đường đẳng điện với các ốp thông qua xuống độ dốc tối đa của sóng T (trái).
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Điện tâm đồ nhịp nhanh thất tự phát nhánh thất trái
Thường xảy ra ở những bệnh nhân khỏe mạnh trẻ, hầu hết các cơn nhịp nhanh xảy ra khi nghỉ ngơi, nhưng có thể được kích hoạt bởi tập thể dục.
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Điện tâm đồ chẩn đoán mắc sai điện cực đổi chiều chuyển đạo chi (ECG)
Sự hiểu biết của tam giác Einthoven, và từ nguồn gốc chính xác của các chuyển đạo, sẽ giúp trong việc tìm hiểu các hình điện tâm đồ.
Điện tâm đồ chẩn đoán suy giáp
Đây là điện tâm đồ của một người đàn ông 79 tuổi, trong ICU với tình trạng hôn mê, hạ thân nhiệt, nhịp tim chậm nghiêm trọng và hạ huyết áp.
Điện tâm đồ block ba nhánh dẫn truyền điện tim
Đối với bệnh nhân với sự kết hợp của block hai nhánh, cộng với block AV độ 1, hoặc 2, thường không thể biết được từ ECG.
Điện tâm đồ chẩn đoán kéo dài thời gian đỉnh sóng R (RWPT)
Đại diện cho thời gian thực hiện kích thích dẫn truyền, từ trong tim với bề mặt màng ngoài tim, của tâm thất trái.
Điện tâm đồ chẩn đoán hạ Calci máu
Hạ calci máu gây QTc kéo dài chủ yếu là do kéo dài đoạn ST, sóng T thường không thay đổi, loạn nhịp không phổ biến.
Điện tâm đồ chẩn đoán block nhánh trái trước (LAFB)
Sự lan truyền xung đến các đạo trình bên trái chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R, thời gian từ khi khởi phát của QRS đến đỉnh cao của sóng R trong aVL.
Điện tâm đồ hội chứng nút xoang bệnh lý (suy nút xoang)
Bất thường ECG có thể thay đổi, và liên tục, nhiều bất thường ECG có thể được nhìn thấy trong rối loạn chức năng nút xoang.
Hình ảnh chuyển động giả trên điện tâm đồ
Hình ảnh chuyển động giả do rung hoặc run có thể che khuất các dạng sóng của điện tâm đồ hoặc mô phỏng bệnh lý, làm cho việc giải thích ECG khó khăn.
Điện tâm đồ chẩn đoán ngoại tâm thu thất (PVC)
Dẫn truyền ngược dòng, mô tả quá trình mà trong đó các xung, được dẫn ngược qua nút nhĩ thất, tạo ra khử cực nhĩ.
Điện tâm đồ chẩn đoán hội chứng Brugada
Hội chứng Brugada là do đột biến ở gene kênh natri tim. Điều này thường được gọi là channelopathy natri. Hơn 60 đột biến khác nhau đã được mô tả cho đến nay và ít nhất 50% là đột biến tự phát.
Các dạng sóng Epsilon của điện tâm đồ
Sóng Epsilon (hầu hết các dấu hiệu đặc hiệu, nhìn thấy trong 30% bệnh nhân). Đảo ngược sóng T trong V1 - 3. Nét nhỏ kéo dài sóng S 55ms trong V1 - 3.
Các dạng sóng U của điện tâm đồ
Sóng U đảo ngược sẽ là bất thường (trong chuyển đạo với sóng T thẳng đứng). Sóng U đảo ngược là rất cụ thể cho sự hiện diện của bệnh tim.
Điện tâm đồ chẩn đoán ngộ độc Quetiapine (thuốc chống loạn thần)
Chính xác hơn, nguy cơ TDP được xác định bằng cách xem xét cả khoảng QT tuyệt đối, và đồng thời nhịp tim.
Điện tâm đồ block xoang nhĩ
Các nhịp nút xoang vẫn tiếp tục truyền xung động bình thường, tuy nhiên, một số các xung điện xoang bị chặn trước khi có thể dẫn truyền.
Các dạng sóng P của điện tâm đồ
Bất thường tâm nhĩ có thể dễ dàng thấy nhất trong các chuyển đạo và chuyển đạo V1, sóng P là nổi bật nhất trong những chuyển đạo này.
Điện tâm đồ chẩn đoán cường giáp
Rung nhĩ được nhìn thấy lên đến 20 phần trăm bệnh nhân, nhiễm độc giáp nặng, cơn bão tuyến giáp, có thể tạo ra nhịp nhanh nhĩ.
Điện tâm đồ chẩn đoán nhịp thoát thất
Các tế bào điều hòa nhịp tim được tìm thấy tại các điểm khác nhau trên toàn hệ thống dẫn truyền, với mỗi nơi có khả năng độc lập duy trì nhịp tim. Tỷ lệ khử cực tự phát của các tế bào điều hòa nhịp tim giảm xuống.
Điện tâm đồ chẩn đoán hội chứng tiền kích thich
Lần đầu tiên được mô tả vào năm 1930 bởi Louis Wolff, John Parkinson và Paul Dudley White. Hội chứng Wolff-Parkinson-White (WPW) là sự kết hợp sự hiện diện của một con đường phụ bẩm sinh và các giai đoạn loạn nhịp nhanh.
Điện tâm đồ chẩn đoán nhịp tự thất gia tốc (AIVR)
Phân ly Isorhythmic AV = Phân ly AV với xoang và phức bộ thất xảy ra ở tần số tương tự, trái ngược với block AV hoàn thành, nơi tần số nhĩ thường nhanh hơn so với tỷ lệ thất.
Điện tâm đồ chẩn đoán tắc động mạch vành chính trái (LMCA) (ST chênh lên ở AVR)
Điện thế đạo trình aVR đối diện với chuyển đạo bên trái I, II, aVL và V4 đến 6, do đó ST chênh xuống trong những chuyển đạo này.
