- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ nhồi máu cơ tim vùng thành dưới
Điện tâm đồ nhồi máu cơ tim vùng thành dưới
Nhồi máu cơ tim vùng thành dưới, cũng có thể được kết hợp với nhồi máu cơ tim thành sau, tiên lượng ban đầu xấu hơn.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhận định
Nhồi máu cơ tim vùng thành dưới chiếm hơn 40 - 50% của tất cả nhồi máu cơ tim.
Thông thường, tiên lượng thuận lợi hơn nhồi máu cơ tim vùng thành trước (trong bệnh viện tử vong chỉ 2 - 9%), tuy nhiên một số yếu tố cho thấy kết quả tồi tệ.
Lên đến 40% bệnh nhân nhồi máu cơ tim vùng thành dưới sẽ có một đồng thời nhồi máu thất phải. Những bệnh nhân này có thể phát triển hạ huyết áp nặng - đáp ứng với nitrat và thường có tiên lượng xấu hơn.
Có đến 20% bệnh nhân nhồi máu cơ tim vùng thành dưới sẽ phát triển nhịp tim chậm đáng kể do block AV cấp hai hoặc ba. Những bệnh nhân có tăng tỷ lệ tử vong trong bệnh viện (> 20%).
Nhồi máu cơ tim vùng thành dưới cũng có thể được kết hợp với nhồi máu cơ tim thành sau, tiên lượng ban đầu xấu hơn do diện tích của cơ tim có nguy cơ tăng.
Nhận biết nhồi máu cơ tim vùng thành dưới
ST cao ở đạo trình II, III và aVF.
Phát triển sóng Q ở II, III và aVF.
ST đối ứng chênh xuống ở aVL (± DI).
Những động mạch thủ phạm
Nhồi máu cơ tim vùng thành dưới có thể do tắc tất cả ba động mạch vành:
Phần lớn (~ 80%) của nhồi máu cơ tim vùng thành dưới là do tắc động mạch vành phải chi phối (RCA).
Ít phổ biến hơn (khoảng 18%), các động mạch vành thủ phạm là động mạch mũ trái chi phối (LCX).
Thỉnh thoảng, nhồi máu cơ tim vùng thành dưới có thể do tắc của một "đoạn III" hoặc "bao quanh" mạch xuống trước trái (LAD). Điều này tạo ra các mô hình bất thường của đồng thời ST chênh lên ở thành dưới và trước ST cao.
Trong khi cả hai động mạch vành phải và tắc động mạch mũ có thể gây nhồi máu cơ tim vùng thành dưới, các khu vực chính xác của nhồi máu trong mỗi trường hợp hơi khác nhau:
Vùng RCA bao gồm các phần giữa thành dưới, bao gồm vách liên thất thấp.
Vùng LCX bao gồm một phần thành dưới bên và khu vực sau dưới trái.
Điều này tạo ra hình ảnh khác nhau trên ECG
Những tổn thương do tắc RCA ở phía dưới và sang phải, tạo ra ST cao trong DIII > DII.
Những tổn thương do tắc LCX ở phía dưới và về phía trái, tạo ra ST cao trong DI và V5 - 6.
Những khác biệt này cho phép phân biệt giữa tắc RCA và LCX.
Tắc RCA được đề xuất
ST cao trong DIII > DII.
Sự hiện diện của đối ứng ST chênh xuống trong DI.
Dấu hiệu của nhồi máu thất phải: ST chênh lên ở V1 và V4R.
Tắc LCX được đề xuất
ST cao trong DII = DIII.
Sự vắng mặt của đối ứng ST chênh xuống trong DI.
Dấu hiệu của nhồi máu bên: ST cao ngang DI và aVL hoặc V5 - 6.
Độ sâu tương đối sóng Q đạo trình DII và DIII là không hữu ích trong việc xác định các động mạch thủ phạm. Cả hai tắc RCA và LCX tạo ra một mô hình tương tự thay đổi sóng Q, thường có sóng Q sâu hơn thấy trong DIII).
Ví dụ ECG
Ví dụ 1
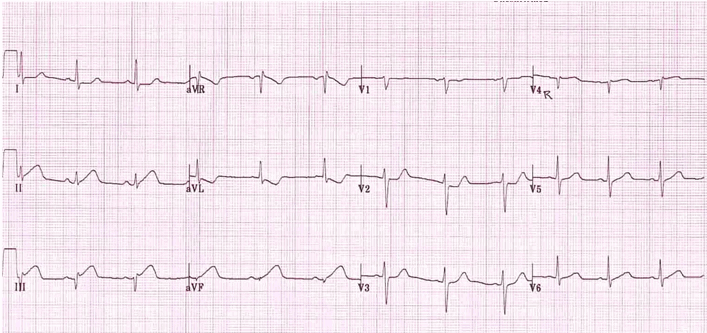
Nhồi máu cơ tim thành dưới:
Sóng T đạt đỉnh trong II, III và các đạo trình mất tương đối chiều cao sóng R.
ST chênh lên và hình Q trong DIII.
ST đối ứng chênh xuống và sóng T đảo ngược ở aVL.
ST cao trong DIII > DII cho thấy tắc RCA; cao ST trong V4R sẽ phù hợp với điều này.
Lưu ý hình dáng đoạn ST ở aVL là một bản sao chính xác của DIII. Thay đổi đối ứng này xảy ra vì hai đạo trình này đối diện với nhau (150 độ).
Khái niệm về sự thay đổi đối ứng có thể được nhấn mạnh thêm bằng cách lấy aVL và sau đó nghịch chuyển ... xem hình thái ST trông giống hệt nhau ở DIII.
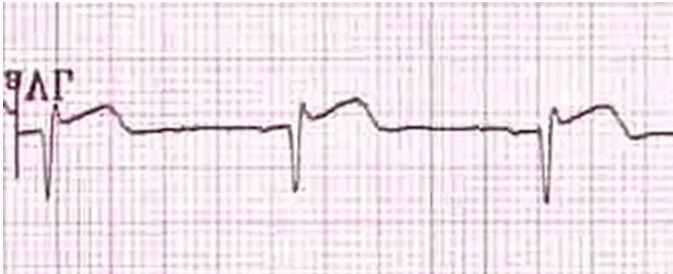
Ví dụ 2
Stem thấp:
ST cao trong các đạo trình II, III.
Hình sóng Q trong III aVF.
ST đối ứng chênh xuống và đảo ngược sóng T ở aVL.
ST cao trong DII = DIII và biến đổi qua lại vắng mặt trong DI (ST đẳng điện) chỉ ra tắc động mạch LCX.
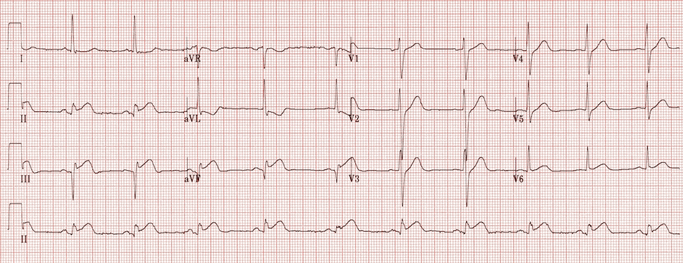
Ví dụ 3
Nhồi máu cơ tim vùng thành dưới và thất phải:
ST chênh lên ở các đạo trình II, III và với hình sóng Q.
Thay đổi đối ứng trong aVL.
ST cao trong DIII > DII với biến đổi đối ứng trong DI và ST cao trong V1-2 thấy tắc RCA với nhồi máu RV.
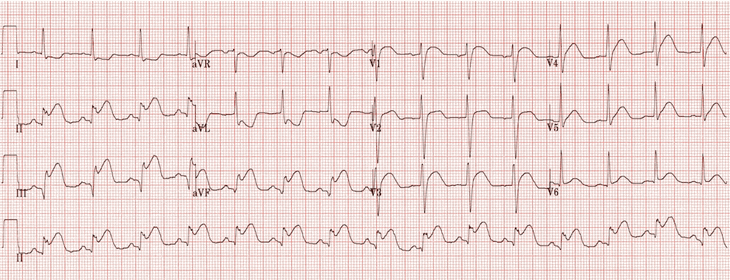
Ví dụ 4
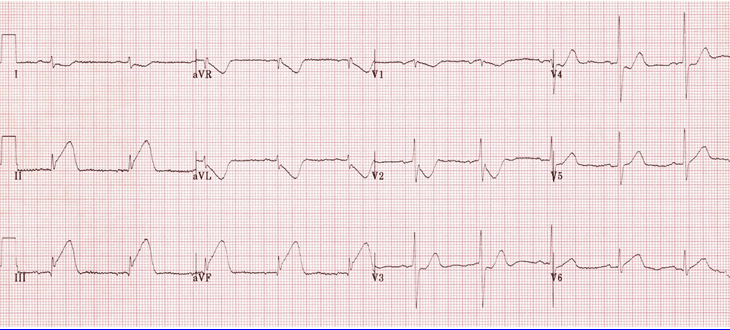
Nhồi máu cơ tim thành dưới:
Sóng T cao trong các đạo trình II, III.
ST chênh lên và mất chiều cao sóng R ở các đạo trình II, III.
Thay đổi đối ứng trong aVL và DI.
Ví dụ 5
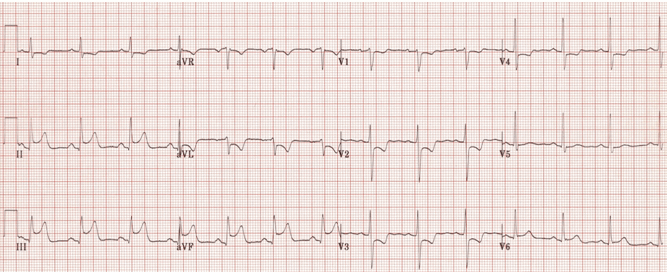
Nhồi máu cơ tim thành dưới:
ST chênh cao lõm ở các đạo trình II, III và có thể bị nhầm lẫn với viêm màng ngoài tim.
Tuy nhiên, thực tế là các ST được khu trú cho vùng dưới hơn với những thay đổi đối ứng trong aVL xác nhận đây là nhồi máu cơ tim thành dưới.
Ví dụ 6
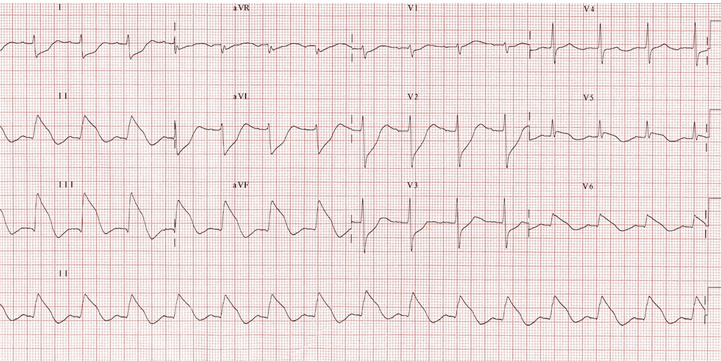
Nhồi máu cơ tim sau dưới lớn cấp:
Dấu ấn ST các đạo trình II, III.
Thay đổi đối ứng trong aVL.
ST cao cũng có mặt trong các đạo trình bên V5 - 6, cho thấy một vùng nhồi máu rộng thành bên và dưới.
Ở những bệnh nhân nhồi máu cơ tim thành dưới, ST cao 2mm hoặc nhiều hơn trong các đạo trình V5 và V6 là tiên đoán bệnh động mạch vành vùng rộng và một khu vực rộng lớn nhồi máu.
Ví dụ 7
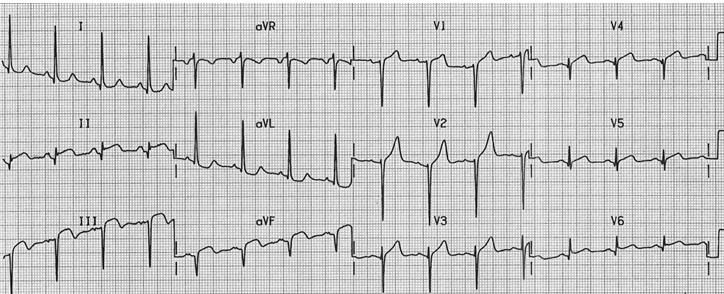
Nhồi máu cơ tim bán cấp thành dưới:
Hình thành sóng Q ở III aVF trong nhồi máu cơ tim này không phải là cấp tính.
Sóng T trong III aVF đang bắt đầu đảo ngược.
Hiện vẫn còn ST chênh lên (II, III, AVF) và ngang (V5-6). ST cao có thể mất 2 tuần sau khi nhồi máu cơ tim cấp tính.
Nếu bệnh nhân bị đau ngực liên tục vẫn sẽ đối xử như nhồi máu cơ tim cấp!
Nhịp tim chậm và Block AV trong nhồi máu cơ tim thành dưới
Có đến 20% bệnh nhân nhồi máu cơ tim thành dưới sẽ phát triển block AV cấp hai hoặc ba.
Có hai cơ chế giả định cho việc này:
Thiếu máu cục bộ của nút nhĩ thất do lưu lượng máu bị suy yếu qua các động mạch nút AV. Động mạch này phát sinh từ RCA 80%, do đó sự tưới máu của mình kém khi nhồi máu cơ tim do tắc RCA.
Bezold-Jarisch phản xạ = tăng trương vagal thứ đến thiếu máu cục bộ.
Các block dẫn truyền có thể phát triển hoặc như là một sự tiến triển từng bước từ block độ 1 qua Wenckebach đến block hoàn thành (trong 50% trường hợp) hoặc khởi phát đột ngột block cấp hai hoặc cấp ba (trong 50% còn lại).
Có thể dấu hiệu này của bệnh nhân cũng biểu hiện của rối loạn chức năng nút xoang như xoang nhịp tim chậm, tạm dừng xoang, block xoang nhĩ và bắt xoang. Tương tự như rối loạn chức năng nút AV, điều này có thể là kết quả của tăng trương vagal hoặc thiếu máu cục bộ của nút SA (động mạch nút SA được cung cấp bởi RCA trong 60% số người).
Nhịp tim chậm và block AV trong bối cảnh nhồi máu cơ tim thành dưới thường thoáng qua (giờ kéo dài đến ngày), đáp ứng tốt với atropine và không đòi hỏi tạo nhịp vĩnh viễn.
Ví dụ 8
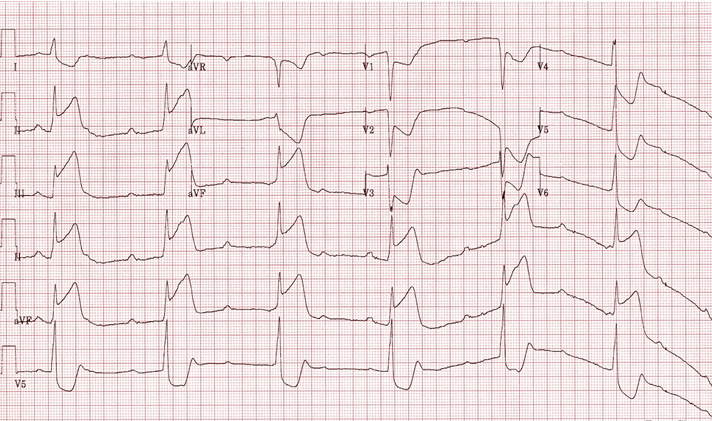
Nhồi múa cơ tim thành dưới với block AV cấp ba và chậm nhịp thoát vùng bộ nối.
Ví dụ 9
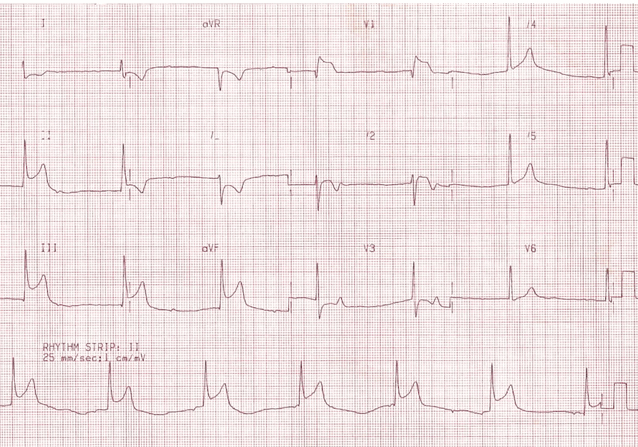
Nhồi máu cơ tim thành dưới với rối loạn chức năng nút xoang (hoặc bắt xoang hoặc nhịp tim chậm xoang) và một nhịp thoát bộ nối chậm.
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán bệnh cơ tim phì đại (HCM)
Bất thường chủ yếu liên quan với HCM là phì đại thất trái (LVH), xảy ra trong trường hợp không có bất kỳ kích thích kích động như cao huyết áp hoặc hẹp động mạch chủ.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
Điện tâm đồ nhịp nhanh xoang
Với nhịp tim rất nhanh các sóng P có thể ẩn trong sóng T, tạo ra một diện mạo cái bướu,, nguyên nhân do tập thể dục, đau, lo âu
Điện tâm đồ chẩn đoán nhịp tổng hợp
Nó chỉ ra có hai tiêu điểm của các tế bào tạo nhịp phát xung cùng một lúc, một xung nhịp trên thất, và xung nhịp tim thất cạnh tranh.
Điện tâm đồ chẩn đoán nhịp tim nhanh thất hai chiều (BVT)
Nhịp này thường được kết hợp với nhiễm độc digoxin nghiêm trọng. Nó có thể là nhịp điệu trình bày ở những bệnh nhân với nhịp nhanh thất đa hình (CPVT) catecholaminergic gia đình.
Các hội chứng điện tâm đồ trong tim mạch
Chủ yếu sóng delta và phức bộ QRS âm trong V1 và V2 và trở nên dương trong quá trình chuyển đổi đến các đạo trình thành bên giống như LBBB.
Các dạng sóng Q của điện tâm đồ
Trường hợp không có sóng nhỏ Q vách ngăn trong chuyển đạo V5, 6 cần được xem xét là bất thường, Sóng Q vắng mặt trong V5, 6 phổ biến nhất do LBBB.
Điện tâm đồ chẩn đoán hội chứng QT ngắn
Các triệu chứng xuất hiện ban đầu, thường gặp nhất là tim ngừng đập, bệnh nhân khác có thể xuất hiện đánh trống ngực.
Các dạng hình thái phức bộ QRS của điện tâm đồ
(Trà My - Phương Phương) Phức hợp rộng (QRS > 100 ms) có thể nguồn gốc là thất, hoặc có thể là do dẫn truyền sai của phức bộ trên thất (ví dụ như do block nhánh, tăng kali máu hoặc phong tỏa kênh natri).
Điện tâm đồ chẩn đoán cuồng động nhĩ (flutter)
Cuồng động nhĩ với dẫn 1:01 có thể xảy ra do kích thích giao cảm hoặc sự hiện diện của một con đường phụ (đặc biệt là nếu tác nhân block nút AV được quản lý cho bệnh nhân WPW).
Điện tâm đồ chẩn đoán điện thế QRS thấp
Hiệu ứng điện thế giảm dần của các lớp chất lỏng, chất béo hoặc không khí tăng giữa tim, và các điện cực ghi.
Sóng Delta của hội chứng WPW điện tâm đồ
Khoảng thời gian PR ngắn dưới 120ms, phức bộ QRS rộng trên 100ms, một nét nhỏ chắp nối đến phức bộ QRS là sóng delta.
Điện tâm đồ chẩn đoán bệnh phổi tắc nghẽn mãn tinh (COPD)
Do cấu trúc cố định của tim với các mạch máu lớn, tim xoay chiều kim đồng hồ trong mặt phẳng ngang, với chuyển động tâm thất phải ra trước.
Điện tâm đồ chẩn đoán viêm cơ tim
Với viêm lân cận màng ngoài tim, các tính năng điện tâm đồ của viêm màng ngoài tim cũng có thể được nhìn thấy.
Điện tâm đồ chẩn đoán nhịp nhanh thất đa hình (PVT) và xoắn đỉnh (TDP)
Xoắn đỉnh là một hình thức cụ thể của nhịp nhanh thất đa hình, xảy ra trong bối cảnh QT kéo dài, phức bộ QRS xoắn.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thành bên (STEMI)
MI thành bên mở rộng ra phía trước, bên dưới hoặc sau cho thấy một vùng lớn hơn của cơ tim, có nguy cơ với tiên lượng xấu.
Điện tâm đồ chẩn đoán phì đại (dày) hai tâm nhĩ
Chẩn đoán phì đại hai tâm nhĩ đòi hỏi tiêu chuẩn LAE và RAE được đáp ứng trong DII, V1 hoặc một sự kết hợp của các chuyển đạo khác.
Điện tâm đồ loạn nhịp xoang
Tỷ lệ rối loạn nhịp xoang giảm dần theo tuổi, có lẽ do giảm liên quan tính căng xoang cảnh đến tuổi, và nhận cảm áp nhạy phản xạ.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 3 (hoàn toàn)
Bệnh nhân có block AV cấp ba có nguy cơ cao ngừng thất và đột tử do tim. Yêu cầu nhập viện khẩn cấp để theo dõi tim, tạo nhịp tạm thời và thường chèn máy tạo nhịp tim vĩnh viễn.
Điện tâm đồ chẩn đoán nhịp tim nhanh trên thất (SVT)
SVT kịch phát (pSVT) mô tả một SVT với khởi phát và kết thúc đột ngột - đặc trưng với loạn nhịp nhanh vòng vào lại liên quan đến nút nhĩ thất như AVNRT hoặc nhịp tim nhanh vào lại nhĩ thất (AVRT).
Các khoảng thời gian PR của điện tâm đồ
PR khoảng nhỏ hơn 120 ms cho thấy tiền kích thích, sự hiện diện của con đường phụ giữa tâm nhĩ và tâm thất, hoặc nhịp nút AV.
Điện tâm đồ xác định thời gian tới đỉnh sóng R (RWPT)
Thời gian từ khi bắt đầu của sóng Q, hoặc R đến đỉnh cao của sóng R, trong đạo trinh bên aVL, V5, V6.
Đánh giá tính nhịp điệu điện tâm đồ (ECG)
Trên 12 chuyển đạo điện tâm đồ. Xác nhận hoặc chứng thực những phát hiện trong chuyển đạo này. Một dải nhịp dài hơn, có thể ghi lại một tốc độ chậm hơn, có thể hữu ích.
Điện tâm đồ chẩn đoán điện thế so le (tràn dịch màng ngoài tim lớn)
Nguyên nhân quan trọng nhất là tràn dịch màng ngoài tim lớn, trong đó điện áp QRS xen kẽ là sản phẩm của tim đu đưa trong màng ngoài tim chứa đầy dịch lớn.
Điện tâm đồ chẩn đoán nhịp tự thất gia tốc (AIVR)
Phân ly Isorhythmic AV = Phân ly AV với xoang và phức bộ thất xảy ra ở tần số tương tự, trái ngược với block AV hoàn thành, nơi tần số nhĩ thường nhanh hơn so với tỷ lệ thất.
