- Trang chủ
- Thông tin
- Chẩn đoán và điều trị theo y học hiện đại
- Shock: phân tích các đặc điểm triệu chứng lâm sàng
Shock: phân tích các đặc điểm triệu chứng lâm sàng
Một số bệnh nhân có thể duy trì huyết áp trong giới hạn bình thường mặc dù có rối loạn chức năng cơ quan, cân nhắc bệnh lý khu trú nếu chỉ có một cơ quan bị rối loạn, chẳng hạn thiểu niệu mà không có bằng chứng rõ ràng của rối loạn huyết động.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đặc điểm lảm sàng của shock
Sử dụng các đặc điểm để xác định shock. Giảm tưới máu mô là một đặc điểm để xác định. Giá trị tuyệt đối của nhịp tim và huyết áp cho ít thông tin hơn là việc theo dõi chiều hướng của bệnh nhân theo thời gian. Một số bệnh nhân có thể duy trì huyết áp trong giới hạn bình thường mặc dù có rối loạn chức năng cơ quan, cân nhắc bệnh lý khu trú nếu chỉ có một cơ quan bị rối loạn, chẳng hạn thiểu niệu mà không có bằng chứng rõ ràng của rối loạn huyết động. Nếu bệnh nhân không đáp ứng đủ các tiêu chuẩn nhưng vẫn nghi ngờ có tổn thương tuần hoàn đáng kể, tiếp tục tiến hành chẩn đoán 'shock mới xuất hiện' và tiếp tục theo sơ đồ chẩn đoán.
Nguồn chảy máu rõ ràng
Với shock phát sinh do chảy máu, mục tiêu đầu tiên của điều trị là hạn chế đển mức thấp nhất mất máu và phục hồi thể tích tuần hoàn tương ứng. Đánh giá yêu cầu hồi sức và theo dõi đáp ứng của điều trị. Đổi với bệnh nhân chảy máu do chấn thương, luôn luôn cân nhắc khả năng nguyên nhân phối hợp gây shock, như chèn ép tim cấp, tràn khí màng phổi áp lực.
Đặc điểm lâm sàng của shock
Huyết động
Huyết áp tâm thu <100 mmHg hoặc tụt >40 mmHg so với bình thường.
Mạch >100/min.
Tưới máu mô
Da: Thời gian làm đầy mao mạch >2 giấy hoặc tay chân lạnh/nhợt nhạt/ẩm.
Thận: thiểu niệu (<0.5 mL/kg/h) hoặc ĩ creatinine (cấp).
Thần kinh trung ương: Điểm glasgow <15, lơ mơ hoặc kích thích.
Toàn thể: Tăng lactate (không có tình trạng thiếu oxy máu).
Hướng đến shock khi có >2 đặc điểm trên.
Nguyên nhân đòi hỏi điều trị đặc hiệu ngay
Trong một số trường hợp, can thiệp đặc hiệu đối với nguyên nhân shock có thể phục hồi là phương pháp điều trị duy nhất có hiệu quả và được ưu tiên trong đánh giá bổ sung hoặc dự kiến hỗ trợ. hầu hết sẽ được xác định và điều trị như là một phần của đánh giá ABCDE. Nếu một trong các rối loạn này được nghi ngờ nhưng chẫn đoán vẫn chưa chắc chắn, tìm kiếm chuyên gia hỗ trợ khẩn, như tim mạch.
Bằng chứng của suy tim
Phù phổi cấp gợi ý shock tim. Nguyên nhân phổ biến là rối loạn chức năng thất trái nặng do nhồi máu cơ tim. Đo (chuỗi) ECG để tìm kiếm bằng chứng của nhồi máu hoặc thiếu máu. Tiến hành siêu âm tại giường để đánh giá chức năng thất trái và loại trừ nguyên nhân cơ học (đặc biệt là hở hai lá cấp).
Bệnh nhân không có phù phổi nhưng tăng áp lực tĩnh mạch cảnh ± phù ngoại biên có thể có yếu tố tim mạch cấu thành shock. Với nhồi máu thất phải (nghi ngờ với nhồi máu vùng sau hoặc dưới trong 72 giờ trước), suy tim phải mạn tính hoặc hở 3 lá có thể có đổ đầy không tương ứng mặc dù tăng áp lực tĩnh mạch cảnh và đáp ứng với thử thách dịch. Mặt khác, siêu âm tim là bắt buộc để tìm kiếm bằng chứng của rối loạn chức năng thất phải, chèn ép tim cấp và PE.
Bệnh nhân với shock tim đòi hỏi theo dõi xâm nhập và can thiệp đặc hiệu; nếu thuận lợi, hội chẩn tim mạch và ICU là cần thiết.
Tiếp tục đánh giá và điều trị về mặt sinh lý cua shock trong quá trình thiết lập chẩn đoán
Khi không có tình trạng chảy máu rõ ràng, rối loạn chức năng tim nổi trội hoặc nguyên nhân shock có thể hồi phục nhanh, bước tiếp theo là bắt đầu điều trị và đánh giá đáp ứng. Hiệu quả của thách thức dịch lặp lại lên sự thay đổi huyết động và tưới máu mô giúp phác họa cơ chế của shock và hướng dẫn điều trị hồi sức tiếp tục. Quá trình này nên được tiến hành song song với việc tiếp tục lượng giá nguyên nhân nền đặc hiệu.
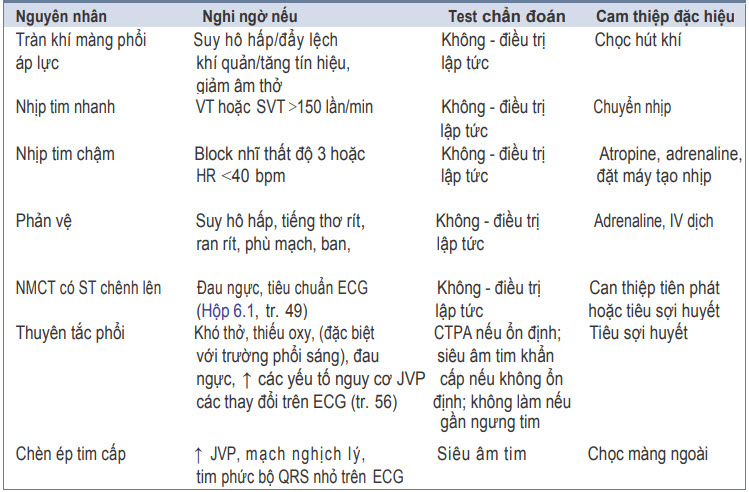
Bảng. Nguyên nhân Shock có thể hồi phục nhanh
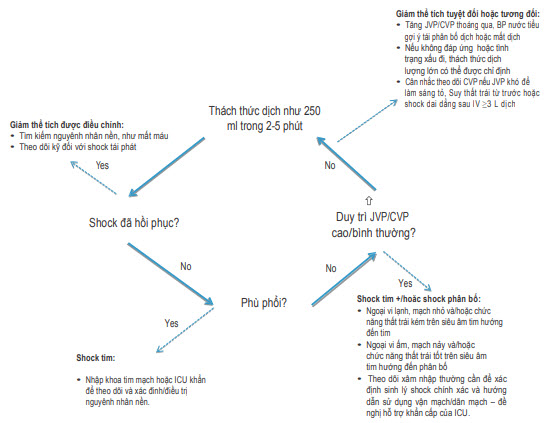
Hình. Sinh lý shock: Sơ đồ đánh giá shock
Nghi ngờ bệnh lý chậu hoặc bụng
Đề nghị xem xét phẫu thuật khẩn nếu nghi ngờ bệnh lý chậu hoặc bụng cấp, AAA hoặc vỡ thai ngoài tử cung đòi hỏi phải can thiệp ngay lập tức. Nghi ngờ vỡ AAA ở bệnh nhân >40 tuổi đã phát hiện AAA, một khối ở bụng đập theo nhịp mạch hoặc đau bụng/lưng nặng khởi phát đột ngột. Nghi ngờ vỡ thai ngoài tử cung ở bất kỳ bệnh nhân nào trong độ tuổi mang thai với đau vùng bụng dưới khởi phát gần đây hoặc chảy máu PV; thực hiện ngay lập tức test thử thai tại giường và cân nhắc USS nếu đủ ổn định. Chỉ điểm khác của nguyên nhân ngoại khoa bao gồm đau bụng nặng +/- cảm ứng/ đề kháng/phản ứng phúc mạc, khí dưới cơ hoành trên CXR hoặc tăng amylase. Tìm kiếm dấu hiệu tắc ruột trên X quang bụng ở bệnh nhân với đau bụng/ chướng bụng và nôn nhiều lần. Đề nghị xem xét hội chẩn ngoại khẩn.
Bằng chứng của nhiễm trùng/viêm hoặc có xu hướng nhiễm trùng
Tìm kiếm các đặc điểm của SIRS hoặc sepsis. Nếu có, tiến hành tầm soát nhiễm trùng đầy đủ để xác định tiêu điểm có khả năng nhưng không trì hoãn sử dụng kháng sinh. Áp dụng chẩn đoán sepsis ỏ những bệnh nhân có suy giảm miễn dịch cho đến khi chứng minh được chẩn đoán khác.
Nghi ngờ suy thượng thận
Suy thượng thận thường bị bỏ sót, chẳng hạn ở nhiều bệnh nhân với sốt và được cho rằng có shock nhiễm trùng (ít ra là trong thời điểm khởi đầu). Luôn cân nhắc chẩn đoán và tìm kiếm các đặc điểm lâm sàng/ sinh hóa. Các chỉ điểm hữu dụng bao gồm các triệu chứng tiêu hóa nổi trội (hầu như luôn có nhưng không đặc hiệu), thay đổi sắc tố của các sẹo gần đây, nếp gấp lòng bàn tay và niêm mạc, bạch biến, giảm Na+, tăng K+ và hạ đường huyết. Glucose máu ở mức giới hạn dưới bình thường (3.5-4.5 mmol/L) gợi ý 'đáp ứng stress' không tương xứng. Nếu nghi ngờ suy thượng thận, gửi máu để kiểm tra nồng độ cortisol bất kỳ sau đó điều trị với hydrocortisone truyền tĩnh mạch mà không đợi kết quả. Test ACTH (Synacthen) ngắn có thể hữu dụng nhưng phải mất 30 phút để thực hiện và không nên trì hoãn điều trị theo kinh nghiệm ở các bệnh nhân nặng. Ghi nhớ rằng với bất kỳ bệnh nhân sử dụng steroid hệ thống trong >3 tuần sẽ ít nhiều có ức chế tình trạng ức chế tuyễn thượng thận.
Khuôn mẫu phân bố hoặc tim mạch
Xác định sự hiện diện của giảm thể tích tương đối hoặc tuyệt đối. Tìm kiếm nguồn gốc chảy máu bị che lấp, mất nước (giảm sức căng da, khô niêm mạc) và các yếu tố nguyên nhân/ góp phần, như tiền sử tiêu chảy và nôn, giảm lượng nước đưa vào, lợi tiểu, thuốc điều trị huyết áp.
Kiểm tra ketone niệu và acid chuyển hóa để loại trừ toan ketone đái tháo đường. Nếu sự đáp ứng với truyền dịch gợi ý một nhân tố phân bố hoặc tim mạch, nhập ICU, bắt đầu theo dõi (xâm nhập) thích hợp và cân nhắc siêu âm tim khẩn cấp.
Bài viết cùng chuyên mục
Ngất: phân tích triệu chứng để chẩn đoán và điều trị
Ngất có thể được phân loại bằng cách sử dụng các hệ thống khác nhau từ các tình trạng ác tính và lành tính đến các tình trạng do tim và không do tim.
Brain natriuretic peptide: phân tích triệu chứng
Brain natriuretic peptide cung cấp một cách để chẩn đoán và quản lý điều trị suy tim sung huyết và một loạt các bệnh khác có ảnh hưởng thứ phát đến tim.
Đau màng phổi: phân tích triệu chứng
Màng phổi thành là nguồn gốc chính của cơn đau do hô hấp, bề mặt trên của cơ hoành và ranh giới bên của trung thất, nó được chi phối bởi các dây thần kinh liên sườn.
Chảy máu cam: phân tích triệu chứng
Chảy máu cam là kết quả của sự tương tác của các yếu tố gây tổn thương lớp niêm mạc và thành mạch, một số là cục bộ, một số là hệ thống và một số là sự kết hợp của cả hai.
Mệt mỏi: các biểu hiện phải phân biệt
Mệt mỏi hay thiếu năng lượng thường là lý do cho việc từ bỏ các hoạt động và đặt câu hỏi cẩn thận có thể cần thiết để phân biệt giữa giới hạn hoạt động thể lực và thiếu hứng thú, quyết tâm.
Đau đầu: đánh giá bệnh cảnh lâm sàng
Loại trừ xuất huyết dưới nhện ở bất kỳ bệnh nhân nào có đau đầu dữ dội lần đầu tiên hay là đau đầu nặng nhất họ từng trải qua mà đạt đỉnh trong 5 phút từ lúc khới phát và dai dẳng hơn 1 giờ.
Phòng chống lạm dụng rượu và ma túy bất hợp pháp
Phòng chống lạm dụng rượu và ma túy bất hợp pháp! Tỷ lệ lạm dụng có vẻ cao hơn ở nam giới, người da trắng, thanh niên chưa lập gia đình và cá nhân...
Chứng khó nuốt: phân tích triệu chứng
Rối loạn chuyển thức ăn qua cơ vòng thực quản trên gây các triệu chứng ở hầu họng, và rối loạn nhu động hoặc cản trở dòng thức ăn qua thực quản gây khó nuốt ở thực quản.
Mê sảng: phân tích để chẩn đoán và điều trị
Cơ chế sinh học thần kinh của mê sảng chưa được hiểu rõ, nhưng một giả thuyết bao gồm mối quan hệ với hoạt động giảm acetycholine.
Khiếm thính ở người cao tuổi
Khuếch đại nghe phù hợp có thể là một thách thức vì sự kỳ thị liên quan đến hỗ trợ nghe cũng như chi phí của các thiết bị như vậy
Tăng huyết áp: phân tích triệu chứng
Không xác định được nguyên nhân được cho là mắc tăng huyết áp nguyên phát, có một cơ quan hoặc khiếm khuyết gen cho là tăng huyết áp thứ phát.
Phân tích triệu chứng mất ngủ để chẩn đoán và điều trị
Mất ngủ nguyên phát không phổ biến và là do rối loạn nội tại của chu kỳ ngủ thức, chứng mất ngủ thứ phát phổ biến hơn nhiều.
Các xét nghiệm cơ bản: chỉ định khi thăm khám bệnh
Các xét nghiệm được khuyến cáo cho những bối cảnh lâm sàng khác được trình bày ở các bệnh tương ứng. Trong một số bệnh cũng cung cấp thêm những hướng dẫn chi tiết cách tiếp cận kết quả xét nghiệm.
Đánh giá nhồi máu cơ tim không có ST chênh/ đau thắt ngực không ổn định
Phân tầng nguy cơ bệnh nhân bằng thang điểm TIMI hoặc các thang điểm khác. Cho dù bệnh nhân có biến chứng hay đau ngực tiếp diễn, nên theo dõi điện tâm đồ liên tục cho bệnh nhân nguy cơ trung bình.
Đau đầu: chọc dịch não tủy và phân tích dịch não tủy đánh giá
Viêm màng nào do vi khuẩn sớm có thể nhầm lẫn với viêm màng não do virus bởi tăng bạch cầu lympho là chủ yếu trong dịch não tủy. Nếu có bất kỳ khả năng nào của viêm màng não do vi khuẩn, điều trị kháng sinh trong lúc đợi xét nghiệm bổ sung.
Mất trí nhớ ở người cao tuổi
Mặc dù không có sự đồng thuận hiện nay vào việc bệnh nhân lớn tuổi nên được kiểm tra bệnh mất trí nhớ, lợi ích của việc phát hiện sớm bao gồm xác định các nguyên nhân.
Viêm da dị ứng (Eczema)
Sần sùi, mảng màu đỏ thường là không dày và phân định ranh giới riêng biệt của bệnh vẩy nến ảnh hưởng đến khuôn mặt, cổ và thân trên
Hạch to khu trú: phân tích triệu chứng
Hạch cổ 2 bên thường do viêm họng, ở cổ phía sau cơ ức đòn chũm là một phát hiện đáng ngại hơn và cần được đánh giá thêm. Sờ hạch thượng đòn bên trái dẫn lưu các vùng trong ổ bụng và bên phải dẫn lưu phổi, trung thất và thực quản.
Viêm mũi: phân tích triệu chứng
Viêm mũi dị ứng là kết quả của tình trạng viêm niêm mạc do dị ứng, viêm mũi không dị ứng không phụ thuộc vào immunoglobulin E (IgE) hoặc quá trình viêm chủ yếu.
Tăng bạch cầu ái toan: phân tích triệu chứng
Bạch cầu ái toan phát triển từ tiền chất myeloid trong tủy xương thông qua hoạt động của ít nhất ba cytokine tạo máu. Interleukin-5 (IL-5) đặc hiệu cho quá trình biệt hóa bạch cầu ái toan.
Phì đại tuyến vú ở nam giới: phân tích triệu chứng
Vú nam bao gồm một lượng tối thiểu các mô mỡ và tuyến. Tỷ lệ estrogen-testosterone bị thay đổi ở nam giới có thể dẫn đến chứng vú to ở nam giới, hoặc sự tăng sinh của mô tuyến vú.
Hôn mê và rối loạn ý thức: đánh giá chẩn đoán nguyên nhân
Giảm điểm glasgows thường phổ biến sau cơn co giật, nhưng nhớ rằng khởi phát cơn co giật có thể được làm dễ bởi nhiều nguyên nhân bao gồm hạ glucose máu, chấn thương đầu ± tụ máu nội sọ, hội chứng cai rượu, quá liều thuốc.
Ho: phân tích triệu chứng
Ho được kích hoạt thông qua kích hoạt cảm giác của các sợi hướng tâm trong dây thần kinh phế vị, phản xạ nội tạng này có thể được kiểm soát bởi các trung tâm vỏ não cao hơn.
Nhân tuyến giáp: phân tích triệu chứng
Tiếp xúc với bức xạ ion hóa hoặc xạ trị chùm tia bên ngoài (đặc biệt là trước 20 tuổi) làm tăng tỷ lệ mắc các nhân tuyến giáp lành tính và ác tính với tỷ lệ 2% mỗi năm và đạt đỉnh 15–20 năm sau khi tiếp xúc.
Thiểu niệu và vô niệu: phân tích triệu chứng
Thiểu niệu cấp tính nên được nhập viện do nguy cơ phát triển các biến chứng có thể gây tử vong như tăng kali máu, quá tải dịch, nhiễm toan chuyển hóa và viêm màng ngoài tim.
