- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điều hòa tạo nhịp tim: bản mẫu bình thường
Điều hòa tạo nhịp tim: bản mẫu bình thường
Code máy tạo nhịp tim đã được sửa đổi vào năm 2002, mặc dù nhiều sách giáo khoa vẫn sử dụng phiên bản trước đó từ năm 1987.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Các thành phần máy điều hòa nhịp tim
Máy tạo nhịp tim bao gồm:
Máy phát xung
Nguồn điện.
Pin.
Mạch điều khiển.
Truyền / nhận.
Reed Switch (Magnet kích hoạt chuyển đổi)
Chuyển đạo
Một hoặc nhiều.
Đơn cực hoặc lưỡng cực.
Phân loại máy điều hòa nhịp tim
Máy tạo nhịp được phân loại theo bản chất của chế độ nhịp.
Phân loại code máy tạo nhịp sau được phát triển bởi Hiệp hội tạo nhịp và điện sinh lý Bắc Mỹ (NASPE) và nhóm tạo nhịp và điện sinh lý Anh Quốc (BPEG).
NASPE / BPEG cùng chung (NBG) code máy tạo nhịp tim đã được sửa đổi vào năm 2002, mặc dù nhiều sách giáo khoa vẫn sử dụng phiên bản trước đó từ năm 1987.
Mã này được thể hiện như một loạt năm chữ cái.
NBG Pacemaker Code (2002)
|
Position |
I |
II |
III |
IV |
In |
|
|
Chamber (s) Paced |
Chamber (s) Sensed |
Response to Sensing |
Rate Modulation |
Multisite Pacing |
|
|
O = None |
O = None |
O = None |
O = None |
O = None |
|
|
A = Atrium |
A = Atrium |
T = Triggered |
R = Rate Modulation |
A = Atrium |
|
|
V = ventricle |
V = ventricle |
I = Inhibited |
|
V = ventricle |
|
|
D = dual (A + W) |
D = dual (A + W) |
D = Dual (T+I) |
|
D = dual (A + W) |
Vị trí I: Buồng dẫn tốc (Chambers Paced)
Đề cập đến buồng dẫn nhịp.
Vị trí II: Buồng cảm nhận
Đề cập đến vị trí mà máy điều hòa nhịp tim sinh điện tim hoạt động.
Vị trí III: Đáp ứng với cảm biến
Đề cập đến máy tạo nhịp đáp ứng với cảm nhận nguồn gốc hoạt động của tim.
T = cảm nhận được kết quả hoạt động trong kích hoạt hoạt động nhịp độ
I = cảm nhận kết quả hoạt động trong sự ức chế hoạt động nhịp
Vị trí IV: Tần số thích ứng
Chỉ ra khả năng thiết kế điều tiết tốc độ để tim thay đổi một cách thích hợp để đáp ứng nhu cầu sinh lý ví dụ như hoạt động thể chất. Cảm biến có thể đo lường và đối phó với biến bao gồm cả rung động, hô hấp, hoặc tình trạng acid-base.
Vị trí V: Dẫn tốc nhiều nơi
Cho phép chỉ dẫn nhiều nơi kích thích trong một khu vực ví dụ hơn một dẫn nhịp trong tâm nhĩ hay hai nhĩ.
Chế độ nhịp phổ biến
AAI
Cảm nhận và dẫn nhịp nhĩ.
Nếu nơi sinh hoạt động cảm nhận của tâm nhĩ, điều nhịp sau đó bị ức chế.
Nếu không có hoạt động cảm nhận tự nhiên trước thời gian xác định, sau đó máy tạo nhịp bắt đầu.
Được sử dụng trong rối loạn chức năng nút xoang với dẫn AV nguyên vẹn.
Còn được gọi là chế độ đòi hỏi tâm nhĩ.
VVI
Cảm nhận và dẫn nhịp thất.
Tương tự như chế độ AAI nhưng liên quan đến tâm thất thay vì tâm nhĩ.
Sử dụng ở bệnh nhân suy nhĩ như rung nhĩ mạn tính hoặc cuồng nhĩ.
DDD
Có khả năng cảm nhận và dẫn nhịp cả hai tâm nhĩ và tâm thất.
Chế độ nhịp phổ biến nhất.
Nếu không có hoạt động tâm nhĩ trong thời gian thiết lập máy tạo nhịp sẽ dẫn nhịp nhĩ.
Nhịp dẫn tâm thất xảy ra nếu không có hoạt động tâm thất trong thời gian thiết lập sau hoạt động tâm nhĩ.
Chức năng kênh nhĩ là đình chỉ trong một thời gian cố định theo hoạt động tâm nhĩ và tâm thất để ngăn chặn cảm biến hoạt động tâm thất hoặc sóng p ngược như hoạt động tâm nhĩ tự nhiên.
Chế độ nam châm
Áp một nam châm với máy tạo nhịp tim sẽ bắt đầu chế độ nam châm.
Chế độ này thay đổi theo điều hòa nhịp tim được thiết lập và nhà sản xuất.
Thường bắt đầu một chế độ nhịp không đồng bộ - AOO, VOO, hoặc DOO.
Chế độ không đồng bộ cung cấp liên tục tần số kích thích nhịp bất kể tốc độ của nhịp điệu tự nhiên.
Trong nhịp tâm thất không đồng bộ có một nguy cơ máy điều hòa nhịp tim gây ra nhịp nhanh thất.
Lưu ý điều này khác với ứng dụng nam châm cho cấy máy khử rung chuyển nhịp (ICD) mà kết quả trong máy khử rung tim chấm dứt hoạt.
Nhịp điệu ECG - Tính năng điện tâm đồ
Sự xuất hiện điện tâm đồ ở bệnh nhân máy tạo nhịp phụ thuộc vào chế độ nhịp được sử dụng, vị trí của nhịp dẫn, ngưỡng nhịp thiết bị, và sự hiện diện của hoạt động điện tự nhiên.
Tính năng của nhịp điệu điện tâm đồ là
Gai nhịp
Gai thẳng đứng, thời gian ngắn, thường là 2 ms.
Có thể khó nhìn thấy trong tất cả các đạo trình.
Biên độ phụ thuộc vào vị trí và loại đạo trình.
Kết quả đạo trình lưỡng cực nhịp nhỏ hơn nhiều so với đạo trình đơn cực.
Kết quả gai nhịp đạo trình thượng tâm mạc nhỏ hơn nội tâm mạc.
Tạo nhịp nhĩ
Nhịp dẫn tăng vọt đi trước làn sóng P.
Hình thái học của sóng P phụ thuộc vị trí đạo trình nhưng có thể xuất hiện bình thường.
Tạo nhịp tâm thất
Nhịp dẫn tăng vọt đi trước QRS.
QRS nhịp dẫn thất phải có hình thái tương tự như LBBB.
QRS nhịp dẫn thượng tâm mạc bên trái có hình thái tương tự như RBBB.
Đoạn ST và sóng T nghịch với phức bộ QRS tức là phần chính đầu cuối phức bộ QRS nằm ở phía đối diện của đường cơ sở từ đoạn ST và sóng T.
Tạo nhịp hai buồng
Phụ thuộc vào khu vực bắt đầu tạo nhịp.
Có thể biểu hiện các tính năng của máy tạo nhịp nhĩ, nhịp tâm thất hoặc cả hai.
Gai nhịp có thể đi trước chỉ sóng P, chỉ phức bộ QRS, hoặc cả hai.
Trường hợp không có hợp nhịp không có nghĩa là thất bại của điều hòa nhịp tim vì nó có thể phản ánh dẫn truyền tự nhiên thỏa đáng.
Đặc điểm ECG
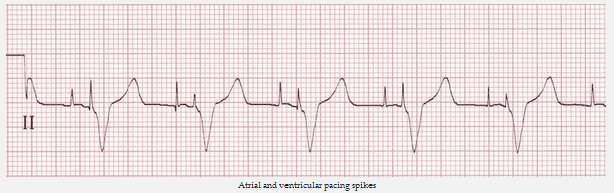
Gai nhịp tâm nhĩ và tâm thất
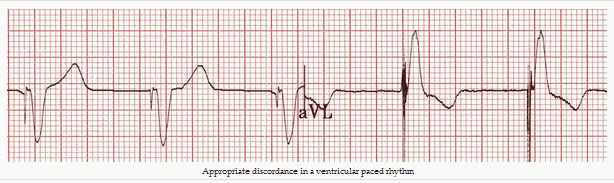
Sự lỗi nhịp thích hợp trong dẫn nhịp thất
Ví dụ ECG
Tạo nhịp hai buồng
Ví dụ 1
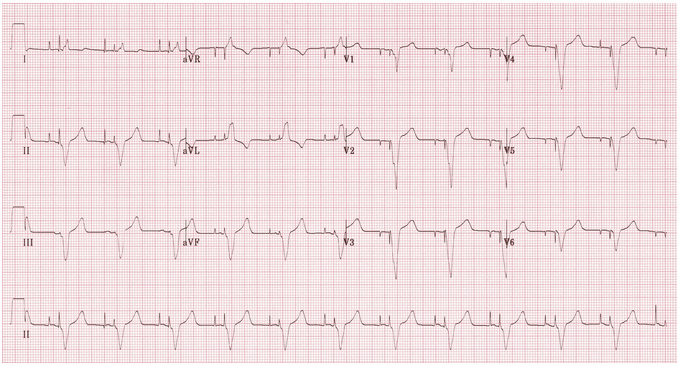
Nhịp tuần tự A - V:
Gai nhịp tâm nhĩ và tâm thất có thể nhìn thấy trước mỗi QRS.
Có 100% bắt nhịp nhĩ - sóng P nhỏ được nhìn thấy sau mỗi gai nhịp nhĩ.
Có 100% bắt nhịp thất - một phức bộ QRS theo sau mỗi gai nhịp thất.
Phức bộ QRS này rất rộng với hình thái LBBB, cho thấy sự hiện diện của một điện dẫn nhịp tâm thất trong tâm thất phải.
Ví dụ 2
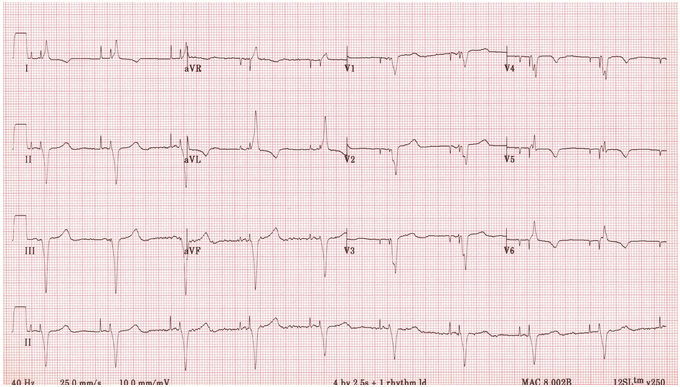
Tạo nhịp tuần tự A - V – gai nhịp tâm nhĩ và tâm thất trước mỗi phức bộ QRS 100% bắt nhịp.
Ví dụ 3
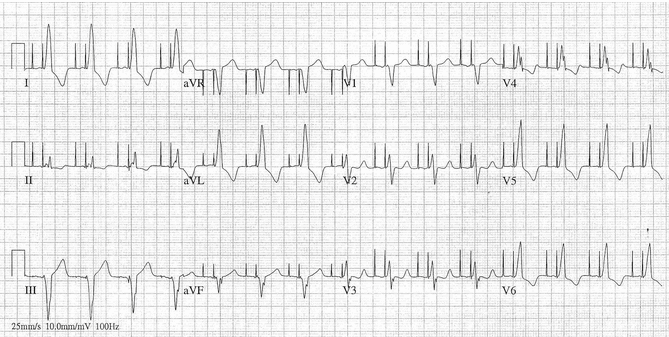
Một ví dụ khác của tạo nhịp tuần tự A - V.
Tạo nhịp tâm thất
Ví dụ 4
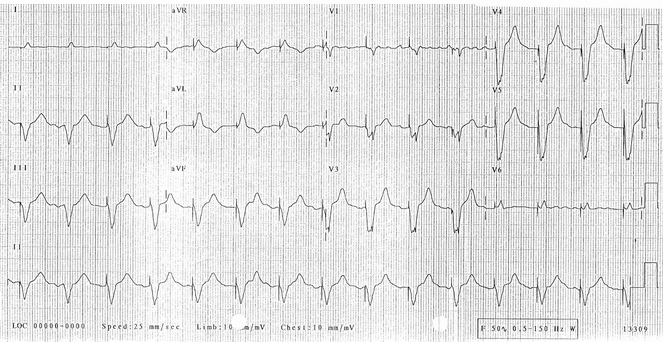
Tạo nhịp tâm thất:
Gai nhịp tâm thất trước mỗi phức bộ QRS (có lẽ ngoại trừ phức bộ # 2 - mặc dù hình thái QRS trong phức bộ này giống với phần còn lại của điện tâm đồ, cho thấy rằng nhịp này cũng là nhịp dẫn).
Không thấy gai máy tạo nhịp nhĩ hiển thị.
Nhịp điệu có nguồn gốc cơ bản có lẽ là rung nhĩ thô - có một số sóng P có thể được nhìn thấy trong V1 nhưng nếu không hoạt động tâm nhĩ là hỗn loạn.
Ví dụ 5
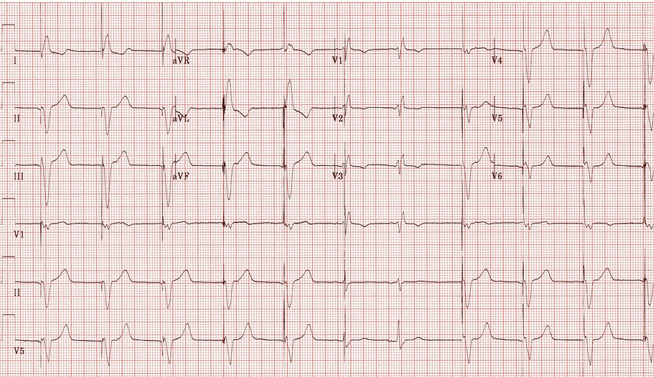
Tạo nhịp tâm thất:
Gai nhịp tâm thất đi trước hầu hết các phức bộ QRS.
Nhịp đập thứ 6 và thứ 7 hẹp hơn, với một hình thái khác nhau - không có dẫn nhịp, có thể là trên thất trong một cách tự nhiên.
Có một gai nhịp được đặt trên nhịp số 6, nhưng điều này dường như không làm thay đổi hình thái của nó - tức là không có bằng chứng của một phản ứng phức bộ hỗn hợp.
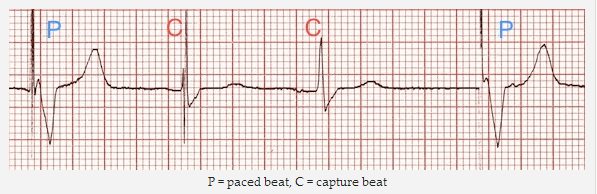
P = nhịp đập dẫn, C = dẫn bắt nhịp
Ví dụ 6
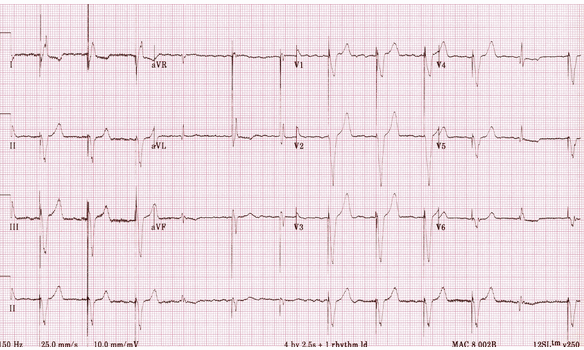
Tạo nhịp tâm thất:
Gai nhịp tâm thất trước các phức bộ QRS, hầu hết hiện diện hình thái LBBB phù hợp với nhịp điện cực RV.
Phức bộ 5, 6 và 11 là hẹp hơn với hình thái khác nhau - đây là những nhịp đập kết hợp tạo ra khi tâm thất được kích hoạt đồng thời cả hai xung nhịp và trên thất tự nhiên. Có thể thấy các cành nhịp được rút ngắn và thời gian QRS thu hẹp bởi sự thúc đẩy của xung nhịp tự nhiên.
Phức bộ thứ 4 có lẽ là bắt nhịp trên thất , mặc dù có thể vẫn có lai với gai nhịp.
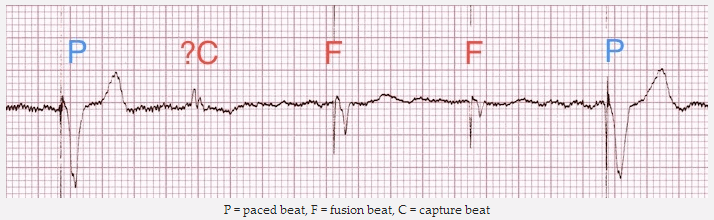
P = nhịp đập dẫn, F = hợp nhịp, C = dẫn bắt nhịp
Tạo nhịp nhĩ
Bệnh nhân tạo nhịp nhĩ thường có bằng chứng về block AV độ 1 hoặc Wenckebach trên điện tâm đồ tạo nhịp mà không rõ ràng trên nhịp cơ sở tự nhiên. Điều này là do các bệnh nhân cần đặt máy tạo nhịp (ví dụ như sau phẫu thuật tim) thường có một mức độ rối loạn chức năng nút AV (ví dụ như do tuổi tác liên quan đến thoái hóa nút AV/ tình trạng tim cơ bản / thiếu máu sau phẫu thuật / thuốc chặn nút AV). Khi những bệnh nhân được tạo nhịp với tốc độ nhanh hơn so với nút AV có thể xử lý, nút AV trở nên "mệt mỏi", kết quả là block AV độ 1 hoặc hiện tượng Wenckebach trên điện tâm đồ. Bất thường này không quan trọng về mặt lâm sàng với điều kiện là cung lượng tim của bệnh nhân không bị tổn hại.
Ví dụ 7
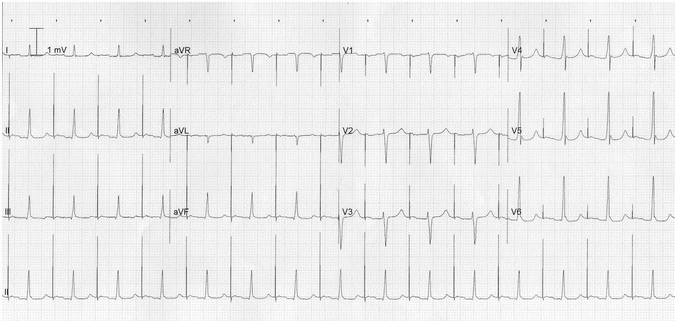
Tạo nhịp nhĩ nhanh với block AV độ 1:
Có gai nhịp thường xuyên 90 bpm.
Mỗi gai nhịp được theo sau bởi một sóng P, cho thấy 100% nhịp nhĩ dẫn.
Sóng P được dẫn đến tâm thất với một khoảng PR kéo dài (280 ms).
Ví dụ 8
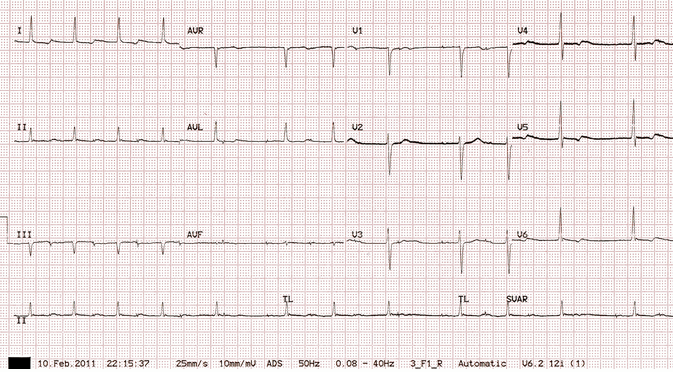
Tạo nhịp nhĩ với dẫn truyền Wenckebach:
Có gai tạo nhịp thường xuyên 90 bpm, mỗi người đều theo sau là một làn sóng P nhỏ cho thấy 100% chụp nhĩ.
Tuy nhiên, kết quả không phải tất cả sóng P trong một phức bộ QRS - khoảng PR kéo dài dần dần, mà cao nhất trong thất bại của dẫn AV ("mất phức bộ QRS").
Có block AV độ 2 cùng tồn tại với Mobitz I (hiện tượng Wenckebach).
Mobitz I là do bệnh nhân với tốc độ dẫn nhịp nhanh hơn so với nút nhĩ AV tự nhiên có thể - ở mức nội tại của nó 50 - 60 bpm và nó chỉ có block AV độ 1.
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 1
Block nhĩ thất rõ ràng khoảng PR trên 300 ms, sóng P được ẩn trong các sóng T trước, không gây rối loạn huyết động, không có điều trị cụ thể cần thiết.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thất phải (RVMI)
Đạo trình hữu ích nhất là V4R, thu được bằng cách đặt các điện cực V4, trong khoang liên sườn phải thứ 5 trên đường giữa đòn phải.
Điện tâm đồ chẩn đoán điện thế QRS thấp
Hiệu ứng điện thế giảm dần của các lớp chất lỏng, chất béo hoặc không khí tăng giữa tim, và các điện cực ghi.
Điện tâm đồ chẩn đoán trục điện tim lệch phải
Nhận ra trục điện tim lệch phải, QRS dương trong DIII, và aVF, QRS âm, sóng S chiếm ưu thế, trong DI và aVL.
Điện tâm đồ chẩn đoán rung nhĩ (AF)
Các cơ chế cơ bản của AF không hoàn toàn hiểu nhưng nó đòi hỏi một sự kiện bắt đầu, và bề mặt để duy trì, tức là giãn tâm nhĩ trái.
Điện tâm đồ chẩn đoán mắc sai điện cực đổi chiều chuyển đạo chi (ECG)
Sự hiểu biết của tam giác Einthoven, và từ nguồn gốc chính xác của các chuyển đạo, sẽ giúp trong việc tìm hiểu các hình điện tâm đồ.
Điện tâm đồ chẩn đoán nhịp tự thất gia tốc (AIVR)
Phân ly Isorhythmic AV = Phân ly AV với xoang và phức bộ thất xảy ra ở tần số tương tự, trái ngược với block AV hoàn thành, nơi tần số nhĩ thường nhanh hơn so với tỷ lệ thất.
Sóng Delta của hội chứng WPW điện tâm đồ
Khoảng thời gian PR ngắn dưới 120ms, phức bộ QRS rộng trên 100ms, một nét nhỏ chắp nối đến phức bộ QRS là sóng delta.
Điện tâm đồ chẩn đoán viêm cơ tim
Với viêm lân cận màng ngoài tim, các tính năng điện tâm đồ của viêm màng ngoài tim cũng có thể được nhìn thấy.
Các khoảng thời gian QT của điện tâm đồ
Phương pháp đánh chặn độ dốc tối đa xác định sự kết thúc của sóng T như đánh chặn giữa đường đẳng điện với các ốp thông qua xuống độ dốc tối đa của sóng T (trái).
Điện tâm đồ chẩn đoán điện thế so le (tràn dịch màng ngoài tim lớn)
Nguyên nhân quan trọng nhất là tràn dịch màng ngoài tim lớn, trong đó điện áp QRS xen kẽ là sản phẩm của tim đu đưa trong màng ngoài tim chứa đầy dịch lớn.
Điện tâm đồ chẩn đoán block nhánh trái trước (LAFB)
Sự lan truyền xung đến các đạo trình bên trái chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R, thời gian từ khi khởi phát của QRS đến đỉnh cao của sóng R trong aVL.
Điện tâm đồ chẩn đoán mắc sai điện cực đảo chiều tay trái tay phải
Sự đảo ngược của các điện cực tay trái, và phải tạo ra một hình tương tự như dextrocardia, trong các đạo trình chi, DI trở nên đảo ngược.
Điện tâm đồ chẩn đoán hạ Calci máu
Hạ calci máu gây QTc kéo dài chủ yếu là do kéo dài đoạn ST, sóng T thường không thay đổi, loạn nhịp không phổ biến.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
Điện tâm đồ chẩn đoán nhịp tổng hợp
Nó chỉ ra có hai tiêu điểm của các tế bào tạo nhịp phát xung cùng một lúc, một xung nhịp trên thất, và xung nhịp tim thất cạnh tranh.
Các dạng block trong điện tâm đồ (ECG)
Block theo tỷ lệ nhất định (ví dụ 2:1, 3:1) - mối quan hệ liên tục giữa P và QRS (ví dụ: 2:1 = 2 sóng P cho mỗi phức hợp QRS).
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Giải thích cách tính tần số tim khi đọc điện tâm đồ
Đọc máy cũng có thể được sử dụng và thường là chính xác, tuy nhiên, đôi khi nó có thể là không chính xác trong sự hiện diện của bất thường QRS trên hình thái sóng T, ví dụ như có thể đếm đỉnh sóng T như phức hợp QRS.
Điện tâm đồ chẩn đoán block nhánh trái (LBBB)
Khi các tâm thất được kích hoạt liên tục chứ không phải cùng một lúc, điều này tạo ra sóng R rộng, hoặc của các đường dẫn bên.
Điện tâm đồ rung thất
Kết quả rung thất giảm biên độ sóng kéo dài, từ VF thô ban đầu đến cuối cùng là bị tiến triển thành vô tâm thu do sự cạn kiệt dần năng lượng cơ tim.
Điện tâm đồ chẩn đoán quá liều Carbamazepine (TCA)
Có bằng chứng điện tâm đồ phong tỏa kênh natri nhanh: Lưu ý việc mở rộng QRS (135 ms), block AV cấp 1 (PR 240ms) và sóng R nhỏ trong aVR.
Điện tâm đồ block xoang nhĩ
Các nhịp nút xoang vẫn tiếp tục truyền xung động bình thường, tuy nhiên, một số các xung điện xoang bị chặn trước khi có thể dẫn truyền.
Điện tâm đồ chẩn đoán viêm màng ngoài tim
ST chênh lên lõm phổ biến, và PR chênh xuống trong suốt hầu hết các đạo trình chi, và đạo trình trước tim.
Điện tâm đồ chẩn đoán vùng chuyển tiếp lệch trái (sóng R tiến triển kém) (PRWP)
Nguyên nhân MI trước vách từ trước, phì đại thất trái, vị trí đạo trình không chính xác, bệnh cơ tim giãn.
