- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Ngừng tuần hoàn: cấp cứu cơ bản
Ngừng tuần hoàn: cấp cứu cơ bản
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hồi sinh tim phổi cần được bắt đầu ngay lập tức sau khi phát hiện bệnh nhân ngừng tuần hoàn. Do khoảng thời gian từ khi gọi cấp cứu đến khi kíp cấp cứu có mặt để cấp cứu bệnh nhân thường trên 5 phút, nên khả năng cứu sống được bệnh nhân ngừng tim phụ thuộc chủ yếu vào khả năng và kĩ năng cấp cứu của kíp cấp cứu tại chỗ.
Sốc điện cấp cứu phá rung thất sẽ có hiệu quả nhất nếu được thực hiện trong vòng 5 phút đầu sau ngừng tim. Hồi sinh tim phổi kết hợp với sốc điện sớm trong vòng 3 đến 5 phút đầu tiên sau khi ngừng tuần hoàn có thể đạt tỉ lệ cứu sống lên đến 50% - 75%.
Chẩn đoán ngừng tuần hoàn
Chẩn đoán xác định
Chẩn đoán xác định dựa vào 3 dấu hiệu: mất ỷ thức đột ngột, ngừng thở, mất mạch cảnh.
Chẩn đoán phân biệt
Phân biệt vô tâm thu với rung thất sóng nhỏ: cần xem điện tim trên ít nhất 2 chuyển đạo.
Phân biệt phân li điện cơ với sốc, trụy mạch: cần bắt mạch ở 2 vị trí trở lên.
Phân biệt mất mạch cảnh/mạch bẹn do tắc mạch: cần bắt mạch ở 2 vị trí trờ lên.
Chẩn đoán nguyên nhân
Song song với cấp cứu hồi sinh tim phổi cơ bản, cần nhanh chóng tìm kiếm nguyên nhân gây ngừng tuần hoàn để giúp cấp cứu có hiệu quả và ngăn ngừa tái phát. Các nguyên nhân thường gặp và có thể điều trị nhanh chóng.
Xử trí cấp cứu ngừng tuần hoàn
Xử tri cấp cứu ngừng tuần hoàn được khởi động ngay từ khi phát hiện trường hợp nghi ngờ ngừng tuần hoàn. Người cấp cứu vừa tiến hành chẩn đoán, gọi người hỗ trợ vừa bắt đầu các biện pháp hồi sinh tim phổi cơ bản ngay.
Cần có 1 người là chỉ huy để phân công, tổ chức công tác cấp cứu đúng trình tự và đồng bộ.
Cần ghi chép các thông tin cần thiết và tiến trình cấp cứu.
Thiết lập không gian cấp cứu đủ rộng và hạn chế tối đa các nhân viên hoặc những người không tham gia cấp cứu vào và làm cản trở công tác cấp cứu.
Tiến hành ngay hồi sinh tim phổi cơ bản
Tiến hành ngay hồi sinh tim phổi cơ bản (ABC) đồng thời gọi hỗ trợ khi phát hiện bệnh nhân nghi ngờ bị ngừng tuần hoàn (không cử động, không phản ứng khi lay gọi...)
Kiểm soát đường thở:
đặt ngửa đầu, cổ ưỡn, thủ thuật kéo hàm dưới/nâng cằm
Cần đặt nội khí quản càng sớm càng tốt nhưng không được làm chậm sốc điện và không làm gián đoạn ép tim/thổi ngạt quá 30 giây.
Kiểm soát và hỗ trợ hô hấp:
Thổi ngạt hoặc bóp bóng.
Nếu bệnh nhân không thở: thổi ngạt hoặc bóp bóng 2 lần liên tiếp, sau đó kiểm tra mạch:
Nếu có mạch: tiếp tục thổi ngạt hoặc bóp bóng.
Nếu không có mạch: thực hiện chu kì ép tim/thổi ngạt (hoặc bóp bóng) theo tỉ lệ 30/2.
Nhịp thở nhân tạo (thổi ngạt, bóp bóng) thổi vào trong 1 giây, đù làm lồng ngực phồng lên nhìn thấy được với tần số nhịp là 10 -12 lần/phút đối với người lớn, 12 - 20 lần/phút đối với trẻ nhỏ và nhũ nhi.
Sau khi đã có đường thở nhân tạo (ví dụ ống nội khí quản, mặt nạ thanh quản, tần số bóp bóng là 8 -10 lần/phút và ép tim 100 lần/phút, không cần ngừng ép tim để bóp bóng.
Nối oxy với bóng ngay khi có oxy.
Kiểm soát và hỗ trợ tuần hoàn:
Ép tim ngoài lồng ngực.
Kiểm tra mạch cảnh (hoặc mạch bẹn) trong vòng 10 giây. Nếu không thấy mạch: tiến hành ép tim ngay.
Ép tim ở 1/2 dưới xương ức, lún 1/3 -1/2 ngực (4 - 5cm với người lớn) đủ để sờ thấy mạch khi ép; tần số 100 lần/phút. Phương châm là “ép nhanh, ép mạnh, không gián đoạn và để ngực phồng lên hết sau mỗi lần ép”.
Tỉ lệ ép tim/thông khí là 30/2 nếu là bệnh nhân người lớn hoặc bệnh nhân trẻ nhỏ, nhũ nhi có 1 người cấp cứu. Tỉ lệ có thể là 15/2 đối với trẻ nhỏ hoặc nhũ nhi có 2 người cấp cứu.
Kiểm tra mạch trong vòng 10 giây sau mỗi 5 chu kì ép tim/thổi ngạt hoặc sau mỗi 2 phút (1 chu kì ép tim/thổi ngạt là 30 lần ép tim/2 lần thổi ngạt).
Ghi điện tim sớm ngay khi có thể và sốc diện ngay nếu có chỉ định
Nhanh chóng ghi điện tim và theo dõi điện tim trên máy theo dõi.
Phân loại 3 loại điện tim: rung thất/nhịp nhanh thất, vô tâm thu, phân li điện cơ.
Tiến hành sốc điện ngay nếu là rung thắt
Máy sốc điện 1 pha: số 360J; Máy sốc điện 2 pha: 120 - 200J.
Tiến hành ngay 5 chu kì ép tim/thổi ngạt sau mỗi lần sốc điện.
Phòng bệnh
Ngừng tuần hoàn thường xảy ra đột ngột, không dự đoán trước được. Tất cả các nhân viên cấp cứu, nhân viên y tế cứu hộ phải được tập luyện và chẩn bị sẵn sàng cấp cứu ngừng tuần hoàn. Các xe cấp cứu, các cơ sở cấp cứu cần có các phương tiện và thuốc cấp cứu cần thiết cho cấp cứu ngừng tuần hoàn.
Các thuốc cấp cứu ngừng tuần hoàn
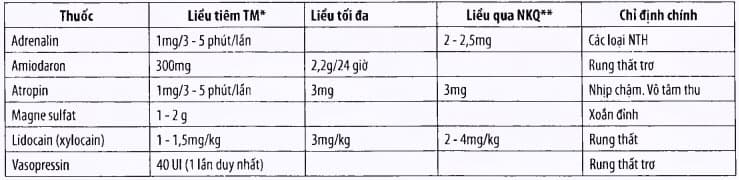
Phác đổ hồi sinh tim phổi cơ bản ngừng tuẩn hoàn
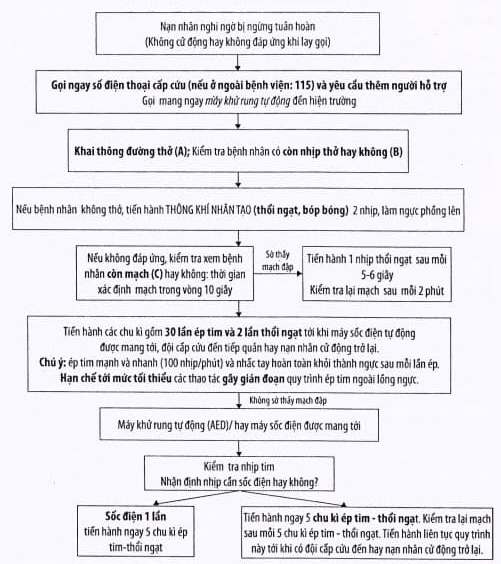
Mỗi chu kì Hồi sinh tim phổi hay chu kì ép tim ngoài lồng ngực- thõng khí (CPR) bao gồm: 30 lần ép tim và 2 lần thổi ngạt.
Tóm tắt kĩ thuật hồi sinh tim phổi cơ bản (BLS) ABCD
Cho trẻ nhũ nhi, trẻ nhỏ, người lớn (không gồm trẻ mới đẻ)
Bài viết cùng chuyên mục
Hội chứng Guillain Barré: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Guillain Barré, cơ thể sinh ra kháng thể chống lại nhiễm trùng, đồng thời cũng tấn công và làm tổn thương myelin, sợi trục của rễ, dây thần kinh ngoại biên
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Hôn mê: chẩn đoán và xử trí cấp cứu
Hôn mê là một cấp cứu, hành động nhanh chóng là cần thiết để bảo tồn cuộc sống và chức năng não, thường kiểm tra máu và chụp CT não để xác định nguyên nhân
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Viêm phổi nặng do virus cúm A: chẩn đoán và điều trị hồi sức tích cực
Viêm phổi do virus có nhiều khả năng xảy ra ở trẻ nhỏ và người lớn tuổi, do cơ thể chống lại virus kém hơn, so với những người có hệ thống miễn dịch khỏe mạnh
Tăng calci máu: chẩn đoán và điều trị hồi sức tích cực
Trong số tất cả các nguyên nhân gây tăng canxi máu, cường cận giáp nguyên phát, và ác tính là phổ biến nhất, chiếm hơn 90 phần trăm các trường hợp.
Bệnh do nấm Penicillium marneffei: chẩn đoán và điều trị nội khoa
Bệnh do nấm Penidllium, có biểu hiện lâm sàng đa dạng, với các tổn thương trên da, sốt kéo dài, hạch to, gan lách to, thiếu máu.
Suy giáp: chẩn đoán và điều trị nội khoa
Suy giáp, là hội chứng đặc trưng bằng tình trạng suy giảm chức năng tuyến giáp, sản xuất hormon tuyến giáp không đầy đủ, so với nhu cầu của cơ thể.
Thoái hoá cột sống: chẩn đoán và điều trị nội khoa
Do cột sống phải chịu đựng nhiều các tải trọng xảy ra liên tục, dẫn tới các biến đổi hình thái gồm các biến đổi thoái hoá ở các đĩa đệm, thân đốt sống và ở các mỏm gai sau và tình trạng hư hại phần sụn.
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Ngừng tuần hoàn: cấp cứu nâng cao
Cấp cứu cơ bản ngay lập tức là rất quan trọng để điều trị ngừng tim đột ngột, duy trì lưu lượng máu đến các cơ quan quan trọng, cho đến khi có chăm sóc nâng cao
Viêm khớp dạng thấp: chẩn đoán và điều trị nội khoa
Viêm khớp dạng thấp là bệnh tự miễn, diễn biến mạn tính. Bệnh được đặc trưng bởi tình trạng viêm các khớp nhỏ nhở có tính chất đối xứng, có dấu hiệu cứng khớp buổi sáng và thường có mặt của yếu tố dạng thấp, đôi khi có tổn thương nội tạng.
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Viêm màng não tăng bạch cầu ái toan: chẩn đoán và điều trị nội khoa
Các nguyên nhân, gây viêm màng não tăng bạch cầu ái toan, thường do các ấu trùng của các loài giun sán gây nên.
Bệnh quai bị: chẩn đoán và điều trị nội khoa
Bệnh quai bị lây trực tiếp qua hô hấp, ngoài gây sưng đau tuyến nước bọt mang tai, không hoá mủ, ngoài ra còn viêm tuyến sinh dục.
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
Viêm màng não do nấm Cryptococcus neoformans: chẩn đoán và điều trị nội khoa
Cần nghĩ đến viêm màng não do nấm Cryptococcus, ở bệnh nhân có viêm kéo dài, chỉ định các xét nghiệm phù hợp, để khẳng định chẩn đoán.
Nhiễm khuẩn huyết: chẩn đoán và điều trị nội khoa
Tất cả các vi khuẩn có độc tính mạnh, hay yếu đều có thể gây nhiễm trùng huyết, trên cơ địa suy giảm sức đề kháng, hay suy giảm miễn dịch.
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Biến chứng thận do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thận, do đái tháo đường chiếm gần 50 phần trăm các trường hợp suy thận giai đoạn cuối, và là nguyên nhân hàng đầu gây tử vong
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Loãng xương: chẩn đoán và điều trị nội khoa
Chẩn đoán sớm và định lượng mất xương và nguy cơ gãy xương rất quan trọng vì sự sẵn có của các liệu pháp có thể làm chậm hoặc thậm chí đảo ngược tiến trình của bệnh loãng xương.
Đái tháo đường: hướng dẫn chẩn đoán và điều trị nội khoa
Đái tháo đường, là tình trạng tăng đường huyết mạn tính, đặc trưng bởi những rối loạn chuyển hoá carbohydrat, có kèm theo rối loạn chuyển hóa lipid và protein.
Bệnh thương hàn: chẩn đoán và điều trị nội khoa
Đặc điểm lâm sàng là sốt kéo dài và gây nhiều biến chứng, đặc biệt là xuất huyết tiêu hóa và thủng ruột. Hiện nay vi khuẩn Salmonella typhi đa kháng các kháng sinh, đặc biệt một số chùng vi khuẩn kháng quinolon đã xuất hiện.
