- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Viêm gan tự miễn là một bệnh viêm gan mạn tính, được đặc trưng bởi sự tự kháng thể lưu hành và nồng độ globulin huyết thanh tăng cao. Bệnh có thể bắt đầu như viêm gan cấp tính và tiến triển thành bệnh gan mạn tính và xơ gan.
Mặc dù rối loạn này đã được biết đến với nhiều tên khác nhau, bao gồm viêm gan lupoid, viêm gan tế bào plasma và viêm gan mạn tính hoạt động tự miễn, Nhóm viêm gan tự miễn quốc tế xác định rằng viêm gan tự miễn là thuật ngữ thích hợp nhất cho bệnh này.
Viêm gan tự miễn có thể xuất hiện ở mọi lứa tuổi và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ. Đối với viêm gan tự miễn loại 1, tỷ lệ nữ so với nam là 4: 1, nhưng đối với viêm gan tự miễn loại 2, tỷ lệ này là 10: 1.
Biểu hiện bệnh chủ yếu là tình trạng tăng aminotransferase máu và có hình ảnh mô học viêm quanh khoảng cửa. Bệnh tiến triển với tổn thương hoại tử bắc cầu, nhiều thùy và tiến triển đến xơ gan. Nếu không được điều trị viêm gan tự miễn có tỉ lệ tử vong cao (50% bệnh nhân viêm gan tự miễn mức độ nặng chết trong vòng 5 năm). Chẩn đoán viêm gan tự miễn chủ yếu là loại trừ các nguyên nhân khác của viêm gan hoặc đang uống rượu rất nhiều. Đặc điểm quan trọng của viêm gan tự miễn là hay gặp ở nữ (tỉ lệ nữ/nam là 4/1), tăng gammaglobulin và hiện diện trong máu tự kháng thể.
Sinh lý bệnh
Chưa tìm ra căn nguyên gây bệnh. Có nhiều yếu tố được đưa ra dựa trên nền tảng bệnh lí miễn dịch.
Các yếu tố di truyền, virus, hóa chất, hormon có thể là căn nguyên của bệnh.
Triệu chứng lâm sàng
Viêm gan tự miễn có thể gặp ở mọi lứa tuổi và ở cả hai giới, độ tuổi hay gặp 10-30 tuổi.
Hỏi bệnh
Gầy sút, mệt mỏi, đau tức hạ sườn phải.
Khám lâm sàng
Có thè thấy vàng mắt, vàng da, gan to, lách to, cổ trướng. Giai đoạn nặng hơn có biểu hiện hôn mê do tăng ure máu.
Xét nghiệm máu
Có thể thấy tăng gammaglobuline. Bilirubin > 3mg/dL, phosphatase kiềm > 2 lần, AST > 1000U/L.
Các xét nghiệm miễn dịch định lượng tự kháng thể giúp chẩn đoán xác định cũng như phân loại thể viêm gan: kháng thể kháng tiểu vi thể gan thận typ 1 (LKM-1), kháng thể kháng tương bào gan typ 1 (LC-1), kháng thể kháng thụ thể glycoprotein trên màng tế bào gan người châu Á (ASGPR), kháng thể kháng ty lạp thể (AMA-M2), kháng thể kháng cơ trơn (SMA), kháng thể kháng tương bào bạch cầu đa nhân trung tính (ANCA), kháng thể kháng KN gan/gan-tụy hòa tan (anti SLA/LP).
Viêm gan tự miễn có thể kết hợp với những bệnh sau:
Viêm tuyến giáp tự miễn, bệnh Basedow.
Viêm loét đại tràng mạn tính.
Xơ cứng bì, viêm khớp dạng thấp.
Viêm mạch, hồng ban nút.
Tan máu (Coombs +), xuất huyết giảm tiểu cầu vô căn.
Chẩn đoán
Do không có tiêu chuẩn “vàng” trong chẩn đoán viêm gan tự miễn, nên chẩn đoán chủ yếu bằng phương pháp loại trừ các nguyên nhân gây viêm gan mạn khác. Sau đây là tiêu chuẩn chẩn đoán của nhóm nghiên cứu viêm gan tự miễn thế giới đưa ra năm 1999 (bảng).
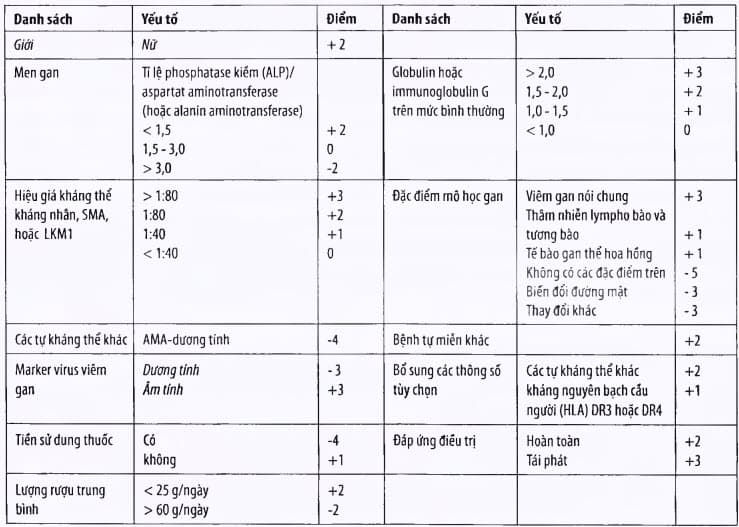
Bảng. Tính điểm chẩn đoán viêm gan tự miễn
Ghi chú: Tổng điểm A >15 hoặc >17 cho chẩn đoán xác định viêm gan tự miễn trước hoặc sau điều trị, tương ứng. Mặt khác, điểm giữa 10-15 và 12-17 cho chẩn đoán có thể xảy ra hoặc trước sau trị liệu, tuơng ứng. AMA (kháng thể kháng ti thể); LKM-1 (khàng thể kháng tiểu vi thể gan-thận); SMA (kháng thể kháng c ơ trơn).
Phân loại
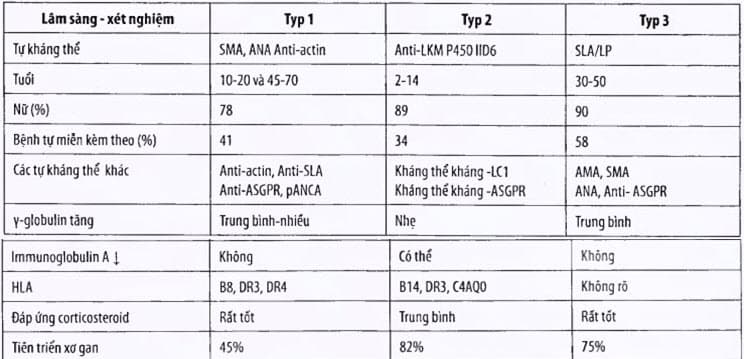
Bảng. Phân loại viêm gan tự miễn
Chẩn đoán phân biệt
Xơ đường mật tiên phát: lâm sàng, sinh hóa, mô bệnh học như viêm gan tự miễn nhưng thường kết hợp với viêm loét đại tràng mạn tính. Chẩn đoán qua chụp đường mật và sinh thiết gan với hình ảnh thâm nhiễm tế bào lymphocyte và xơ đường mật.
Viêm đường mật tự miễn: tăng phosphatase kiềm, Ỵ-glutamyltranspeptidase, transaminase. Mô bệnh học có hình ảnh tổn thương khoảng cửa, thâm nhiễm lympho bào, tương bào và viêm đường mật.
Phân biệt với xơ đường mật trong gan tiên phát khi không có kháng thể kháng AMA và kháng pyruvat dehydrogenase KT: anti ANAvà SMA. Đáp ứng corticosteroid.
Viêm gan virus: viêm gan A, B, C. thường có tăng transaminase, bilirubin, y-globulin, IgG và phosphatase kiềm cao hơn viêm gan tự miễn và hình ảnh mô bệnh học là hoại tử nhiều phân thùy gan trong khi ở viêm gan tự miễn chủ yếu là tổn thương viêm tế bào gan ngoài ra có kết hợp với bệnh khác (viêm tuyến giáp, viêm loét đại tràng mạn tính, ...) cùng yếu tố HLA-DR4, HLA B8, A1, ... kháng thể kháng SMA, kháng ANA thường gặp hơn (92% so với 22%) các kháng thể trên có hiệu giá thấp trong viêm gan do virus.
Viêm gan mạn tính căn nguyên ẩn: thường có kháng thể kháng SMA, kháng LKM1. Hình ảnh mô bệnh học điển hình như viêm gan tự miễn. Có yếu tố HLA-B8, HLA-DR3, HLA- AI- B8- DR3. Đáp ứng với thuốc corticoid.
Tiến triển và tiên lượng
Các chỉ số tiên lượng dựa vào:
Xét nghiệm sinh hóa khi đến khám
AST > 10 lần chỉ số bình thường: 50% tử vong sau 3 năm.
AST > 5 lần chỉ số bình thường + GGT > 2 lần chỉ số bình thường; 90% tử vong sau 10 năm.
AST < 10 lần chỉ số binh thường + GGT < lần chỉ số bình thường; 49% xơ gan sau 15 năm; 10% từ vong sau 10 năm.
Mô bệnh học khi đến khám
Hoại tử khoảng cửa: 17% xơ gan sau 5 năm.
Hoại từ bắc cầu: 82% xơ gan sau 5 năm; 45% tử vong sau 5 năm.
Xơ gan: 58% tử vong sau 5 năm.
Điều trị
Chỉ định điều trị: phụ thuộc mức độ hoạt động của bệnh (xem bảng).

Bảng. Chỉ định điều trị viêm gan tự miễn
Phác đồ điều trị với người lớn
Tấn công:
Điều trị tấn công kéo dài ít nhất 6 tháng. Hai loại thuốc chính được sử dụng là corticoids (prednison) và azathiprin.
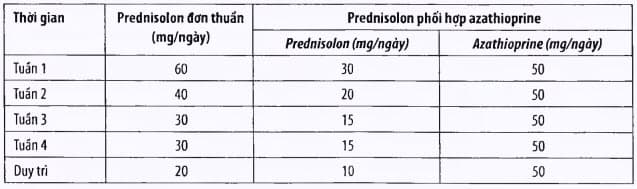
Bảng. Điều trị tấn công

Bảng. Thể không đáp ứng
Cách giảm liều:
Liệu pháp phối hợp: giảm prednisolon 10mg/tháng và azathioprin 50mg/tháng.
Prednisolon đơn thuần 10mg/tháng.
Liều duy trì khi bệnh đã ổn định kéo dài 12-18 tháng:
Liệu pháp phối hợp: prednisolon 10mg/ngày, azathioprin 50mg/ngày.
Prednisolon đơn thuần: 20mg/ngày.
Các thuốc khác
Được chỉ định khi bệnh nhân kháng hoặc có chống chỉ định với các thuốc trên. Các thuốc có thể chỉ định trong các trường hợp này gồm:
Mycophenolat mofetil.
lnterferon-a.
Cyclosporin.
FK-506.
Acid ursodeoxycholic.
Polyunsatured phosphatidylcholin.
Arginin thiazolidinecarboxylat.
Tinh chất hormon tuyến ức.
Theo dõi điều trị (xem bảng)
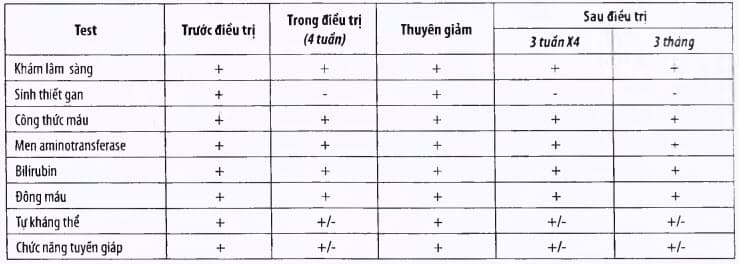
Bảng. Theo dõi xét nghiệm trong điều trị viêm gan tự miễn
Bài viết cùng chuyên mục
Viêm tuyến giáp sinh mủ có đau: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp nhiễm khuẩn rất hiếm gặp, nguyên nhân do vi khuẩn, do nấm hoăc ki sinh trùng gây ra, thường xảy ra khi có các yếu tố thuận lợi.
Basedow: chẩn đoán và điều trị nội khoa
Basedow là nguyên nhân gây cường giáp hay gặp nhất, là một bệnh tự miễn, có tính chất gia đình, bệnh thường gặp ở phụ nữ, tuồi 20 đến 50.
Đau cột sống thắt lưng: chẩn đoán và điều trị nội khoa
Đau cột sống thắt lưng là nguyên nhân làm giảm khả năng lao động ở tuổi dưới 45 và chi phí của bản thân cũng như chi phí xã hội trong điều trị rất tốn kém.
Bướu nhân tuyến giáp: chẩn đoán và điều trị nội khoa
Nhân giáp là tổn thương dạng khối, khu trú nằm trong tuyến giáp, được phát hiện nhờ cảm nhận của chính bản thân bệnh nhân, hay bác sĩ thăm khám lâm sàng.
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Tăng calci máu: chẩn đoán và điều trị hồi sức tích cực
Trong số tất cả các nguyên nhân gây tăng canxi máu, cường cận giáp nguyên phát, và ác tính là phổ biến nhất, chiếm hơn 90 phần trăm các trường hợp.
Nấm Candida: chẩn đoán và điều trị nội khoa
Nấm Candida gây bệnh ở người chủ yếu là Candida albicans, loại nấm cộng sinh, thường cư trú ở da, niêm mạc miệng, ruột, âm đạo.
Ung thư tuyến giáp: chẩn đoán và điều trị nội khoa
Ung thư tuyến giáp, là ung thư của tế bào biểu mô nang giáp, gồm ung thư thể nhú, ung thư thể nang, ung thư thể kém biệt hóa, hoặc từ tế bào cạnh giáp.
Đột quỵ: chẩn đoán và xử trí cấp cứu trong 3 giờ đầu
Đột quỵ cấp tính, là một vấn đề có thể điều trị khi đảm bảo khẩn cấp chuyên khoa, điều trị bằng thuốc, và chăm sóc đều ảnh hưởng đến sự sống còn và phục hồi
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Tăng kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ khẩn cấp của điều trị tăng kali máu thay đổi, theo sự hiện diện hoặc vắng mặt của các triệu chứng, và dấu hiệu liên quan đến tăng kali máu.
Ngộ độc barbituric: chẩn đoán và điều trị hồi sức tích cực
Barbituric ức chế hệ thần kinh trung ương, tác động iên receptor barbiturat ở não, làm tăng GABA, gây tụt huyết áp do ức chế trực tiếp cơ tim, giảm trương lực hệ giao cảm
Hạ natri máu: chẩn đoán và điều trị hồi sức tích cực
Hạ natri máu, là một rối loạn nướ điện giải, nồng độ natri trong máu hạ gây nên tình trạng giảm áp lực thẩm thấu ngoài tế bào, dẫn tới thừa nước trong tế bào
Hôn mê tăng áp lực thẩm thấu đái tháo đường: chẩn đoán và điều trị tích cực
Hôn mê tăng áp lực thẩm thấu, là một biến chứng rất nặng của bệnh đái tháo đường, thường gặp ở người bệnh đái tháo đường typ 2
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Sốc nhiễm khuẩn: chẩn đoán và điều trị ban đầu
Nhiễm trùng huyết là hội chứng lâm sàng, có các bất thường về sinh lý, sinh học và sinh hóa gây, và phản ứng viêm xảy ra có thể dẫn đến rối loạn chức năng cơ quan và tử vong
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Tràn khí màng phổi ở bệnh nhân thở máy: chẩn đoán và điều trị tích cực
Tràn khí màng phổi là một biến chứng rất nguy hiểm, có khả năng gây tử vong, ở bệnh nhân đang được thông khí nhân tạo
Hạ kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ nghiêm trọng của các biểu hiện hạ kali máu, có xu hướng tỷ lệ thuận với mức độ, và thời gian giảm kali huyết thanh
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Viêm phổi cộng đồng do vi khuẩn nặng: chẩn đoán và điều trị tích cực
Viêm phổi cộng đồng do vi khuẩn, là bệnh lý nhiễm khuẩn của nhu mô phổi, gây ra tình trạng viêm các phế nang, tiểu phế quản và tổ chức kẽ của phổi
Viêm cột sống dính khớp: chẩn đoán và điều trị nội khoa
Một số yếu tố rất quan trọng trong cơ chế bệnh sinh của viêm cột sống dính khớp, bệnh có các biểu hiện lâm sàng đa dạng, liên quan đến một số cấu trúc khác nhau.
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
