- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Một loạt các yếu tố lâm sàng được cho là ảnh hưởng đến lịch sử tự nhiên và tiên lượng của bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính (COPD)
Hầu hết các đợt trầm trọng của bệnh phổi tắc nghẽn mạn tính (COPD) là do nhiễm trùng đường hô hấp. Điều trị bằng kháng sinh theo kinh nghiệm được chỉ định cho những bệnh nhân có khả năng bị nhiễm vi khuẩn gây ra tình trạng trầm trọng hơn và cho những người bị bệnh nặng nhất.
Các hướng dẫn toàn cầu về bệnh phổi tắc nghẽn mãn tính định nghĩa sự gia tăng của COPD là sự gia tăng cấp tính của các triệu chứng vượt xa sự thay đổi hàng ngày, thường đòi hỏi phải thay đổi thuốc, bao gồm glucocorticoids toàn thân, kháng sinh hoặc oxy bổ sung.
Đợt cấp của bệnh phổi tắc nghẽn mạn tính là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh không đáp ứng với điều trị thông thường hàng ngày nữa.
Chẩn đoán xác định bệnh phổi tắc nghẽn mạn tính
Triệu chứng lâm sàng
Đã được chẩn đoán bệnh phổi tắc nghẽn mạn tính.
Xuất hiện các dấu hiệu:
+ Khó thở tăng lên, thở rít.
+ Nghe phổi có nhiều ran ngáy, ran rít; có thể có ran nổ hoặc ran ẩm (nhiễm khuẩn hô hấp và ứ đọng đờm).
+ Khạc đờm nhiều hơn, đờm đục.
+ Có thể có tím, vã mồ hôi.
+ Rối loạn tinh thần, nếu khó thở nguy kịch có thể rối loạn ý thức, thậm chí hôn mê.
Triệu chứng cận lâm sàng
PaO2 giảm nặng, SpO2 giảm, PaCO2 tăng cao, pH giảm.
Xquang phổi: hình ảnh của bệnh phổi tắc nghẽn mạn tính, có thể thấy đám mờ của tổn thương phổi mới xuất hiện (viêm phổi).
Chẩn đoán nguyên nhân
Nhiễm khuẩn hô hấp: sốt, tăng bạch cầu, đờm nhiều và đục, phổi có ran ẩm nhiều, Xquang phổi có hình ảnh tổn thương phổi.
Điều trị hoặc dùng thuốc không đúng cách, lạm dụng thuốc ngủ, an thần.
Các nguyên nhân khác: tắc mạch phổi, suy tim.
Các rối loạn chuyền hoá: tăng đường máu, giảm kali.
Các nhiễm trùng khác (ổ bụng, não).
Chẩn đoán phân biệt
Lao phổi.
Tràn khí màng phổi ở bệnh nhân bệnh phổi tắc nghẽn mạn tính.
Hen phế quản.
Đánh giá mức độ nặng của đợt cấp bệnh phổi tắc nghẽn mạn tính
Bảng. Đánh giá mức độ của đợt cấp bệnh phổi tắc nghẽn mạn tính
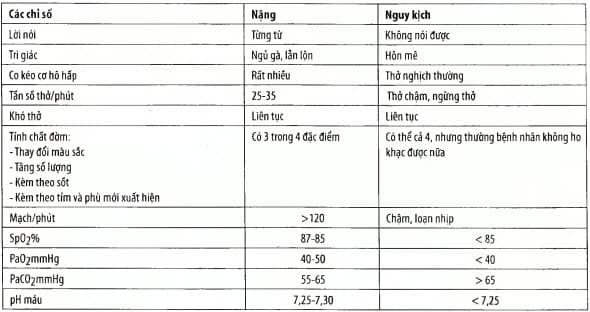
Chú ý: chỉ cằn có 2 tiêu chuẩn của mức độ nặng trở lên ở một mức độ là đủ.
Điều trị
Đợt cấp bệnh phổi tắc nghẽn mạn tính có suy hô hấp nặng
Thở oxy qua gọng kính oxy, giữ Sp02: 90% - 92%.
Dùng thuốc giãn phế quản tại chỗ:
+ Thuốc cường 2 giao cảm, khí dung qua mặt nạ 5mg (salbutamol, terbutalin), nhắc lại tùy theo tình trạng bệnh nhân, có thể nhiều lần.
+ Thuốc ức chế phó giao cảm: ipratropium (0,5mg) khí dung qua mặt nạ, nhắc lại nếu cần thiết.
Kết hợp truyền tĩnh mạch các thuốc cường 2 giao cảm (salbutamol, terbutalin).
+ Tốc độ khởi đầu 0,1μg/kg/phút, điều chỉnh liều theo đáp ứng của bệnh nhân (tăng tốc độ truyền 5-10 phút/lần cho tới khi có đáp ứng).
+ Có thể dùng aminophylin 0,24g pha với 100ml dịch glucose 5%, truyền trong 30-60 phút, sau đó truyền duy trì với liều 0,5mg/kg/giờ.
Methylprednisolon 2mg/kg/24 giờ tiêm tĩnh mạch chia 2 lần.
Kháng sinh:
+ Cephalosporin thế hệ 3 (cefotaxim hoặc ceftazidim 3g/ngày).
+ Kết hợp với nhóm aminoglycosid hoặc fluoroquinolon.
+ Nếu nghi ngờ nhiễm khuẩn bệnh viện: dùng kháng sinh theo phác đồ xuống thang, dùng kháng sinh phổ rộng và có tác dụng trên trực khuẩn mủ xanh,
Thở máy không xâm nhập
Nếu không có chống chỉ định.
Thường lựa chọn phương thức BiPAP:
+ Bắt đầu với: IPAP = 8 - 10cm nước.
EPAP = 4 - 5cm nước.
FiO2 điều chinh để có Sp02 > 92%.
+ Điều chỉnh thông số: tăng IPAP mỗi lần 2cm nước.
+ Mục tiêu: bệnh nhân dễ chịu, tần số thở < 30 lần/phút, SpO2 > 92%, xét nghiệm không có nhiễm toan hô hấp.
Nếu thông khí không xâm nhập không hiệu quả hoặc có chống chỉ định: đặt ống nội khí quản và thông khí nhân tạo qua ống nội khí quản.
Thở máy xâm nhập
Phương thức: nên chỉ định thông khí nhân tạo hỗ trợ/điều khiển thể tích.
+ Vt = 5-8ml/kg. + l/E = 1/3.
+ Trigger 3 - 4 lít/phút.
+ Fi02 lúc đầu đặt 100%, sau đó điều chỉnh theo oxy máu.
+ PEEP = 5cm nước hoặc đặt bằng 0,5 autoPEEP.
Các thông số được điều chỉnh để giữ Pplat < 30cm nước, auto-PEEP không tăng, SpO2 > 92%, pH máu trên 7,20. Duy trì tần số thở ở khoảng 20 lần/phút bằng thuốc an thần.
Trong trường hợp bệnh nhân khó thở nhiều, không thở theo máy, có thể chuyển sang thông khí điều khiển (thể tích hoặc áp lực). Tuy nhiên, việc dùng an thần liều cao hoặc giãn cơ có thể làm khó cai thở máy.
Đánh giá tình trạng bệnh nhân hàng ngày để xem xét cai thở máy khi các yếu tố gây mất bù đã được điều trị ổn định.
Đợt cấp bệnh phổi tắc nghẽn mạn tính có suy hô hấp nguy kịch
Bóp bóng qua mặt nạ với oxy 100%.
Đặt ống nội khí quản, thông khí nhân tạo.
Hút đờm qua nội khí quản.
Dùng thuốc giãn phế quản truyền tĩnh mạch.
Tiêm tĩnh mạch corticoid.
Dùng thuốc kháng sinh tiêm tĩnh mạch.
Bài viết cùng chuyên mục
Bệnh sốt mò: chẩn đoán và điều trị nội khoa
Sốt mò là một bệnh truyền nhiễm, lây truyền qua vết đốt của ấu trùng mò, khởi phát cấp tính, biểu hiện đa dạng, sốt, vết loét ngoài da, phát ban, sưng hạch, tổn thương nhiều cơ quan và phủ tạng.
Ngộ độc cấp opioid (ma túy): chẩn đoán và điều trị hồi sức cấp cứu
Các hợp chất opioid, gồm các hợp chất có tự nhiên trong nhựa cây thuốc phiện, các dẫn chất, là các opiat, và các chất tổng hợp
Suy gan cấp: chẩn đoán và điều trị hồi sức tích cực
Suy gan cấp, xuất hiện sau tác động, đặc trưng bởi vàng da, rối loạn đông máu và bệnh não gan tiến triển, ở bệnh nhân trước đó có chức năng gan bình thường
Sốc nhiễm khuẩn: chẩn đoán và điều trị ban đầu
Nhiễm trùng huyết là hội chứng lâm sàng, có các bất thường về sinh lý, sinh học và sinh hóa gây, và phản ứng viêm xảy ra có thể dẫn đến rối loạn chức năng cơ quan và tử vong
Viêm da dị ứng: chẩn đoán miễn dịch và điều trị
Biểu hiện tổn thương da, trên một bệnh nhân có cơ địa dị ứng, đặc trưng bời những dấu hiệu lâm sàng, của hiện tượng quá mẫn tức thì.
Rắn lục cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc rắn lục là một phức hợp bao gồm các enzym tiêu protein, acid amin, lipid, các enzym là yếu tố chính thúc đẩy quá trình độc với tế bào, máu và thần kinh
Rắn cạp nia cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc độc của rắn cạp nia bao gồm các protein, enzym tác động cả ở tiền và hậu xynap gây liệt cơ, peptid lợi niệu natri có tác dụng ức chế hấp thu natri tại ống thận
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Chảy máu đường tiêu hóa trên là một trường hợp khẩn cấp phổ biến, với một loạt các triệu chứng thực quản dạ dày tá tràng như nôn máu, phân đen, ít bị thiếu máu
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Khó thở cấp: chẩn đoán và điều trị cấp cứu
Khó thở là một triệu chứng phổ biến, gây ra do mắc bệnh phổi, thiếu máu cơ tim hoặc rối loạn chức năng, thiếu máu, rối loạn thần kinh cơ, béo phì
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Viêm khớp phản ứng: chẩn đoán và điều trị nội khoa
Viêm khớp phản ứng là một bệnh viêm khớp vô khuẩn xuất hiện sau nhiễm khuẩn chủ yếu là nhiễm khuẩn tiết niệu sinh dục, hô hấp, tiêu hóa,... Bệnh gây tổn thương ở khớp và các cơ quan khác như mắt, hệ tiết niệu sinh dục, hệ tiêu hóa…
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Bệnh gút: chẩn đoán và điều trị nội khoa
Bệnh gút là bệnh rối loạn chuyển hoá các nhân purin, có đặc điểm chính là tăng acid uric máu. Tình trạng viêm khớp trong bệnh gút là do sự lắng đọng các tinh thể monosodium urat trong dịch khớp hoặc mô.
Ngộ độc cấp: chẩn đoán và điều trị hồi sức
Ngay khi tiếp xúc với bệnh nhân, trong vòng vài ba phút đầu tiên, xác định và thực hiện ngay các biện pháp cần tiến hành nhằm bảo đảm tính mạng, và ổn định trạng thái bệnh nhân.
Nấm Candida: chẩn đoán và điều trị nội khoa
Nấm Candida gây bệnh ở người chủ yếu là Candida albicans, loại nấm cộng sinh, thường cư trú ở da, niêm mạc miệng, ruột, âm đạo.
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Viêm tuyến giáp sinh mủ có đau: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp nhiễm khuẩn rất hiếm gặp, nguyên nhân do vi khuẩn, do nấm hoăc ki sinh trùng gây ra, thường xảy ra khi có các yếu tố thuận lợi.
Đau thần kinh tọa: chẩn đoán và điều trị nội khoa
Nguyên nhân thường gặp nhất là do thoát vị đĩa đệm. Điều trị nội khoa là chính. Tuy nhiên, nếu đau kéo dài ảnh hường nhiều đến khả năng vận động, cần xem xét phương pháp phẫu thuật.
Lỵ trực khuẩn: chẩn đoán và điều trị nội khoa
Lỵ trực khuẩn Shigella là một bệnh nhiễm trùng đại tràng, đặc biệt là phần trực tràng của đại tràng. Bệnh nhân bị viêm dạ dày Shigella thường xuất hiện sốt cao, đau quặn bụng và tiêu chảy ra máu, nhầy.
Ngộ độc nấm độc: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc nấm thường xảy ra vào mùa xuân, hè, ngộ độc sớm dễ phát hiện, chỉ điều trị triệu chứng và hỗ trợ đầy đủ bệnh nhân thường sống
Hạ kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ nghiêm trọng của các biểu hiện hạ kali máu, có xu hướng tỷ lệ thuận với mức độ, và thời gian giảm kali huyết thanh
