- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Paracetamol là một thuốc giảm đau, hạ sốt được sử dụng rộng rãi nhất. Hiện nay trên thị trường có rất nhiều loại biệt dược khác nhau có chứa paracetamol. Đây là một thuốc nói chung an toàn, nhưng khi dùng quá liều có thể gây ngộ độc, chủ yếu lả gây hoại tử tế bào gan và độc với thận.
Cơ chế gây ngộ độc: bình thường khoảng trên 85-90% acetaminophen chuyển hóa ở gan theo con đường glucoronyl và sulfat hóa dưới tác dụng của enzym cytocrom P450 thành sản phẩm không độc. 5-15% được chuyển hóa thành NAPQI (N-acetyl-p-aminophenol) có tác dụng độc nhưng lại bị glutathion bất hoạt thành mercaptat, cystein không độc. Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận.
Chẩn đoán xác định
Hỏi bệnh: có hai trường hợp
Uống một liều gây ngộ độc: bệnh nhân uống paracetamol với liều ngộ độc > 140mg/kg, ở người nghiện rượu, suy dinh dưỡng, xơ gan, đang dùng các thuốc khác độc với gan thì có thể ngộ độc với liều thấp hơn.
Uống quá liều điều trị lặp lại nhiều lần, cũng có thể gây ngộ độc: uống > 2 lần, mỗi lần > 4g trong khoảng thời gian > 8 giờ.
Triệu chứng: chia làm 4 giai đoạn theo thời gian
Giai đoạn 1 (0,5-24 giờ): ngay sau uống: thường không có triệu chứng:
Buồn nôn, nôn.
Vã mồ hôi, khó chịu.
Có thể tăng AST, ALT.
Khám lâm sàng thấy bình thường.
Giai đoạn 2: 24-72 giờ:
Chán ăn, buồn nôn, nôn.
AST, ALT tăng cao, bilirubin tăng, thời gian PT kéo dài, chức năng thận giảm.
Giai đoạn 3: (72 - 96 giờ):
Suy gan: vàng da, rối loạn đông máu, bệnh não gan, hôn mê gan dẫn đến tử vong.
Suy thận cấp: có thể phối hợp với suy gan.
Suy đa tạng.
Giai đoạn 4 (từ 4-14 ngày): nếu bệnh nhân sống thì chức năng gan hồi phục hoàn toàn không để lại xơ hoá:
Xét nghiệm:
Độc chất:
Đồ thị Rumack-Matthew
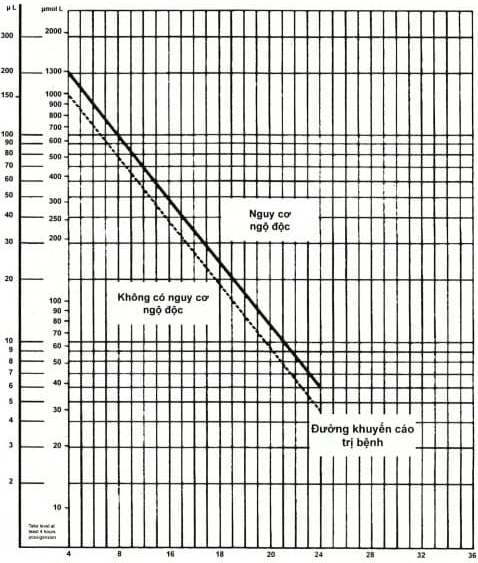
Thời gian từ khi uống đến khi lấy máu xét nghiệm (giờ)
Định tính: paracetamol dương tính trong dịch dạ dày hoặc nước tiểu, chỉ cho biết bệnh nhân có uống paracetamol.
Định lượng paracetamol máu, xác định nguy cơ ngộ độc trong hầu hết các trường hợp, quyết định việc chỉ định hoặc kết thúc điều trị đặc hiệu: lấy máu vào thời điểm trong khoảng 4-24 giờ sau uống. Lấy máu sớm hơn kết quả không có ý nghĩa, lấy muộn hơn có thể nồng độ đã âm tính. Nếu kết quả không rõ ngộ độc nên lấy lần 2 sau 8 giờ (trong trường hợp hấp thu chậm), sau đó đối chiếu với đồ thị Rumack - Matthew.
Xét nghiệm máu, nước tiểu: ure, đường, creatinin, điện giải, AST, ALT, đông máu cơ bản, xét nghiệm loại trừ viêm gan do các nguyên nhân khác. Tồng phân tích nước tiểu.
Chẩn đoán hình ảnh: Xquang tim phổi, siêu âm ổ bụng.
Xét nghiệm khác: tùy theo tình trạng bệnh nhân.
Chẩn đoán biến chứng
Suy gan cấp: bệnh lí não do bệnh gan (rối loạn ý thức, hôn mê, phù não), rối loạn đông máu, tiểu cầu giảm, NH3 tăng, lactat tăng, hạ đường huyết, albumin giảm,...
Chảy máu: do rối loạn đông máu do suy gan.
Suy thận cấp.
Chẩn đoán phân biệt
Viêm gan, suy gan, hôn mê gan do viêm gan virus, nghiện rượu và các nguyên nhân khác.
Điều trị
Ốn định bệnh nhân
Xử trí cấp cứu ổn định tình trạng bệnh nhân:
Áp dụng theo nguyên tắc chung, xử trí các tình trạng nặng (như suy hô hấp, tụt huyết áp...).
Loại bỏ chất độc:
Gây nôn: nếu bệnh nhân mới uống paracetamol trong vòng 1 giờ.
Rửa dạ dày: khi bệnh nhân mới uống trong vòng 6 giờ.
Than hoạt: sau khi bệnh nhân được gây nôn hoặc rửa dạ dày. Dùng 1 liều 1g/kg, kết hợp với Sorbitol liều tương đương.
Thuốc giải độc:
N - acetylcystein (Mucomyst, Acemuc...).
Chỉ định:
+ Bệnh nhân uống paracetamol liều > 140mg/kg trong vòng 72 giờ, men gan chưa tăng, chưa có hoặc không có xét nghiệm nồng độ paracetamol máu.
+ Uống quá liều điều trị lặp lại nhiều lần có nồng độ paracetamol > 20mcg/ml hoặc men gan tăng.
+ Bệnh nhân nghi uống quá liều paracetamol nhưng không rõ liều, đến trong vòng 72 giờ, men gan chưa tăng.
+ Bệnh nhân có nồng độ paracetamol ở trên đường khuyến cáo điều trị của đồ thị.
+ Bệnh nhân uống quá liều paracetamol (> 4g/24 giờ), đến muộn, bất kể nồng độ paracetamol nhưng có viêm gan hoặc suy gan, không loại trừ được ngộ độc paracetamol.
Liều dùng:
+ Bệnh nhân chưa có biểu hiện viêm gan:
+ N-acetylcystein dạng uống: liều ban đầu: 140mg/kg, các liều sau 70mg/kg/lần, 4 giờ/lần (17 liều).
+ N-acetylcystein dạng truyền tĩnh mạch: liều ban đầu 150mg/kg, truyền trong 60 phút, liều tiếp theo 50mg/kg, truyền trong 4 giờ, liều duy trì 100mg/kg, truyền trong 16 giờ.
Thời gian dùng:
+ Dùng tới khí paracetamol máu âm tính và men gan không tăng.
+ Trường hợp không có xét nghiệm nồng độ: dùng tới khi đủ liều như trên, enzym gan làm lại không tăng. Nếu enzym gan tăng thì dùng tiếp liều duy trì đến khi enzym bình thường.
+ Bệnh nhân có biểu hiện viêm gan, suy gan: dùng tương tự như trên và kéo dài cho đến khi hết viêm gan.
Cách dùng:
+ Pha N-acetylcystein dạng uống thành dung dịch 5%, có thể cho thêm nước quả để dễ uống. Khoảng cách giữa các liều là 4 giờ, nếu bệnh nhân nôn sau khi mới uống thuốc thì uống lại liều đó sau 1 giờ. Nếu bệnh nhân mới được dùng than hoạt thì vẫn uống thuốc này bình thường.
+ Chống nôn tích cực: trước khi bệnh nhãn uống thuốc cần dùng thuốc chống nôn cho bệnh nhân: có thể Primperạn 10mg x 1 ống tiêm tĩnh mạch, nếu vẫn còn nôn thì cho bệnh nhân uống chậm từng ít một hoặc nhỏ giọt chậm qua ống thông dạ dày (bệnh nhân không tỉnh), tiêm nhắc lại hoặc aminazin 25mg x 1/2-1 ống tiêm bắp.
+ Nếu bệnh nhân nôn sau uống, nhắc lại liều đó sau 1 giờ.
Các biện pháp điều trị khác:
Bù nước, điện giải.
Bệnh nhân ăn kém do nôn nhiều: chống nôn, truyền đường gluose 10-20% để nuôi dưỡng.
Viêm gan: điều trị hỗ trợ theo nguyên tắc chung.
Suy thận cấp: điều trị theo nguyên tẳc chung.
Theo dõi:
Xét nghiệm enzym gan, chức năng thận.
Theo dõi việc dùng N-acetylcystein
Tình trạng nôn của bệnh nhân, bệnh nhân có được dùng đúng liều hay không; theo dõi các xét nghiệm (như trên).
Phòng bệnh
Khuyên bệnh nhân không lạm dụng paracetamol, thận trọng vì có nhiều loại chế phẩm khác nhau cùng chứa paracetamol.
Nên thận trọng khi dùng paracetamol cho các bệnh nhân nghiện rượu, có bệnh gan, đang điều trị thuốc độc với gan, bệnh nhân suy dinh dưỡng.
Với bệnh nhân tự từ, khám và điều trị theo chuyên khoa tâm thần để tránh ngộ độc tái diễn.
Bài viết cùng chuyên mục
Ngộ độc rotundin: chẩn đoán và điều trị hồi sức tích cực
Là thuốc có độ an toàn cao, tuy nhiên nếu uống quá liều có thể gây nhiều biến chứng, khi bệnh nhân uống 300mg trong 24 giờ, đã gây ra những biến đổi về điện tim
Hội chứng suy hô hấp cấp tiến triển: chẩn đoán và điều trị hồi sức tích cực
Hội chứng suy hô hấp cấp tiến triển, trong đó màng phế nang mao mạch bị tổn thương cấp tính, dẫn đến tình trạng suy hô hấp nặng, không đáp ứng với thở oxy liều cao
Hội chứng Cushing: chẩn đoán và điều trị nội khoa
Tăng cân là triệu chứng đầu tiên, mặt tròn như mặt trăng, da ừng đỏ, gáy có bướu mỡ, rối loạn phân bố mỡ, mỡ tập trung ở mặt, cổ.
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Viêm khớp phản ứng: chẩn đoán và điều trị nội khoa
Viêm khớp phản ứng là một bệnh viêm khớp vô khuẩn xuất hiện sau nhiễm khuẩn chủ yếu là nhiễm khuẩn tiết niệu sinh dục, hô hấp, tiêu hóa,... Bệnh gây tổn thương ở khớp và các cơ quan khác như mắt, hệ tiết niệu sinh dục, hệ tiêu hóa…
Suy cận giáp: chẩn đoán và điều trị nội khoa
Chức năng chủ yếu của tuyến cận giáp, là cân bằng nồng độ calci máu, suy cận giáp gây hạ calci máu biểu hiện triệu chứng thần kinh cơ.
Đái tháo đường: hướng dẫn chẩn đoán và điều trị nội khoa
Đái tháo đường, là tình trạng tăng đường huyết mạn tính, đặc trưng bởi những rối loạn chuyển hoá carbohydrat, có kèm theo rối loạn chuyển hóa lipid và protein.
Tăng natri máu: chẩn đoán và điều trị hồi sức tích cực
Mặc dù tăng natri máu thường xuyên nhất là do mất nước, nó cũng có thể được gây ra bởi việc ăn muối, mà không có nước, hoặc sử dụng các dung dịch natri ưu trương
Hôn mê: chẩn đoán và xử trí cấp cứu
Hôn mê là một cấp cứu, hành động nhanh chóng là cần thiết để bảo tồn cuộc sống và chức năng não, thường kiểm tra máu và chụp CT não để xác định nguyên nhân
Ung thư tuyến giáp: chẩn đoán và điều trị nội khoa
Ung thư tuyến giáp, là ung thư của tế bào biểu mô nang giáp, gồm ung thư thể nhú, ung thư thể nang, ung thư thể kém biệt hóa, hoặc từ tế bào cạnh giáp.
Loét bàn chân do đái tháo đường: chẩn đoán và điều trị nội khoa
Do sự kết hợp của nhiều yếu tố như biến chứng thần kinh, mạch máu làm giảm tưới máu, chậm liền vết thương, tăng áp lực quá mức vùng bàn chân, chấn thương, nhiễm trùng
Đau cột sống thắt lưng: chẩn đoán và điều trị nội khoa
Đau cột sống thắt lưng là nguyên nhân làm giảm khả năng lao động ở tuổi dưới 45 và chi phí của bản thân cũng như chi phí xã hội trong điều trị rất tốn kém.
Bệnh do nấm Penicillium marneffei: chẩn đoán và điều trị nội khoa
Bệnh do nấm Penidllium, có biểu hiện lâm sàng đa dạng, với các tổn thương trên da, sốt kéo dài, hạch to, gan lách to, thiếu máu.
Biến chứng tai biến mạch não ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Đái tháo đường làm gia tăng tỉ lệ mắc, tử vong, thường để lại di chứng nặng nề đối với các trường hợp bị tai biến mạch não, nhồi máu não gặp nhiều hơn so với xuất huyết não
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Viêm khớp dạng thấp: chẩn đoán và điều trị nội khoa
Viêm khớp dạng thấp là bệnh tự miễn, diễn biến mạn tính. Bệnh được đặc trưng bởi tình trạng viêm các khớp nhỏ nhở có tính chất đối xứng, có dấu hiệu cứng khớp buổi sáng và thường có mặt của yếu tố dạng thấp, đôi khi có tổn thương nội tạng.
Bệnh uốn ván: chẩn đoán và điều trị nội khoa
Ngoại độc tố uốn ván tác động vào thần kinh cơ gây nên biểu hiện lâm sàng của bệnh là cứng hàm, co cứng cơ liên tục, các cơn giật cứng toàn thân và nhiều biến chứng khác gây tử vong.
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Lupus ban đỏ hệ thống: chẩn đoán miễn dịch và điều trị
Bệnh nhân có thể chỉ co, một vài đặc điểm lâm sàng của lupus ban đỏ hệ thống, có thể giống với các bệnh tự miễn, nhiễm trùng hoặc huyết học khác.
Hạ đường huyết: chẩn đoán và xử trí cấp cứu
Hạ đường huyết được định nghĩa là đường huyết nhỏ hơn 3 mmol mỗi lít, ở những bệnh nhân nhập viện, nên điều trị đường huyết nhỏ hơn hoặc bằng 4 mmol
Ngộ độc khí carbon monoxide (CO): chẩn đoán và điều trị hồi sức tích cực
Khí CO là sản phẩm cháy không hoàn toàn của các chất có chứa carbon, nhiễm phổ biến là sử dụng các nhiên liệu có carbon để đốt ở nơi thông khí
Hội chứng Guillain Barré: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Guillain Barré, cơ thể sinh ra kháng thể chống lại nhiễm trùng, đồng thời cũng tấn công và làm tổn thương myelin, sợi trục của rễ, dây thần kinh ngoại biên
