- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Hôn mê tăng áp lực thẩm thấu đái tháo đường: chẩn đoán và điều trị tích cực
Hôn mê tăng áp lực thẩm thấu đái tháo đường: chẩn đoán và điều trị tích cực
Hôn mê tăng áp lực thẩm thấu, là một biến chứng rất nặng của bệnh đái tháo đường, thường gặp ở người bệnh đái tháo đường typ 2
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tình trạng tăng tăng áp lực thẩm thấu là biến chứng cấp tính nghiêm trọng nhất của bệnh tiểu đường. Tăng áp lực thẩm thấu thường bị tăng đường huyết nặng hơn nhưng không có nhiễm toan ceton.
Hôn mê tăng áp lực thẩm thấu là một biến chứng rất nặng của bệnh đái tháo đường, thường gặp ở người bệnh đái tháo đường typ 2. Bệnh có tỷ lệ tử vong cao.
Chẩn đoán xác định
Triệu chứng lâm sàng
Rối loạn ý thức các mức độ khác nhau từ lơ mơ đến hôn mê sâu.
Dấu hiệu mất nước nặng: da khô, nếp véo da mất đi chậm, mạch nhanh, huyết áp tụt, ...
Các biểu hiện triệu chứng của các yếu tố khởi phát (nhiễm khuẩn, tai biến mạch não,...).
Triệu chứng cận lâm sàng
Tăng đường huyết thường > 40mmol/l.
Áp lực thẩm thấu huyết tương > 350mOsm/l.
Khí máu động mạch: pH > 7,3, bicarbonat > 15mmol/l.
Không có ceton niệu hoặc rất ít.
Natri máu thường tăng > 145mmol/l nhưng vẫn có thể bình thường.
Chẩn đoán phân biệt
Nhiễm toan ceton do đái tháo đường và hôn mê tăng áp lực thẩm thấu (xem bảng 1).
Bảng. Phân biệt toan ceton do đái tháo đường và hôn mê tăng áp lực thẩm thấu
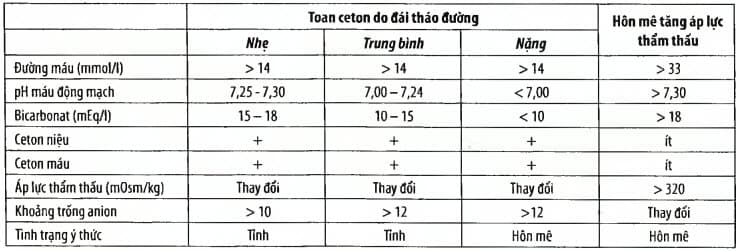
* Áp lực thẩm thấu ước tính = 2 x [(natri (mmol/l)] + glucose (mmol/l)].
Khoảng trống anion = (Na+) - (Cl- + HCO3-)
Tăng thẩm thấu không có tăng đường huyết ở người uống quá nhiều rượu.
Tăng thẩm thấu ở người lọc màng bụng bằng dung dịch đường quá ưu trương.
Hôn mê hạ đường huyết ở người đái tháo đường.
Hôn mê toan lactic ở người đái tháo đường.
Đái tháo nhạt gây mất nước, tăng natri máu.
Chẩn đoán nguyên nhân mất bù của hôn mê tăng áp lực thẩm thấu do đái tháo đường
Nhiễm khuẩn.
Không tuân thủ chế độ điều trị (dừng hoặc giảm liều insulin).
Không tuân thủ chế độ ăn của bệnh tiểu đường.
Dùng thuốc lợi tiểu quá nhiều.
Tai biến mạch não.
Điều trị
Nguyên tắc
Cấp cứu ban đầu A, B, C.
Đặt ngay đường truyền tĩnh mạch lớn, sau đó đặt catheter tĩnh mạch trung tâm.
Theo dõi đường máu mao mạch 3 giờ/lần để chỉnh liều insulin, điện giải đồ 6 giờ/lần cho đến khi bệnh nhân ổn định.
Chẩn đoán và điều trị nguyên nhân thuận lợi gây hôn mê tăng áp lực thẩm thấu (viêm phổi, nhiễm khuẩn tiết niệu, tai biến mạch não, ...).
Bù dịch
Bắt đầu truyền 1 lýt natri clorua 0,9% trong 1 giờ. Ước tính lượng nước thiếu khoảng 8-10 lýt.
Nếu có giảm thể tích nặng gây tụt huyết áp: truyền natri clorua 0,9% 1 lýt/glờ cho đến khi huyết áp tối đa trên 90mmHg.
Nếu mất nước nhẹ, tính natri hiệu chỉnh:
+ Na máu hiệu chỉnh = giá trị natri máu đo được + 1,6mmol/l cho mỗl 5,6mmol glucose tăng thêm.
+ Nồng độ natri bình thường hoặc tăng: truyền natri clorua 0,45% 250- 500ml/giờ tùy vào tình trạng mất nước. Khi glucose máu 16,5mmol/l, truyền thêm glucose 5% cùng với natri clorua 0,45%, tốc độ truyền 150 - 250ml/giờ.
+ Nồng độ natri giảm: truyền natri clorua 0,9% 250 - 500ml/giờ tùy vào tình trạng mất nước. Khi glucose máu 16,5mmol/l truyền thêm glucose 5% với natri clorua 0,45% với tốc độ 150-250ml/giờ.
Insulin
Insulin 0,1 đơn vị/kg tiêm tĩnh mạch, sau đó truyền tĩnh mạch liên tục 0,1 đơn vị/kg/giờ.
Nếu glucose máu không giảm 3,0mmol/l trong giờ đầu tiên có thể tăng gấp đôi liều insulin.
Khi glucose máu đạt 16,5mmol/l, giảm insulln xuống còn 0,02 - 0,05 đơn vị/kg/giờ. Đảm bảo glucose máu 11 - 16,5mmol/l cho đến khi bệnh nhân tình.
Bù kali
Nếu chức năng thận bình thường (nước tiểu > 50ml/giờ).
Nếu kali máu < 3,5mmol/l dùng Insulin và truyền tĩnh mạch 20-30mmol kall/giờ cho đến khi nồng độ kali máu > 3,5mmol/l.
Nếu nồng độ kali ban đầu từ 3,5 - 5,3mmol/l, bổ sung kall 20 - 30mmol/l của dịch truyền tĩnh mạch đề đảm bảo nồng độ kali máu duy trì từ 4 - 5mmol/l.
Nếu nồng độ kali ban đầu > 5,3mmol/l, không bù kali, kiểm tra kali máu mỗi 2 giờ.
Khi bệnh nhân ổn định và có thể ăn được chuyển sang tiêm insulin dưới da. Tiếp tục truyền insulin tĩnh mạch 1-2 giờ sau khi tiêm insulin dưới da để đảm bảo đủ nồng độ insulin trong máu.
Điều trị nguyên nhân gây mất bù
Cho kháng sinh nếu có bằng chứng về nhiễm khuẩn.
Dùng thuốc chống đông chống tắc mạch.
Phòng bệnh
Bệnh nhân đái tháo đường phải được theo dõi diễn biến bệnh, sự thay đổi ý thức, kiểm tra đường máu một cách chặt chẽ và có hệ thống. Hướng dẫn chế độ ăn uống hợp lý, dùng Insulin theo đúng chỉ định của thầy thuốc.
Khám, phát hiện và điều trị các bệnh lý phối hợp như nhiễm trùng, bệnh lý tim mạch.
Bài viết cùng chuyên mục
Biến chứng mắt do đái tháo đường: chẩn đoán và điều trị nội khoa
Đa số bệnh nhân có biến chứng võng mạc, không có triệu chứng, phát hiện sớm, và điều trị kịp thời sẽ giúp phòng ngừa và trì hoãn sự tiến triển của biến chứng này
Ngừng tuần hoàn: cấp cứu cơ bản
Cấp cứu ngừng tuần hoàn là thiết lập các bước cụ thể để giảm tử vong do tim ngừng đập, phản ứng được phối hợp cẩn thận đối với các trường hợp khẩn cấp, sẽ làm giảm tử vong
Viêm cột sống dính khớp: chẩn đoán và điều trị nội khoa
Một số yếu tố rất quan trọng trong cơ chế bệnh sinh của viêm cột sống dính khớp, bệnh có các biểu hiện lâm sàng đa dạng, liên quan đến một số cấu trúc khác nhau.
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Tắc động mạch phổi cấp: do bệnh lí huyết khối tắc mạch
Mục tiêu điều trị tắc động mạch phổi cấp, là giảm nhanh sự tắc nghẽn động mạch phổi, bằng cách làm tan huyết khối, phẫu thuật thuyên tắc hoặc phá vỡ cơ học bằng ống thông
Suy tuyến yên: chẩn đoán và điều trị nội khoa
Suy tuyến yên, có thể không có triệu chứng, hoặc xuất hiện liên quan đến thiếu hụt hormon, hoặc tổn thương hàng loạt.
Sốc nhiễm khuẩn: chẩn đoán và điều trị hồi sức tích cực
Sốc nhiễm khuẩn, là một giai đoạn của quá trình liên tục, bắt đầu từ đáp ứng viêm hệ thống do nhiễm khuẩn, nhiễm khuẩn nặng, sốc nhiễm khuẩn và suy đa tạng
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Đau ngực cấp: chẩn đoán và xử trí cấp cứu
Đau ngực cấp phổ biến nhất ở khoa cấp cứu, đánh giá ngay lập tức là bắt buộc, để đảm bảo chăm sóc thích hợp, không có hướng dẫn chính thức về đau ngực có nguy cơ thấp
Tăng calci máu: chẩn đoán và điều trị hồi sức tích cực
Trong số tất cả các nguyên nhân gây tăng canxi máu, cường cận giáp nguyên phát, và ác tính là phổ biến nhất, chiếm hơn 90 phần trăm các trường hợp.
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Viêm mạch dị ứng: chẩn đoán miễn dịch và điều trị
Viêm mạch dị ứng, là viêm mạch hệ thống không rõ căn nguyên, có tổn thương các mạch nhỏ, do lắng đọng phức hợp miễn dịch IgA.
Viêm da dị ứng: chẩn đoán miễn dịch và điều trị
Biểu hiện tổn thương da, trên một bệnh nhân có cơ địa dị ứng, đặc trưng bời những dấu hiệu lâm sàng, của hiện tượng quá mẫn tức thì.
Viêm màng não tăng bạch cầu ái toan: chẩn đoán và điều trị nội khoa
Các nguyên nhân, gây viêm màng não tăng bạch cầu ái toan, thường do các ấu trùng của các loài giun sán gây nên.
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Ngừng tuần hoàn: cấp cứu nâng cao
Cấp cứu cơ bản ngay lập tức là rất quan trọng để điều trị ngừng tim đột ngột, duy trì lưu lượng máu đến các cơ quan quan trọng, cho đến khi có chăm sóc nâng cao
Khó thở cấp: chẩn đoán và điều trị cấp cứu
Khó thở là một triệu chứng phổ biến, gây ra do mắc bệnh phổi, thiếu máu cơ tim hoặc rối loạn chức năng, thiếu máu, rối loạn thần kinh cơ, béo phì
Ngộ độc cấp paraquat qua đường tiêu hóa: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc paraquat tử vong rất cao, trong những giờ đầu đau rát miệng họng, dọc sau xương ức và thượng vị, viêm, loét, trợt miệng, họng, thực quản xuất hiện sau nhiều giờ
Bệnh do nấm Penicillium marneffei: chẩn đoán và điều trị nội khoa
Bệnh do nấm Penidllium, có biểu hiện lâm sàng đa dạng, với các tổn thương trên da, sốt kéo dài, hạch to, gan lách to, thiếu máu.
Đột quỵ: chẩn đoán và xử trí cấp cứu trong 3 giờ đầu
Đột quỵ cấp tính, là một vấn đề có thể điều trị khi đảm bảo khẩn cấp chuyên khoa, điều trị bằng thuốc, và chăm sóc đều ảnh hưởng đến sự sống còn và phục hồi
Suy cận giáp: chẩn đoán và điều trị nội khoa
Chức năng chủ yếu của tuyến cận giáp, là cân bằng nồng độ calci máu, suy cận giáp gây hạ calci máu biểu hiện triệu chứng thần kinh cơ.
Phù Quincke dị ứng: chẩn đoán miễn dịch và điều trị
Phù Quincke, đặc trưng bởi tình trạng sưng nề đột ngột, và rõ rệt ở vùng da, và tổ chức dưới da, có cảm giác ngứa.
