- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Viêm não Herpes simplex: chẩn đoán và điều trị nội khoa
Viêm não Herpes simplex: chẩn đoán và điều trị nội khoa
Viêm não do virus Herpes simplex, là bệnh nhiễm trùng thần kinh cấp tính, xuất hiện tản phát không mang tính chất mùa.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Viêm não do virus Herpes simplex là nguyên nhân phổ biến nhất gây viêm não tử vong lẻ tẻ trên toàn thế giới. Hội chứng lâm sàng thường được đặc trưng bởi sự khởi phát nhanh chóng của sốt, nhức đầu, co giật, các dấu hiệu thần kinh khu trú và ý thức bị suy yếu. Viêm não Herpes simplex là một căn bệnh tàn khốc với tỷ lệ mắc bệnh và tử vong đáng kể, mặc dù đã có liệu pháp kháng vi-rút.
Viêm não Herpes simplex là nguyên nhân phổ biến nhất của viêm não tủy sống gây tử vong, chiếm khoảng 10 đến 20 phần trăm trong số 20.000 trường hợp viêm não virut hàng năm. Nhiễm trùng phát sinh ở tất cả các nhóm tuổi, với một phần ba của tất cả các trường hợp xảy ra ở trẻ em và thanh thiếu niên. Herpes simplex cũng là mầm bệnh được xác định phổ biến nhất trong số các bệnh nhân nhập viện được chẩn đoán viêm não.
Viêm não do virus Herpes là bệnh nhiễm trùng thần kinh cấp tính, xuất hiện tản phát không mang tính chất mùa.
Virus Herpes xâm nhập vào hệ thần kinh trung ương, gây hoại tử nhu mô não kèm xuất huyết. Bệnh thường khởi phát cấp tính. Diễn biến nặng và bệnh nhân có nguy cơ tử vong cao. Tuy nhiên, đây lại là loại viêm não có điều trị đặc hiệu và nếu được chẩn đoán sớm, điều trị phù hợp và tích cực, bệnh nhân có tiên lượng sống tốt.
Căn nguyên gây bệnh: Herpes simplex virus (HSV) là virus thuộc họ Herpeviridae, viêm não do Herpes có thể xuất hiện trong nhiễm virus tiên phát hoặc do virus tồn tại tiềm tàng trong cơ thể tái hoạt và xâm nhập vào hệ thần kinh trung ương gãy nên.
Triệu chứng lâm sàng
Khời phát đột ngột.
Sốt, đau đầu; dây thần kinh khu trú gợi ý tổn thương thùy thái dương và thùy trán não như thay đổi cảm nhận mùi hoặc mất cảm giác mùi, thay đổi tính cách, mất trí nhớ; các biẻu hiện tổn thương não khác như co giật, hôn mê, ...
Viêm não có thể đi kèm với viêm màng não và bệnh nhân có các biểu hiện cứng gáy, dấu Kernig dương tính.
Cận lâm sàng
Công thức máu: không có biến đổi đặc hiệu.
Dịch não tủy (DNT): proteln tăng nhẹ < 1 g/l; bạch cầu tăng (10-200 tế bào/mm2 3, hiếm khi > 500/mm3), đa số là bạch cầu lympho. Trong giai đoạn sớm, bạch cầu trung tính có thể chiếm ưu thế. Có thể gặp hồng cầu trong DNT do tình trạng xuất huyết hoại tử nhu mô não. DNT có thể bình thường trong một số trường hợp.
Chẩn đoán hình ảnh: tổn thương não có thể phát hiện sau khởi phát triệu chứng 2-4 ngày; chụp cộng hường từ (MRI) nhạy hơn chụp cắt lớp vi tính trong việc phát hiện sớm những tổn thương trên não do HSV và cần được chỉ định trong giai đoạn đầu của bệnh. Tổn thương gợi ý viêm não Herpes bao gồm giảm tín hiệu thì T1 và tăng tín hiệu thì T2 ở chất xám thùy thái dương trong và thùy trán, có thể có xuất huyết kèm theo, thường không đối xứng; có thể lan đến thùy đảo và góc hồi hải mã. MRI bình thường trong khoảng 10% bệnh nhân HSV-PCR (+).
Điện não đồ (EEG): có hoạt động sóng chậm không đặc hiệu trong 5-7 ngày đầu của bệnh, tiếp theo là sóng nhọn kịch phát hoặc phức hợp pha ưu thế ở vùng thái dương; có thể gặp biểu hiện phóng điện dạng động kinh bên từng đợt ở thùy thái dương, thường ở ngày thứ 2-14 của bệnh.
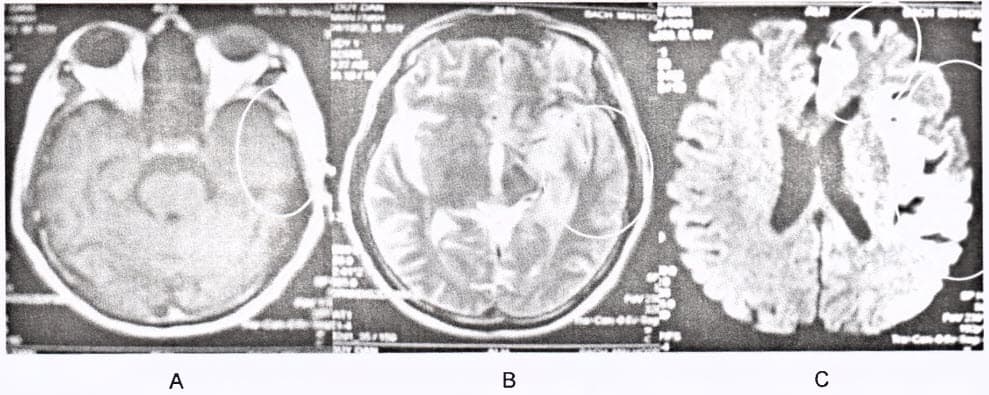
MRI sọ não: giảm tin hiệu trên thì T1: Hình A. Và tăng tin hiệu trẽn 72, Hình B. Xung FLAIR; Hình C. ở thúy thài dương và dưới thúy trán bên trái.
Chẩn đoán phân biệt
Viêm não do HSV cần được chẩn đoán phân biệt với viêm màng não mủ, viêm não – màng não do các căn nguyên virus khác.
Viêm màng não mủ: diễn biến cấp tính, có sốt, và có thể đi kèm với rối loạn ý thức, tương tự như viêm não Herpes. DNT trong viêm màng não mủ có tăng protein (thường > 1g/L), đường giảm, tế bào tăng cao (vài trăm đến hàng chục nghìn tế bào/mm3), chủ yếu là bạch cầu đa nhân trung tính. Soi và cấy DNT cho phép xác định vi khuẩn gây bệnh.
Viêm não do các virus khác (viêm não Nhật Bản, các loại Enterovirus,...) có thể có diễn biến tương tự như viêm não Herpes biến loạn DNT không khác biệt so với viêm não Herpes. Tổn thương não lan tỏa trên phim cộng hường từ thường gặp trong các viêm não do các virus khác, trong khi tổn thương trong viêm não do Herpes có ưu thế ở thúy trán và thùy thái dương. Xét nghiệm PCR đặc hiệu cho các virus viêm não Nhật Bản, Enterovirus có giá trị chẩn đoán các căn nguyên này.
Chẩn đoán xác định
Cần nghĩ tới viêm não do Herpes simplex ở bất cứ bệnh nhân viêm não cấp tính nào, nhất là trong những trường hợp bệnh lẻ tẻ không mang tính chất mùa, có các biểu hiện gợi ý tổn thương thúy thái dương hoặc thùy trán nâo ở một bên.
PCR xác định ADN - HSV trong dịch não tủy: là tiêu chuẩn vàng trong chẩn đoán viêm não do Herpes simplex, có độ nhạy và độ đặc hiệu cao. PCR Herpes có thể âm tính giả khi xét nghiệm trong vòng 1-3 ngày sau khởi bệnh.
Xác định kháng thể đặc hiệu với HSV: kháng thể đặc hiệu với HSV thường xuất hiện sau khởi bệnh > 1 tuần và chỉ có ý nghĩa chẩn đoán hồi cứu hoặc trường hợp bệnh nhân đến muộn; có thể có phản ứng chéo với các virus khác. Chẩn đoán xác định khi IgM (+) trong DNT hoặc tỉ số IgG DNT/HT > 20 hoặc hiệu giá kháng thể IgG đặc hiệu trong DNT tăng > 3 lần sau 2 tuần và không có sự hiện diện của các kháng thể khác.
Điều trị
Bệnh nhân viêm não Herpes cần được điều trị tại cốc cơ sờ có điều kiện chẩn đoán hình ảnh (chụp cộng hưởng từ sọ não) và chẩn đoán đặc hiệu (PCR DNT xác định virus Herpes) và tiếp cận được với acyclovir tĩnh mạch. Điều trị có kết quả tốt ở những bệnh nhân trẻ tuổi, tình trạng tinh thần theo thang điểm Glasgow lúc bắt đầu điều trị acyclovir không quá thấp. Một số bệnh nhân vẫn có di chứng về thần kinh sau điều trị, nhất là người > 50 tuổi.
Điều trị thuốc kháng virus
Cần chỉ định sớm thuốc kháng virus acyclovir ngay khi nghi ngờ viêm não Herpes.
Liều dùng: acyclovir 10mg/kg truyền tĩnh mạch mỗi 8 giờ. Acyclovir phải được pha tới nồng độ < 7mg/ml và truyền trong thời gian trên 1 giờ để hạn chế ảnh hưởng lên chức năng thận.
Điều trị acyclovir tĩnh mạch được chỉ định trong 10 ngày hoặc cho đến khi ADN của virus không còn phát hiện được trong dịch não tủy. Trong những trường hợp nặng, suy giảm miễn dịch, thời gian điều trị có thể kéo dài đến 21 ngày.
Không khuyến cáo acyclovir uống do khả năng hấp thu qua niêm mạc ruột thấp và nồng độ trong máu/dịch não tủy không bảo đảm.
Điều trị hỗ trợ
Bệnh nhân viêm não do Herpes trong giai đoạn đầu cần được điều trị và chăm sóc tại khoa điều trị tích cực; các chức năng sống như hô hấp, tuần hoàn cần được theo dõi chặt chẽ và can thiệp khi bần thiết. Các điều trị hỗ trợ bao gồm:
Hạ nhiệt bằng paracetamol uống hoặc truyền tĩnh mạch.
Điều trị tăng áp lực nội sọ.
Điều chỉnh rối loạn nước và điện giải.
Điều trị chống co giật nếu xảy ra.
Điều trị corticoid đồng thời với acyclovir được thấy là có hiệu quả trong viêm não do HSV do có tác dụng làm giảm phù não và giảm phản ứng viêm trong nhu mô não.
Kháng sinh chống bội nhiễm.
Phòng bệnh
Hiện chưa có biện pháp có hiệu quả để dự phòng viêm não do Herpes simplex.
Bài viết cùng chuyên mục
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Đột quỵ: chẩn đoán và xử trí cấp cứu trong 3 giờ đầu
Đột quỵ cấp tính, là một vấn đề có thể điều trị khi đảm bảo khẩn cấp chuyên khoa, điều trị bằng thuốc, và chăm sóc đều ảnh hưởng đến sự sống còn và phục hồi
Rắn lục cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc rắn lục là một phức hợp bao gồm các enzym tiêu protein, acid amin, lipid, các enzym là yếu tố chính thúc đẩy quá trình độc với tế bào, máu và thần kinh
Viêm mạch dị ứng: chẩn đoán miễn dịch và điều trị
Viêm mạch dị ứng, là viêm mạch hệ thống không rõ căn nguyên, có tổn thương các mạch nhỏ, do lắng đọng phức hợp miễn dịch IgA.
Bệnh to các viễn cực: chẩn đoán và điều trị nội khoa
Bệnh gặp cả hai giới, thường gặp ở lứa tuổi 20 đến 50, do adenoma của tuyến yên, hiếm gặp do bệnh lý vùng dưới đồi.
Nhiễm khuẩn huyết: chẩn đoán và điều trị nội khoa
Tất cả các vi khuẩn có độc tính mạnh, hay yếu đều có thể gây nhiễm trùng huyết, trên cơ địa suy giảm sức đề kháng, hay suy giảm miễn dịch.
Suy tuyến yên: chẩn đoán và điều trị nội khoa
Suy tuyến yên, có thể không có triệu chứng, hoặc xuất hiện liên quan đến thiếu hụt hormon, hoặc tổn thương hàng loạt.
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Biến chứng thần kinh do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thần kinh, biểu hiện ở nhiều dạng khác nhau, thường gặp nhất là biến chứng thần kinh ngoại vi, và biến chứng thần kinh tự động
Ngộ độc cấp: chẩn đoán và điều trị hồi sức
Ngay khi tiếp xúc với bệnh nhân, trong vòng vài ba phút đầu tiên, xác định và thực hiện ngay các biện pháp cần tiến hành nhằm bảo đảm tính mạng, và ổn định trạng thái bệnh nhân.
Bệnh quai bị: chẩn đoán và điều trị nội khoa
Bệnh quai bị lây trực tiếp qua hô hấp, ngoài gây sưng đau tuyến nước bọt mang tai, không hoá mủ, ngoài ra còn viêm tuyến sinh dục.
Ngừng tuần hoàn: cấp cứu nâng cao
Cấp cứu cơ bản ngay lập tức là rất quan trọng để điều trị ngừng tim đột ngột, duy trì lưu lượng máu đến các cơ quan quan trọng, cho đến khi có chăm sóc nâng cao
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Suy giáp: chẩn đoán và điều trị nội khoa
Suy giáp, là hội chứng đặc trưng bằng tình trạng suy giảm chức năng tuyến giáp, sản xuất hormon tuyến giáp không đầy đủ, so với nhu cầu của cơ thể.
Bệnh sốt mò: chẩn đoán và điều trị nội khoa
Sốt mò là một bệnh truyền nhiễm, lây truyền qua vết đốt của ấu trùng mò, khởi phát cấp tính, biểu hiện đa dạng, sốt, vết loét ngoài da, phát ban, sưng hạch, tổn thương nhiều cơ quan và phủ tạng.
Viêm màng hoạt dịch khớp gối mạn: chẩn đoán và điều trị nội khoa
Viêm màng hoạt dịch khớp gối mạn tính không đặc hiệu là bệnh khá thường gặp trên lâm sàng, biểu hiện bời tình trạng sưng đau khớp gối kéo dài, tái phát nhiều lần song không tìm thấy nguyên nhân.
Bệnh thủy đậu: chẩn đoán và điều trị nội khoa
Virus thủy đậu tăng cường sự lây nhiễm, bằng cách ức chế hệ thống miễn dịch vật chủ, chẳng hạn như giảm biểu hiện phức hợp tương hợp mô học chính.
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp, là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan, gây viêm nhiễm và hoại tử tế bào gan.
Bệnh thương hàn: chẩn đoán và điều trị nội khoa
Đặc điểm lâm sàng là sốt kéo dài và gây nhiều biến chứng, đặc biệt là xuất huyết tiêu hóa và thủng ruột. Hiện nay vi khuẩn Salmonella typhi đa kháng các kháng sinh, đặc biệt một số chùng vi khuẩn kháng quinolon đã xuất hiện.
Viêm tuyến giáp bán cấp có đau: chẩn đoán và điều trị nội khoa
Cần chẩn đoán phân biệt, tình trạng nhiễm độc giáp trong viêm tuyến giáp bán cấp với bệnh Basedow, tuyến giáp to có tiếng thổi, ấn không đau.
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Mày đay: chẩn đoán miễn dịch và điều trị
Mày đay là một dạng tổn thương cơ bản ngoài da, đặc trưng bời sự xuất hiện nhanh của các sẩn phù, ngứa nhiều.
