- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp, là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan, gây viêm nhiễm và hoại tử tế bào gan.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Viêm gan virus cấp tính là một bệnh nhiễm trùng toàn thân chủ yếu ảnh hưởng đến gan. Nó thường được gây ra bởi virus là bệnh gan (viêm gan A, B, C, D và E). Nhiễm virus khác đôi khi cũng có thể ảnh hưởng đến gan, chẳng hạn như cytomegalovirus (CMV), herpes simplex, coxsackievirus và adenovirus. Trong khi đó viêm gan A và E tự giới hạn, nhiễm viêm gan C và ở mức độ thấp hơn viêm gan B thường trở thành mãn tính.
Viêm gan virus cấp là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan gây viêm nhiễm và hoại tử tế bào gan. Hiện nay, đã xác định 5 loại virus viêm gan khác nhau là A, B, C, D, E. Trong đó, virus viêm gan A, B, E thường gây nên viêm gan cấp tính, đặc biệt virus viêm B hay khi đồng nhiễm các virus có thể gây những biểu hiện rất nặng như viêm gan tối cấp.
Đặc điểm virus học của các virus viêm gan
Bảng. Đặc điểm virus học của các virus viêm gan
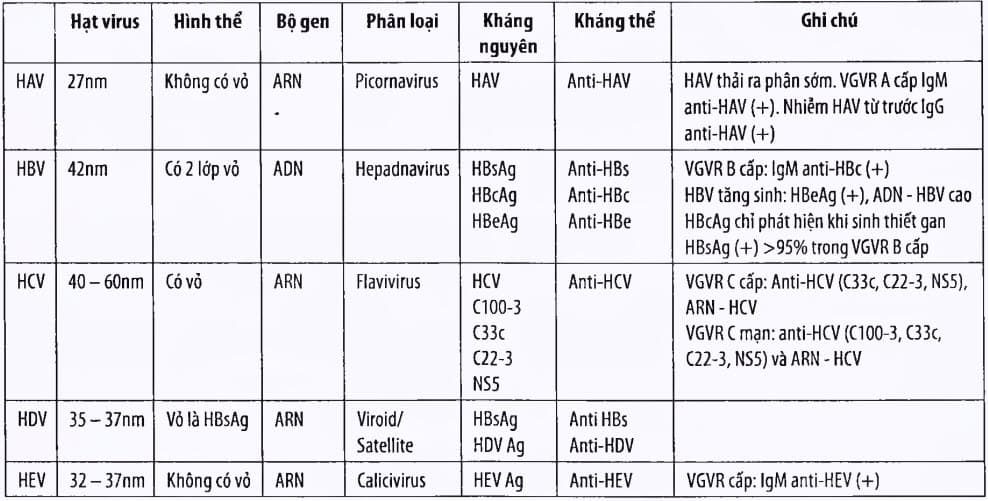
* (HAV: Hepatitis A virus, HBV: Hepatitis B virus, HCV: Hepatitis c virus, HDV: Hepatitis D virus, HEV: Hepatitis E virus)
Bảng. Đặc điểm lâm sàng và dịch tễ của các loại viêm gan virus
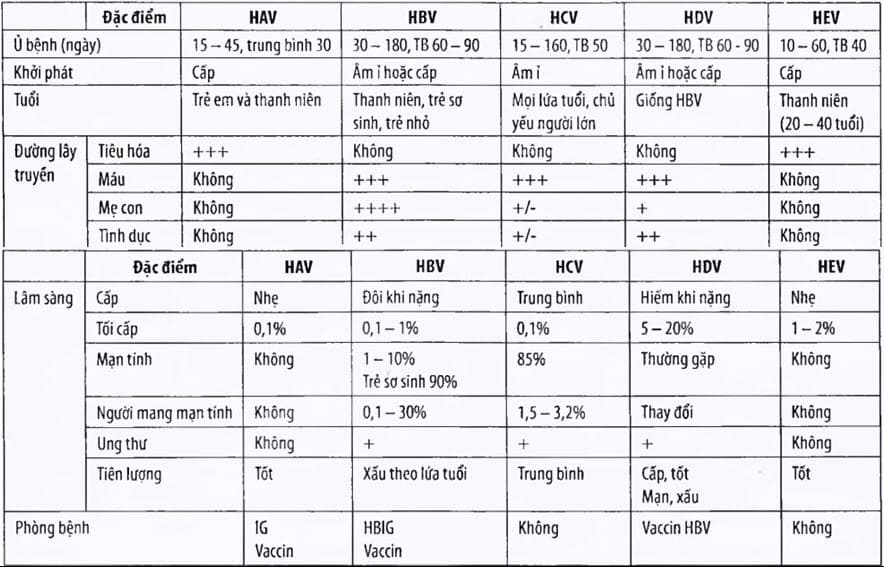
Lâm sàng
Trong viêm gan virus cấp biểu hiện lâm sàng rất thay đổi, có thể không triệu chứng với transaminase tăng cao, có thể có triệu chứng với biểu hiện vàng da, vàng mắt rõ hoặc biểu hiện nặng nguy hiểm nhất là thể tối cấp. Tùy theo thể lâm sàng có các triệu chứng:
Thể điển hình
Thời kì ủ bệnh:
Kéo dài từ vài tuần đến vài tháng tùy từng loại virus.
Thời kì khởi phát (thời kì tiền vàng da):
Người bệnh có biểu hiện sốt nhẹ, mệt mỏi, chán ăn, buồn nôn, nôn, đau hạ sườn phải, sau đó xuất hiện nước tiểu vàng sẫm và vàng mắt. Triệu chứng sốt sẽ hết khi bệnh nhân xuất hiện vàng mắt.
Thời kì toàn phát (còn gọi là thời kì vảng da):
Da vàng, củng mạc mắt vàng, niêm mạc dưới lưỡi vàng. Nước tiểu sẫm màu, số lượng ít.
Gan to nhẹ, mềm, ấn tức.
Thông thường giai đoạn này kéo dài trong vòng 1 tháng, sau đó các triệu chứng giảm dần và người bệnh xuất hiện đái nhiều, bệnh ổn định.
Thời kì hồi phục:
Vàng da giảm, cảm giác ăn ngon, nước tiểu trong, số lượng nhiều.
Các thể lâm sàng
Thể teo gan vàng cấp hay bán cấp: chù yếu xảy ra trong nhiễm HBV, HDV và HEV, rất hiếm gặp do HAV nếu có thường ở người đã có bệnh gan mạn tính trước đó. Phụ nữ mang thai nhiễm HEV, có khoảng 20% biểu hiện viêm gan tối cấp.
Bệnh xuất hiện khi tỉ lệ prothrombin giảm < 60% kèm theo rối loạn về thần kinh.
Dựa theo thời gian xuất hiện các dấu hiệu thần kinh, người ta chia làm 3 loại:
Tối cấp: từ lúc khởi bệnh đến lúc xuất hiện dấu hiệu thần kinh trong một tuần.
Cấp: xuất hiện dấu hiệu thần kinh trong tháng đầu.
Bán cấp: xuất hiện dấu hiệu thần kinh sau 1 tháng.
Triệu chứng
Vàng da rất đậm, hơi thở mùi gan, diện đục gan thu nhò. Dấu hiệu thần kinh chia 3 độ:
Độ I: người bệnh có thể thay đổi tính cách, khó nhận biết được trên lâm sàng nếu thầy thuốc không chú ý.
Độ II: người bệnh hay quên, lơ mơ, mất trí nhớ.
Độ III: biểu hiện hôn mê, kích động, giãy giụa, tăng trương lực cơ.
Xét nghiệm: AST (aspartat amino-transferase), ALT (alanin amino-transferase) tăng cao, bilirubin tăng cao chủ yếu là trực tiếp. Các yếu tố đông máu giảm nặng, tỉ lệ prothrombin giảm có khi dưới 10%.
Người bệnh có thể có biểu hiện xuất huyết trên da hay xuất huyết nội tạng.
Cận lâm sàng
Xét nghiệm máu
Công thức máu: bạch cầu và tiểu cầu máu bình thường.
Xét nghiệm đánh giá chức năng gan:
AST, ALT tăng gấp 5 lần so với giá trị binh thường, có khi đến hàng nghìn u/l/37°C.
Bilirubin máu tăng > 17mmol/l, chù yếu là bilirubin trực tiếp.
Albumin máu bình thường, giảm trong những trường hợp nặng.
Đông máu: tỉ lệ prothrombin bình thường hay giảm, trong thể nặng giảm < 60%, có thể < 10%.
Xét nghiệm huyết thanh:
Trong giai đoạn viêm gan cấp, các dấu ấn huyết thanh xuất hiện tương ứng với loại kháng nguyên.
Nhiễm HBV cấp: xuất hiện anti HBc IgM (+).
Nhiễm HAV: anti HAV IgM (+).
Nhiễm HCV: anti HCV (+).
Nhiễm HDV: anti HDV (+).
Nhiễm HEV: anti HEV IgM (+).
Siêu âm gan
Không có tổn thương khu trú.
Chẩn đoán phân biệt
Cần phải phân biệt với tất cả các trường hợp vàng da do các nguyên nhân khác:
Nhiễm trùng huyết
Tình trạng nhiễm trùng nhiễm độc: sốt cao, rét run, vã mồ hôi, vật vã li bì.
Gan lách to.
Xét nghiệm: bạch cầu máu tăng cao, đặc biệt đa nhân trung tính.
Cấy máu xác định vi khuẩn.
Sốt rét nặng biến chứng
Yếu tố dịch tễ học: sống hay đến vùng dịch tễ sốt rét.
Sốt cao liên tục, thiếu máu.
Xét nghiệm máu có kí sinh trùng sốt rét.
Nhiễm trùng đường mật do sỏi
Sốt, tình trạng nhiễm trùng.
Bạch cầu máu tăng, siêu âm có hình ảnh sỏi đường mật hay trong gan.
Viêm gan cấp do các virus khác
Như virus Dengue, Cytomegalovirus, Estein-Barr virus: ngoài các triệu chứng viêm gan cấp còn có các triệu chứng của nhiễm các loại virus đó.
Điều trị
Viêm gan virus cấp thông thường
Viêm gan virus cấp do các loại virus viêm gan A, B, D và E gây nên không có chỉ định điều trị thuốc đặc hiệu, chủ yếu điều trị triệu chứng và nghỉ ngơi. Viêm gan cấp do virus viêm gan c có chỉ định điều trị các thuốc đặc hiệu (xem thêm hướng dẫn chẩn đoán và điều trị viêm gan virus C).
Các thuốc cần tránh sử dụng trong giai đoạn cấp: corticoid, rượu, estrogen.
Các thuốc điều trị không đặc hiệu:
Truyền dịch: sử dụng các dung dịch đẳng trương: glucose 5%, ringer lactat, natri clorua 0,9%, ...
Vitamin nhóm B như B1, B6 và B12 uống hoặc tiêm bắp.
Thuốc bổ gan: leverteen, legalon, ...
Truyền các loại thuốc: L-ornithin-L-aspartat 2 - 4g/ngày.
Thuốc lợi mật: chophytol, sorbitol, MgS04.
Dung dịch đạm dùng cho bệnh nhân có bệnh lí gan (không có các acid amin nhân thơm):
Morihepamin truyền tĩnh mạch.
Trong những trường hợp nặng, giảm albumin máu: truyền Human albumin 20% lọ 50ml x 1- 2lọ/ ngày tùy theo mức độ giảm albumin.
Chế độ nghỉ ngơi và dinh dưỡng:
Có vai trò rất quan trọng trong viêm gan virus cấp.
Uống đường glucose.
Ăn thức ăn có nhiều chất dinh dưỡng, nhiều đạm và đường.
Uống nhân trần, ăn hoa quả.
Nghỉ ngơi, tránh lao động hoặc làm việc gắng sức.
Theo dõi:
Bệnh nhân nhiễm virus viêm gan cấp tính, có các dấu hiệu sau đây cần nhập viện cấp cứu để theo dõi và điều trị tránh chuyển sang thể viêm gan nặng (hôn mê gan).
Tình trạng mệt mòi dữ dội.
Không ăn uống được, nôn nhiều.
Biểu hiện xuất huyết.
Rối loạn tri giác.
Rối loạn hô hấp.
Trụy tim mạch...
Viêm gan nặng (teo gan cấp và tối cấp)
Thuốc điều trị không đặc hiệu: giống như thể thông thường.
Hồi sức hô hấp:
Thở oxy, hút đờm dãi và tư thế nằm nghiêng an toàn.
Đảm bảo tuần hoàn: bồi phụ nước và điện giải.
Trung hòa NH3 trong máu:
Truyền các dung dịch có chứa arginin hoặc ornithin chuyển NH3 độc cho cơ thể thành muối trung tính không độc.
L-ornithin-L-aspartat 3 - 6g/ngày truyền tĩnh mạch.
Khi tỉ lệ prothrombin < 60%:
Truyền huyết tương tươi đông lạnh: 250 - 500ml/ngày cho đến khi tỉ lệ prothrombin > 60%.
Vitamin K 10mg X 2 ống/ngày tiêm bắp hoặc tĩnh mạch, ngừng khi tỉ lệ prothrombin > 60%.
Chống táo bón:
Sorbitol 2g X 2 - 4 gói/ngày uống hoặc duphalac 15ml X 2 - 4 gói/ngày uống.
Kháng sinh:
Amoxicillin 2g/ngày, neomycin 3g/ngày, ciprofloxacin 1g/ngày chia 2 lần trong 10 -14 ngày hoặc các kháng sinh khác tùy theo chỉ định như cefoperazon, ceftazidim, ...
Chế độ ăn:
Kiêng đạm, đặt ống thông dạ dày cho ăn qua ống thông.
Nghỉ ngơi tuyệt đối tại giường.
Ghép gan là biện pháp tốt nhất làm tăng tỉ lệ sống cho bệnh nhân viêm gan tối cấp.
Phòng bệnh
HAV và HEV
Vệ sinh ăn uống là biện pháp cần thiết nhất.
Sử dụng vaccin với HAV.
HBV và HDV
Tiêm phòng vaccin HBV: tất cả các trường hợp nếu có thể. Tuy nhiên, cần chú ý:
Trẻ sinh ra từ mẹ có HBsAg (+), nhất là có HBeAg (+) cần phải tiêm Y globulin miễn dịch và vaccin viêm gan virus B.
Cán bộ y tế.
Người thường xuyên tiếp xúc với người bị nhiễm HBV.
Người bệnh suy thận có nguy cơ phải chạy thận nhân tạo.
Thanh thiếu niên.
Người hoạt động mãi dâm.
Kiểm tra máu và chế phẩm máu trước khi sử dụng.
Dùng kim bơm tiêm một lần.
Dùng bao cao su khi quan hệ tinh dục với người mang HBsAg.
HCV
Hiện nay chưa có vaccin.
Sử dụng các biện pháp phòng bệnh:
Kiểm tra máu và chế phẩm máu trước khi sử dụng.
Dùng bơm kim tiêm một lần.
Không chích ma túy.
Bài viết cùng chuyên mục
Viêm tuyến giáp thầm lặng không đau: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp thầm lặng không đau, biểu hiện giống như viêm tuyến giáp sau sinh, nhưng xảy ra không liên quan đến sinh đẻ.
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Cơn đau bụng cấp: chẩn đoán và xử trí cấp cứu
Đau bụng cấp có thể do nhiều loại bệnh khác nhau, từ nhẹ và tự giới hạn đến các bệnh đe dọa đến tính mạng, chẩn đoán sớm và chính xác dẫn đến quản lý chính xác hơn
Ngộ độc nấm độc: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc nấm thường xảy ra vào mùa xuân, hè, ngộ độc sớm dễ phát hiện, chỉ điều trị triệu chứng và hỗ trợ đầy đủ bệnh nhân thường sống
Hạ kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ nghiêm trọng của các biểu hiện hạ kali máu, có xu hướng tỷ lệ thuận với mức độ, và thời gian giảm kali huyết thanh
Biến chứng mạch vành ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Tổn thương động mạch vành tim, ở bệnh nhân đái tháo đường, có thể gặp ở người trẻ tuổi và có thể có những biểu hiện lâm sàng không điển hình
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Rắn hổ mang cắn: chẩn đoán và điều trị hồi sức tích cực
Tất cả các bệnh nhân bị rắn hổ cắn, hoặc nghi ngờ rắn hổ cắn, phải được vào viện, tại khoa cấp cứu có máy thở, và có huyết thanh kháng nọc rắn đặc hiệu
Đột quỵ: chẩn đoán và xử trí cấp cứu trong 3 giờ đầu
Đột quỵ cấp tính, là một vấn đề có thể điều trị khi đảm bảo khẩn cấp chuyên khoa, điều trị bằng thuốc, và chăm sóc đều ảnh hưởng đến sự sống còn và phục hồi
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Cơn đau quặn thận: chẩn đoán và điều trị cấp cứu
Đau bụng xảy ra khi sỏi bị kẹt trong đường tiết niệu, thường là trong niệu quản, sỏi chặn và làm giãn khu vực niệu quản, gây đau dữ dội
Basedow: chẩn đoán và điều trị nội khoa
Basedow là nguyên nhân gây cường giáp hay gặp nhất, là một bệnh tự miễn, có tính chất gia đình, bệnh thường gặp ở phụ nữ, tuồi 20 đến 50.
Biến chứng tai biến mạch não ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Đái tháo đường làm gia tăng tỉ lệ mắc, tử vong, thường để lại di chứng nặng nề đối với các trường hợp bị tai biến mạch não, nhồi máu não gặp nhiều hơn so với xuất huyết não
Bệnh uốn ván: chẩn đoán và điều trị nội khoa
Ngoại độc tố uốn ván tác động vào thần kinh cơ gây nên biểu hiện lâm sàng của bệnh là cứng hàm, co cứng cơ liên tục, các cơn giật cứng toàn thân và nhiều biến chứng khác gây tử vong.
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Biến chứng bệnh mạch máu ngoại vi đái tháo đường: chẩn đoán và điều trị nội khoa
Để ngăn ngừa các biến chứng vi mô và vĩ mô, như bệnh mạch máu ngoại biên, điều trị tích cực, nhắm mục tiêu, nên được bắt đầu ngay sau khi chẩn đoán
Viêm phổi nặng do virus cúm A: chẩn đoán và điều trị hồi sức tích cực
Viêm phổi do virus có nhiều khả năng xảy ra ở trẻ nhỏ và người lớn tuổi, do cơ thể chống lại virus kém hơn, so với những người có hệ thống miễn dịch khỏe mạnh
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Đau ngực cấp: chẩn đoán và xử trí cấp cứu
Đau ngực cấp phổ biến nhất ở khoa cấp cứu, đánh giá ngay lập tức là bắt buộc, để đảm bảo chăm sóc thích hợp, không có hướng dẫn chính thức về đau ngực có nguy cơ thấp
Viêm khớp phản ứng: chẩn đoán và điều trị nội khoa
Viêm khớp phản ứng là một bệnh viêm khớp vô khuẩn xuất hiện sau nhiễm khuẩn chủ yếu là nhiễm khuẩn tiết niệu sinh dục, hô hấp, tiêu hóa,... Bệnh gây tổn thương ở khớp và các cơ quan khác như mắt, hệ tiết niệu sinh dục, hệ tiêu hóa…
Ngừng tuần hoàn: cấp cứu cơ bản
Cấp cứu ngừng tuần hoàn là thiết lập các bước cụ thể để giảm tử vong do tim ngừng đập, phản ứng được phối hợp cẩn thận đối với các trường hợp khẩn cấp, sẽ làm giảm tử vong
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
