- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Chảy máu đường tiêu hóa trên là một trường hợp khẩn cấp phổ biến, với một loạt các triệu chứng thực quản dạ dày tá tràng như nôn máu, phân đen, ít bị thiếu máu
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bệnh nhân bị chảy máu đường tiêu hóa trên cấp thường xuất hiện với xuất huyết (nôn ra máu hoặc chất giống như cà phê) và / hoặc phân đen, hắc ín). Đánh giá ban đầu bệnh nhân chảy máu đường tiêu hóa trên cấp tính liên quan đến đánh giá sự ổn định huyết động và hồi sức nếu cần thiết. Các nghiên cứu chẩn đoán (thường là nội soi) theo sau, với các mục tiêu chẩn đoán, và khi có thể điều trị các rối loạn cụ thể.
Xuất huyết tiêu hóa cao là một cấp cứu nội - ngoại khoa.
Nguy cơ tử vong tăng nếu chảy máu tái phát, xử trí muộn và thiếu tích cực.
Cần phối hợp các biện pháp hồi sức với điều trị cầm máu và điều trị nguyên nhân.
Chẩn đoán xác định xuất huyết tiêu hóa trên
Điền hình với 3 dấu hiệu
Nôn ra máu.
Phân đen.
Biểu hiện mất máu cấp: da xanh, niêm mạc nhợt, có thể biểu hiện sốc mất máu.
Hoặc một số trường hợp, bệnh nhân vào cấp cứu chỉ có biểu hiện mắt máu cấp mà không có nôn máu, đi ngoài phân đen, lúc đó cần phải
Đặt ống thông dạ dày kiểm tra: nếu không có máu cũng không loại trừ chẩn đoán.
Thăm trực tràng tìm dấu hiệu phân đen.
Nội soi dạ dày - tá tràng nếu nghĩ nhiều đến xuất huyết tiêu hóa.
Chẩn đoán phân biệt
Chảy máu cam, chảy máu chân răng.
Ho ra máu (nhất là khi bệnh nhân ho ra máu sau đó nuốt vào rồi lại nôn ra).
Phân đen sau khi dùng chất sắt, bismuth,...
Chẩn đoán mức độ
Xác định chảy máu nặng:
Huyết động không ổn định: hạ huyết áp tư thế (chuyển từ nằm sang ngồi huyết áp tâm thu giảm > 10 mmHg và nhịp tim tăng thêm > 20 lần/phút); sốc mất máu (huyết áp tụt, da lạnh, vã mồ hôi, đái ít, rối loạn ý thức).
Lượng máu mất ước tính trên 500ml hoặc phải truyền trên 5 đơn vị máu/24 giờ.
Bệnh nhân chảy máu tươi sau khi đặt ống thông dạ dày hoặc ỉa phân nước máu đỏ.
Hematocrit < 0,2l/L, hồng cầu < 2 T/L, Hb < 70g/l.
Bệnh lý kết hợp: bệnh mạch vành, suy tim, tuổi > 60...
Đánh giá nguy cơ chảy máu tái phát và mức độ nặng
Các dấu hiệu chứng tỏ chảy máu tái phát hoặc đang tiếp diễn: huyết áp dao động, kẹt hoặc tụt dần, mạch tăng dần.
Trên thực hành lâm sàng dựa vào các bảng điểm để đánh giá nguy cơ tái phát:
Bảng. Đánh giá nguy cơ xuất huyết tiêu hóa trên nội soi
|
Bảng phân loại Forrest |
||
|
Nguy cơ cao |
Ia |
Máu phun thành tia |
|
Ib |
Ib Rỉ máu |
|
|
IIa |
Có mạch máu nhưng không chảy |
|
|
IIb |
Có cục máu đông |
|
|
Nguy cơ thấp
|
IIc |
Có cặn đen |
|
III |
Đáy sạch |
|
Khoảng 30 - 50% xuất huyết tiêu hóa cao khi nội soi có dáu hiệu chảy máu tái phát. 22 - 55% bệnh nhân có nguy cơ cao sẽ chảy máu tái phát nếu không được cầm máu qua nội soi.
Bảng. Thang điểm Rockall
|
Thang điểm đầy đủ |
Thang điểm lâm sàng |
Chỉ số |
Điểm |
|
Tuổi |
|
||
|
< 60 |
0 |
||
|
60 - 79 |
1 |
||
|
≥ 80 |
2 |
||
|
Sốc |
|
||
|
Nhịp tim >100 lần/phút |
1 |
||
|
Huyết áp tâm thu < 100 mmHg |
2 |
||
|
Bệnh đì kèm |
|
||
|
Thiếu máu cơ tim, suy tim, bệnh nặng khác |
2 |
||
|
Suy thận, suy gan, di căn ung thư |
3 |
||
|
|
Hình ảnh nội soi |
|
|
|
|
Không thấy tổn thương, rách tâm vị |
0 |
|
|
|
Loét dạ dày - tá tràng, vết trợt, viêm thực quản |
1 |
|
|
|
Ung thư đường tiêu hoá trên |
2 |
|
|
|
Dấu hiệu chảy máu trên nội soi |
|
|
|
|
Ổ loét đáy sạch, chấm đen phảng tại ổ loét |
0 |
|
|
|
Máu ở đường tiêu hoá trẽn, đang chảy máu, có điểm mạch, cục máu đông |
2 |
Thang điểm Rockall đầy đủ từ 0 - 11, thang điểm lâm sàng từ 0-7. Nểu thang điềm đầy đủ < 2 hoặc thang điểm lâm sàng bằng 0 thì tiên lượng nguy cơ chảy máu tái phát và tì lệ tử vong thấp.
Chẩn đoán nguyên nhân xuất huyết tiêu hóa trên
Dựa vào: hỏi bệnh, khám lâm sàng và nội soi tiêu hóa.
Nội soi thực quản dạ dày-tá trảng càng sớm càng tốt khi tình trạng bệnh nhân ổn định (vừa để chẩn đoán nguyên nhân vừa điều trị can thiệp cầm máu).
Ba nguyên nhân chính gây xuất huyết tiêu hóa cao: loét dạ dày-tá tràng, viêm dạ dày tá-tràng chảy máu, vỡ giãn tĩnh mạch thực quản.
Một số nguyên nhân khác: hội chứng Mallory Weiss, dị dạng mạch,...
Các xét nghiệm cần thiết
Công thức máu, đông máu, nhóm máu, sinh hóa (ure, creatinin, điện giải đồ, men gan...).
Điện tim, Xquang phổi, siêu âm ổ bụng.
Soi dạ dày-tá tràng: có vai trò quan trọng trong chẩn đoán nguyên nhân và điều trị.
Điều trị xuất huyết tiêu hóa trên
Cần rất khẩn trương, nhất là trong các trường hợp xuất huyết tiêu hóa nặng.
Kết hợp các biện pháp hồi sức với các biện pháp cầm máu và điều trị nguyên nhân.
Các biện pháp hồi sức
Các động tác cấp cứu cơ bản
Đặt bệnh nhân ở tư thế nằm đầu thấp, tuy nhiên chú ý phòng nguy cơ sặc vào phổi
Thở O2 mũi 2 - 6l/phút.
Đặt nội khí quản nếu có nguy cơ trào ngược vào phổi hoặc có suy hô hấp hoặc rối loạn ý thức.
Đặt 2 đường truyền tĩnh mạch chắc chắn và đủ lớn. Đặt catheter tĩnh mạch trung tâm, đo áp lực tĩnh mạch trung tâm (CVP) nếu có suy tim.
Đặt ống thông tiểu theo dõi lượng nước tiểu.
Đặt ống thông dạ dày và rửa sạch máu trong dạ dày.
Lấy máu làm xét nghiệm cơ bản, làm điện tim.
Hồi phục thể tích và chống sốc
Ưu tiên hàng đầu trong cấp cứu là bù lại lượng dịch mất và tái hồi lại tình trạng huyết động.
Truyền dịch: NaCI 0,9% hoặc Ringer lactat, ở đa số bệnh nhân truyền 1 - 2 lít dịch muối đẳng trương sẽ điều chỉnh được thể tích dịch bị mất.
Truyền dung dịch keo khi đã truyền dung dịch muối đẳng trương tới tổng liều 50ml/kg mà bệnh nhân vẫn còn sốc.
Số lượng và tốc độ truyền phụ thuộc mức độ mất máu, tình trạng tim mạch của bệnh nhân.
Mục đích: bệnh nhân thoát sốc (da ấm, huyết áp tâm thu > 90, nước tiểu > 30ml/giờ, hết kích thích).
Lưu ý đối với bệnh nhân xuất huyết tiêu hóa do giãn vỡ tĩnh mạch thực quản không nên nâng huyết áp quá cao (huyết áp tâm thu >110mmHg) vì có nguy cơ chảy máu tái phát do tăng áp lực tĩnh mạch cửa.
Theo dõi sát mạch, huyết áp, nghe phổi, CVP, điện tâm đồ (nếu có) đặc biệt bệnh nhân có bệnh tlm mạch.
Truyền máu
Bệnh nhân chảy máu nặng hoặc đang tiến triển, nhằm đạt được huyết động ổn định và hematocrit > 25% (> 30% ở người già có bệnh lí mạch vành hoặc suy hô hấp).
Rối loạn đông máu: huyết tương tươi đông lạnh, khối tiều cầu.
Điều trị cầm máu theo nguyên nhân: (tham khảo phác đồ chuyên khoa tiêu hoá)
Nội soi dạ dày có vai trò quan trọng trong điều trị cầm máu theo từng nguyên nhân, nên tiến hành sớm khi tình trạng bệnh nhân ổn định.
Điều trị theo từng nguyên nhân cụ thể:
+ Loét dạ dày-tá tràng: nội soi can thiệp kết hợp dùng thuốc ức chế bài tiết dịch vị omeprazol tiêm tĩnh mạch 80mg, sau đó truyền tĩnh mạch 8mg/giờ. Phẫu thuật khi bệnh nhân chảy máu nặng, dai dẳng, điều trị nội soi thất bại.
+ Vỡ giãn tĩnh mạch thực quản: nội soi can thiệp kết hợp thuốc làm giảm áp lực tĩnh mạch cửa. Lựa chọn một trong các loại thuốc sau: somatostatin (bolus tĩnh mạch 0,25mg, sau đó truyền tĩnh mạch 6mg/24 giờ) hoặc octreotid (bolus tĩnh mạch 100μg sau đó truyền tĩnh mạch 25 - 50 μg/giờ) hoặc terlipressin (1mg x 4 lần/24 giờ).
+ Viêm dạ dày tá tràng cấp: cắt bỏ yếu tố đả kích, omeprazole (bolus 80mg, sau đó truyền tĩnh mạch 8mg/giờ), nếu còn chảy máu có thể kết hợp truyền tĩnh mạch somatostatin (liều như trên).
Nếu trường hợp nặng bệnh nhân vào cấp cứu chưa thể nội soi được để xác định nguyên nhân chảy máu, không thể phân biệt được chảy máu do loét dạ dày-tá tràng hay vỡ giãn tĩnh mạch thực quản, cần điều trị phối hợp:
- Truyền dịch, máu chống sốc.
- Truyền tĩnh mạch kết hợp thuốc ức chế bài tiết dịch vị (omeprazol như trên) với thuốc làm giảm áp lực tĩnh mạch cửa (somatostatin hoặc terlipressin - liều như trên).
- Khi tình trạng bệnh nhân ổn định, nội soi để can thiệp theo nguyên nhân.
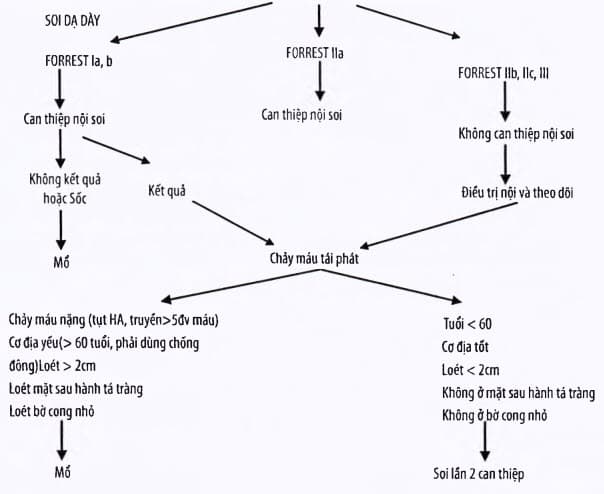
Phác đồ điểu trị cầm máu xuất huyết tiêu hóa do loét dạ dày - tá tràng (có nội soi)
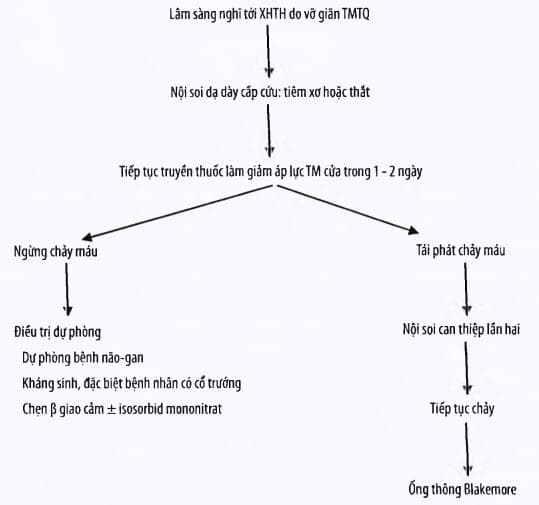
Phác đồ xử trí cầm máu xuất huyết tiêu hóa do vỡ giãn tĩnh mạch thực quản
Bài viết cùng chuyên mục
Bệnh uốn ván: chẩn đoán và điều trị nội khoa
Ngoại độc tố uốn ván tác động vào thần kinh cơ gây nên biểu hiện lâm sàng của bệnh là cứng hàm, co cứng cơ liên tục, các cơn giật cứng toàn thân và nhiều biến chứng khác gây tử vong.
Nhiễm trùng do tụ cầu vàng (Staphylococcus aureus): chẩn đoán và điều trị nội khoa
Tụ cầu vàng là cầu khuẩn Gram dương, không di động, không sinh nha bào, đứng riêng lẻ hoặc thành từng đôi. S.aureus có mặt ở khắp nơi, sự lây truyền trực tiếp từ các thương tổn mở hoặc gián tiếp.
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
Tăng áp lực nội sọ: chẩn đoán và điều trị hồi sức tích cực
Tăng áp lực nội sọ, cần phải được chẩn đoán sớm và xử trí tích cực vì có nguy cơ gây tụt não rất nhanh, là một biến chứng gây tử vong, hoặc tổn thương không hồi phục
Hạ kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ nghiêm trọng của các biểu hiện hạ kali máu, có xu hướng tỷ lệ thuận với mức độ, và thời gian giảm kali huyết thanh
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Biến chứng tai biến mạch não ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Đái tháo đường làm gia tăng tỉ lệ mắc, tử vong, thường để lại di chứng nặng nề đối với các trường hợp bị tai biến mạch não, nhồi máu não gặp nhiều hơn so với xuất huyết não
Viêm khớp dạng thấp: chẩn đoán và điều trị nội khoa
Viêm khớp dạng thấp là bệnh tự miễn, diễn biến mạn tính. Bệnh được đặc trưng bởi tình trạng viêm các khớp nhỏ nhở có tính chất đối xứng, có dấu hiệu cứng khớp buổi sáng và thường có mặt của yếu tố dạng thấp, đôi khi có tổn thương nội tạng.
Viêm khớp phản ứng: chẩn đoán và điều trị nội khoa
Viêm khớp phản ứng là một bệnh viêm khớp vô khuẩn xuất hiện sau nhiễm khuẩn chủ yếu là nhiễm khuẩn tiết niệu sinh dục, hô hấp, tiêu hóa,... Bệnh gây tổn thương ở khớp và các cơ quan khác như mắt, hệ tiết niệu sinh dục, hệ tiêu hóa…
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Viêm tuyến giáp bán cấp có đau: chẩn đoán và điều trị nội khoa
Cần chẩn đoán phân biệt, tình trạng nhiễm độc giáp trong viêm tuyến giáp bán cấp với bệnh Basedow, tuyến giáp to có tiếng thổi, ấn không đau.
Lupus ban đỏ hệ thống: chẩn đoán miễn dịch và điều trị
Bệnh nhân có thể chỉ co, một vài đặc điểm lâm sàng của lupus ban đỏ hệ thống, có thể giống với các bệnh tự miễn, nhiễm trùng hoặc huyết học khác.
Sốc nhiễm khuẩn: chẩn đoán và điều trị ban đầu
Nhiễm trùng huyết là hội chứng lâm sàng, có các bất thường về sinh lý, sinh học và sinh hóa gây, và phản ứng viêm xảy ra có thể dẫn đến rối loạn chức năng cơ quan và tử vong
Viêm não Herpes simplex: chẩn đoán và điều trị nội khoa
Viêm não do virus Herpes simplex, là bệnh nhiễm trùng thần kinh cấp tính, xuất hiện tản phát không mang tính chất mùa.
Cường cận giáp tiên phát: chẩn đoán và điều trị nội khoa
Yếu, mệt, khát nước, tiểu nhiều, chán ăn, sụt cân, táo bón, buồn nôn, nôn, đau bụng do viêm tụy cấp, nhược cơ.
Bệnh do nấm Penicillium marneffei: chẩn đoán và điều trị nội khoa
Bệnh do nấm Penidllium, có biểu hiện lâm sàng đa dạng, với các tổn thương trên da, sốt kéo dài, hạch to, gan lách to, thiếu máu.
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Thoái hoá cột sống: chẩn đoán và điều trị nội khoa
Do cột sống phải chịu đựng nhiều các tải trọng xảy ra liên tục, dẫn tới các biến đổi hình thái gồm các biến đổi thoái hoá ở các đĩa đệm, thân đốt sống và ở các mỏm gai sau và tình trạng hư hại phần sụn.
Nấm Candida: chẩn đoán và điều trị nội khoa
Nấm Candida gây bệnh ở người chủ yếu là Candida albicans, loại nấm cộng sinh, thường cư trú ở da, niêm mạc miệng, ruột, âm đạo.
Viêm tuyến giáp không đau sau sinh: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp sau sinh xảy ra ở khoảng 5 đến 7 phần trăm phụ nữ sau sinh đẻ, có thể liên quan đến hiện tượng tự miễn.
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Sốc phản vệ: chẩn đoán và điều trị cấp cứu
Phản ứng phản vệ có thể biểu hiện tại da hoặc niêm mạc, đường tiêu hóa, đường hô hấp, hệ tim mạch như mạch nhanh, loạn nhịp hoặc tụt huyết áp
Dị ứng thuốc: chẩn đoán và điều trị nội khoa
Dị ứng thuốc, là phản ứng quá mức, bất thường, có hại cho cơ thể người bệnh khi dùng hoặc tiếp xúc với thuốc, do đã có giai đoạn mẫn cảm.
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Đau cột sống thắt lưng: chẩn đoán và điều trị nội khoa
Đau cột sống thắt lưng là nguyên nhân làm giảm khả năng lao động ở tuổi dưới 45 và chi phí của bản thân cũng như chi phí xã hội trong điều trị rất tốn kém.
