- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Hội chứng Hellp: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Hellp: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Hellp, là bệnh lý sản khoa đặc trưng bời thiếu máu do tan máu, tăng men gan, và giảm tiểu cầu, xuất hiện vào nửa cuối của thời kỳ có thai
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
HELLP là từ viết tắt đề cập đến một hội chứng ở phụ nữ mang thai và sau sinh được đặc trưng bởi tan máu, men gan cao và tiểu cầu thấp. Nó có thể đại diện cho một dạng tiền sản giật nặng, nhưng mối quan hệ giữa hai rối loạn này vẫn còn gây tranh cãi. Một số nhà nghiên cứu tin rằng HELLP là một rối loạn riêng biệt từ tiền sản giật vì có đến 15 đến 20 phần trăm bệnh nhân mắc hội chứng HELLP không bị tăng huyết áp hoặc protein niệu trước đó.
Cuối cùng, các dấu hiệu và triệu chứng được giải quyết sau sinh. Các biến chứng của mẹ chủ yếu liên quan đến chảy máu, có thể bao gồm xuất huyết. Biến chứng sơ sinh chủ yếu liên quan đến tuổi thai khi sinh, thường là sinh non.
Tác giả Weinstein mô tả năm 1982.
Là một bệnh lý sản khoa đặc trưng bời các biểu hiện: thiếu máu do tan máu; tăng men gan và giảm tiểu cầu xuất hiện vào nửa cuối của thời kỳ có thai.
Tỉ lệ mắc bệnh là 2% - 12%, tỉ lệ tử vong của mẹ là 35%.
Do có nguy cơ gây tử vong cả mẹ và thai nên hội chứng HELLP (hemolysis, elevated liver enzymes, low platelets) thực sự là một cấp cứu cần được chẩn đoán và xừ trí cấp cứu tại các đơn vị sản khoa và hồi sức cấp cứu.
Ở Việt Nam chưa có số liệu chính xác về hội chứng HELLP.
Chẩn đoán xác định
Triệu chứng lâm sàng
Phần lớn hội chứng Hellp xuất hiện trên nền một nhiễm độc thai nghén (tiền sản giật hoặc sản giật.
Triệu chứng lâm sàng hay gặp: cảm giác khó chịu (90%); đau thượng vị (65%); nhức đầu (31%); buồn nôn và nôn.
Triệu chứng cận lâm sàng (ba tiêu chuẩn của hội chứng HELLP)
Tan máu do tổn thương vi mạch: tan máu cấp tính trong lòng mạch, tăng bilirubin gián tiếp, tăng LDH, giảm haptoglobulin máu, tìm thấy mảnh vỡ hồng cầu và hồng cầu bị biến dạng trên tiêu bản máu đàn.
Tăng men gan, thường lấy giới hạn là tăng gấp 3 lần bình thường. Nguyên nhân là do thiếu máu tại gan, có thể dẫn tới nhồi máu gan, gây đau vùng hạ sườn phải trên lâm sàng.
Giảm tiểu cầu do ngưng kết trong lòng mạch, do lớp nội mô bị tổn thương lan tỏa.
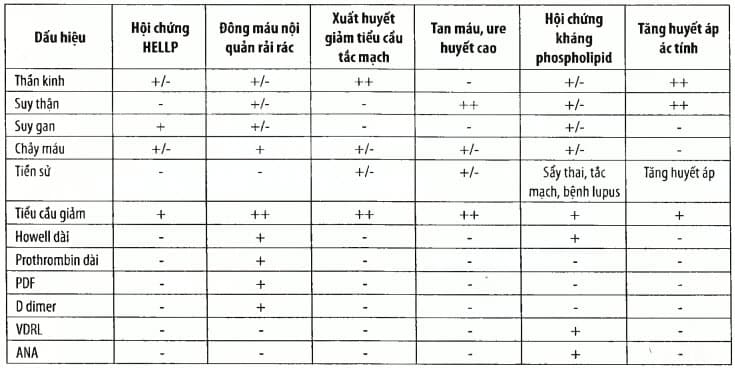
Chẩn đoán phân biệt
Xuất huyết giảm tiểu cầu tắc mạch.
Đông máu nội quản rải rác.
Hội chứng có kháng thể kháng phospholipid.
Tăng huyết áp ác tính.
Thiếu máu tan máu ure huyết cao.
Phân loại hội chứng HELLP
Có 2 cách phân loại:
Theo MEMPHIS
Hội chứng HELLP một phần (có 1 hoặc 2 dấu hiệu bất thường).
Hội chứng HELLP đầy đù: có nhiều biến chứng cho mẹ —> nên chấm dứt thai kỳ.
Dựa trên số lượng tiểu cầu
Độ I: < 50.000mm3.
Độ II: 50.000 - 100.000mm3.
Độ III: 100.000 - 150.000mm3.
Mức độ năng tùy thuộc vào số lượng tiểu cầu.
Biến chứng hội chứng HELLP
Đông máu nội quản rải rác (DIC).
Rau bong non.
Suy thận.
Phù phổi cấp.
Máu tụ dưới bao gan.
Các biến chứng chảy máu. I.
Bảng. Chẩn đoán phân biệt của hội chứng HELLP
Điều trị
Điều trị cho mẹ
Hạ huyết áp:
Nên khống chế huyết áp < 150/90mmHg, tốt nhất là hạ con số huyết áp xuống khoảng 10 - 15% con số ban đầu trong một vài giờ đầu.
Nên dùng thuốc hạ áp đường tĩnh mạch có tác dụng nhanh, ngắn, dễ điều chỉnh, thuốc đường uống được gối dần thay thế truyền tĩnh mạch.
Thuốc ưu tiên: Loxen (nicardipin) liều 1 -5 mg/giờ, gối dần thuốc uống nifedipin, labetalol.
Phòng ngừa co giật: magnesi Sulfat liều bolus tĩnh mạch 2 - 4g, sau đó duy trì truyền tĩnh mạch 1 - 2g/giờ (thận trọng khi suy thận).
Sử dụng các chế phẩm máu:
Truyền máu chỉ nên bắt đầu khi hematocrit < 25%, đặc biệt lưu ý khi mổ lấy thai.
Truyền tiểu cầu: mục đích dự phòng chảy máu khi cần can thiệp phẫu thuật hoặc đẻ chỉ huy (truyền tiểu cầu khi tiểu cầu < 20.000/ml).
Dịch truyền:
Do tăng tính thấm thành mạch nên thể tích thường bị giảm (cô đặc máu) dẫn đến cường catecholamin gây tăng huyết áp khó kiểm soát, giảm tưới máu thận. Tuy nhiên, nếu bù dịch nhiều thì lại có nguy cơ cao gây phù phổi, nên phải theo dõi liên tục ALTMTT và nước tiểu.
Đánh giá tình trạng thai nhi và quyết định thời điểm chấm dứt thai kỳ
Thời điểm chấm dứt thai kỳ tùy thuộc vào tình trạng bệnh của mẹ, đáp ứng với điều trị của mẹ, tình trạng sức khỏe của thai và sự trưởng thành của thai.
Tiên lượng
Tỷ lệ tử vong mẹ khoảng 10%, tỉ lệ tử vong con từ 10% - 60% tùy thuộc tình trạng bệnh của mẹ.
20% - 30% sẽ bị hội chứng HELLP trong lần mang thai tiếp theo và 40% bị tiền sản giật trong những lần mang thai sau.
Bài viết cùng chuyên mục
Viêm màng hoạt dịch khớp gối mạn: chẩn đoán và điều trị nội khoa
Viêm màng hoạt dịch khớp gối mạn tính không đặc hiệu là bệnh khá thường gặp trên lâm sàng, biểu hiện bời tình trạng sưng đau khớp gối kéo dài, tái phát nhiều lần song không tìm thấy nguyên nhân.
Viêm phổi liên quan đến thở máy: chẩn đoán và điều trị tích cực
Viêm phổi liên quan đến thở máy, là bệnh lý nhiễm khuẩn bệnh viện nặng nhất, và thường gặp nhất trong tất cả các loại nhiễm trùng bệnh viện
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Viêm tuyến giáp bán cấp có đau: chẩn đoán và điều trị nội khoa
Cần chẩn đoán phân biệt, tình trạng nhiễm độc giáp trong viêm tuyến giáp bán cấp với bệnh Basedow, tuyến giáp to có tiếng thổi, ấn không đau.
Lỵ trực khuẩn: chẩn đoán và điều trị nội khoa
Lỵ trực khuẩn Shigella là một bệnh nhiễm trùng đại tràng, đặc biệt là phần trực tràng của đại tràng. Bệnh nhân bị viêm dạ dày Shigella thường xuất hiện sốt cao, đau quặn bụng và tiêu chảy ra máu, nhầy.
Biến chứng bệnh mạch máu ngoại vi đái tháo đường: chẩn đoán và điều trị nội khoa
Để ngăn ngừa các biến chứng vi mô và vĩ mô, như bệnh mạch máu ngoại biên, điều trị tích cực, nhắm mục tiêu, nên được bắt đầu ngay sau khi chẩn đoán
Đau ngực cấp: chẩn đoán và xử trí cấp cứu
Đau ngực cấp phổ biến nhất ở khoa cấp cứu, đánh giá ngay lập tức là bắt buộc, để đảm bảo chăm sóc thích hợp, không có hướng dẫn chính thức về đau ngực có nguy cơ thấp
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Cơn nhược cơ nặng: chẩn đoán và điều trị tích cực
Có thể điều trị nhược cơ hiệu quả, bằng các liệu pháp bao gồm thuốc kháng cholinesterase, liệu pháp điều hòa miễn dịch nhanh, thuốc ức chế miễn dịch và phẫu thuật cắt bỏ tuyến ức
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Tăng kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ khẩn cấp của điều trị tăng kali máu thay đổi, theo sự hiện diện hoặc vắng mặt của các triệu chứng, và dấu hiệu liên quan đến tăng kali máu.
Biến chứng thần kinh do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thần kinh, biểu hiện ở nhiều dạng khác nhau, thường gặp nhất là biến chứng thần kinh ngoại vi, và biến chứng thần kinh tự động
Viêm tuyến giáp sinh mủ có đau: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp nhiễm khuẩn rất hiếm gặp, nguyên nhân do vi khuẩn, do nấm hoăc ki sinh trùng gây ra, thường xảy ra khi có các yếu tố thuận lợi.
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
Đái tháo đường: hướng dẫn chẩn đoán và điều trị nội khoa
Đái tháo đường, là tình trạng tăng đường huyết mạn tính, đặc trưng bởi những rối loạn chuyển hoá carbohydrat, có kèm theo rối loạn chuyển hóa lipid và protein.
Biến chứng mắt do đái tháo đường: chẩn đoán và điều trị nội khoa
Đa số bệnh nhân có biến chứng võng mạc, không có triệu chứng, phát hiện sớm, và điều trị kịp thời sẽ giúp phòng ngừa và trì hoãn sự tiến triển của biến chứng này
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Bệnh uốn ván: chẩn đoán và điều trị nội khoa
Ngoại độc tố uốn ván tác động vào thần kinh cơ gây nên biểu hiện lâm sàng của bệnh là cứng hàm, co cứng cơ liên tục, các cơn giật cứng toàn thân và nhiều biến chứng khác gây tử vong.
Bệnh gút: chẩn đoán và điều trị nội khoa
Bệnh gút là bệnh rối loạn chuyển hoá các nhân purin, có đặc điểm chính là tăng acid uric máu. Tình trạng viêm khớp trong bệnh gút là do sự lắng đọng các tinh thể monosodium urat trong dịch khớp hoặc mô.
Viêm phổi cộng đồng do vi khuẩn nặng: chẩn đoán và điều trị tích cực
Viêm phổi cộng đồng do vi khuẩn, là bệnh lý nhiễm khuẩn của nhu mô phổi, gây ra tình trạng viêm các phế nang, tiểu phế quản và tổ chức kẽ của phổi
Tăng áp lực nội sọ: chẩn đoán và điều trị hồi sức tích cực
Tăng áp lực nội sọ, cần phải được chẩn đoán sớm và xử trí tích cực vì có nguy cơ gây tụt não rất nhanh, là một biến chứng gây tử vong, hoặc tổn thương không hồi phục
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Ngộ độc nấm độc: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc nấm thường xảy ra vào mùa xuân, hè, ngộ độc sớm dễ phát hiện, chỉ điều trị triệu chứng và hỗ trợ đầy đủ bệnh nhân thường sống
Bướu nhân tuyến giáp: chẩn đoán và điều trị nội khoa
Nhân giáp là tổn thương dạng khối, khu trú nằm trong tuyến giáp, được phát hiện nhờ cảm nhận của chính bản thân bệnh nhân, hay bác sĩ thăm khám lâm sàng.
Suy gan cấp: chẩn đoán và điều trị hồi sức tích cực
Suy gan cấp, xuất hiện sau tác động, đặc trưng bởi vàng da, rối loạn đông máu và bệnh não gan tiến triển, ở bệnh nhân trước đó có chức năng gan bình thường
