- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Nhiễm trùng do tụ cầu vàng (Staphylococcus aureus): chẩn đoán và điều trị nội khoa
Nhiễm trùng do tụ cầu vàng (Staphylococcus aureus): chẩn đoán và điều trị nội khoa
Tụ cầu vàng là cầu khuẩn Gram dương, không di động, không sinh nha bào, đứng riêng lẻ hoặc thành từng đôi. S.aureus có mặt ở khắp nơi, sự lây truyền trực tiếp từ các thương tổn mở hoặc gián tiếp.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Staphylococcus aureus là một mầm bệnh quan trọng gây một loạt các biểu hiện lâm sàng từ nhiễm trùng da tương đối lành tính đến các tình trạng đe dọa tính mạng như viêm nội tâm mạc và viêm tủy xương.
Những thay đổi trong các dòng vô tính lưu hành chiếm ưu thế của S. aureus trong quần thể có thể ảnh hưởng đến lâm sàng theo thời gian. Hai sự thay đổi lớn trong dịch tễ học S. aureus đã xảy ra từ những năm 1990: một bệnh dịch nhiễm trùng da và mô mềm cộng đồng (chủ yếu do các chủng S. aureus [MRSA] kháng methicillin cụ thể ) và tăng số lượng nhiễm trùng liên quan đến chăm sóc sức khỏe.
Nhiễm trùng do Staphylococcus aureus (S.aureus) là bệnh phổ biến nhất là các nước nhiệt đới.
Biểu hiện lâm sàng của bệnh rất đa dạng từ những nhiễm trùng da đến những tổn thương các cơ quan rất nặng.
S.aureus gây ra 2 hội chứng: nhiễm độc và nhiễm khuẩn. Biểu hiện lâm sàng của hội chứng nhiễm độc có thể là do độc tố, không có sự hiện diện của vi khuẩn. Trái lại nhiễm khuẩn bao gồm sự sinh sôi và phát triển của vi khuẩn, sự xâm nhập hay phá hủy mô của vật chủ.
Staphylococcus aureus (S.aureus) là cầu khuẩn Gram dương, không di động, không sinh nha bào, đứng riêng lẻ hoặc thành từng đôi. S.aureus có mặt ở khắp nơi, sự lây truyền trực tiếp từ các thương tổn mở hoặc gián tiếp từ không khí, dụng cụ hoặc từ nhân viên y tế. Các chủng S.aureus gây nhiễm trùng bệnh viện kháng với kháng sinh cao đặc biệt chủng S.aureus kháng methicillm (MRSA:
Methicilline resistance Staphylococcus aureus).
Yếu tố nguy cơ: những người dễ nhiễm S.aureus là trẻ em, người già, suy dinh dưỡng, suy giảm miễn dịch hoặc những người làm mất các phương tiện bào vệ (chích, nặn non các mụn nhọt...).
Chẩn đoán
Hội chứng sốc nhiễm dộc do S.aureus (Toxic shock syndrome: TSS)
Là m ột hội chứng nhiễm độc cấp tính, đe dọa tính m ạng, được đặc trưng bời các triệu chứng: sốt, hạ huyết áp, nổi ban, rối loạn chức năng nhiều cơ quan và bong da trong thời gian lui bệnh.
Tiêu chuẩn chẩn đoán:
Sốt > 38°C.
Phát ban toàn thân.
Hạ huyết áp: huyết áp tối đa < 90m mHg (người lớn).
Ảnh hường ít nhất 3 trong số những hệ thống sau:
Dạ dày ruột: nôn hay tiêu chảy dữ dội.
Cơ: đau cơ hay creatin kinas (CK) huyết thanh gấp 2 lần so với trị số bình thường.
Thận: ure, creatinin máu tăng hay có nhiễm trùng tiết niệu.
Gan: men gan hay bilirubin máu tăng gấp 2 lần so với bình thường.
Huyết học: số lượng tiểu cầu < 100G/L.
Thần kinh trung ương: rối loạn ý thức.
Bong da: 1 hay 2 tuần sau khi xuất hiện bệnh (đặc biệt ở tay và lòng bàn chân).
Nhiễm khuẩn tụ cầu
Rất đa dạng, gồm có:
Nhiễm khuẩn da và mô mềm:
Nhọt là nhiễm khuẩn hoại tử nằm sâu của nang lông nhất là ở m ông, m ặt cổ. Nhọt đau, nóng đỏ, sốt và các triệu chứng toàn thân. Nhọt có thể biến chứng do sờ nắn, tiêm, chích gây nên áp xe, viêm hạch bạch huyết, nhiễm trùng huyết. Nếu nhọt ở quanh miệng rất nguy hiểm vì có thể gây ra tụ cầu mặt ác tính.
Nhiễm tụ cầu của tổ chức dưới da: là tinh trạng nhiễm khuẩn lan rộng ở mô dưới da gây viêm mô tế bào, áp xe dưới da.
Nhiễm khuẩn đường hô hấp: viêm phổi, viêm mủ màng phổi...
Sốt cao, ho, đau ngực, nghe phổi có nhiều ran ẩm nổ hai bên, hội chứng 3 giảm nếu tràn mủ màng phổi, tình trạng nhiễm trùng nặng. Trường hợp nặng có thể có dấu hiệu suy hô hấp: khó thở, nhịp thở tăng, tím môi và đầu chi, S p 0 2 giảm.
Nhiễm khuẩn hệ thần kinh trung ương:
Viêm màng não mủ, áp xe não, tụ mủ dưới màng cứng, áp xe ngoài màng cứng, viêm tĩnh mạch huyết khối nhiễm khuẩn nội sọ.
Sốt cao, tình trạng nhiễm trùng nặng, đau đầu, buồn nôn, nôn, có hội chứng màng não (trong viêm màng não mủ) hoặc có dấu hiệu thần kinh khu trú (trong áp xe não...), rối loạn ý thức (vật vã, lơ mơ hoặc hôn mê) hoặc có biểu hiện của hội chứng tăng áp lực nội sọ.
Nhiễm khuẩn nội mạch: viêm màng trong tim.
Sốt, tình trạng nhiễm trùng rõ, ban xuất huyết hay tắc mạch đầu chi, nghe tim có tiếng thổi do tổn thương van ba lá.
Viêm cơ xương: viêm xương tùy, áp xe cơ, viêm khớp.
Viêm tủy xương cấp thường gặp ở các xương như xương chày, đùi, cánh tay, cổ tay. Biểu hiện sốt cao, đau dữ dội, thăm khám đau vùng bên cạnh đầu xương, đau vùng quanh sụn nối.
Viêm khớp mủ ở các khớp lớn xảy ra sau tiêm khớp bị nhiễm khuẩn.
Nhiễm trùng huyết:
Thường do ổ nhiễm trùng ban đầu làm viêm tắc tĩnh mạch tại chỗ, vi khuẩn xâm nhập vào máu gây nên các ổ di bệnh ở nhiều cơ quan khác và tiến triển nặng. Gồm các thể: tối cấp, cấp...
Thể tối cấp: do m ột lượng lớn vi khuẩn xâm nhập vào máu. Tiến triển nặng trong 2 - 5 ngày. Biểu hiện sốt cao 39°C -4 0°C, biểu hiện tình trạng sốc nhiễm khuẩn, điển hình của thể tối cấp là tụ cầu mặt.
Nguyên nhân là do sự kích thích đường vào của S.aureus (nặn trứng cá, nặn nhọt non, cạo râu xước vào nhọt...). Lâm sàng với biểu hiện sốt cao, rét run, mệt lả, nhọt sưng lan rộng sang vùng hố mắt, nhãn cầu lồi ra, khó cử động do phù hố mắt, phù kết mạc chứng tỏ có viêm hậu nhãn cầu và có thể tắc tĩnh mạch xoang hang, biểu hiện liệt mặt. Tất cả các tổn thương do S.aureus ở vùng đầu mặt có thể trờ thành tụ cầu mặt.
Thể cấp: với các triệu chứng sốt cao, rét run, mệt lả, mê sảng, tình trạng nhiễm trùng nặng, bụng trướng, gan lách to.
Cận lâm sàng
Công thức máu: bạch cầu máu tăng cao > 10G/L, đặc biệt bạch cầu đa nhân trung tính.
Xquang phổi: tổn thương viêm phổi hay tràn dịch màng phổi.
Siêu âm phát hiện ồ áp xe cơ đặc biệt cơ đáy chậu, tràn mủ màng phổi, viêm khớp, viêm màng trong tim (cục sùi)...
Chụp cắt lớp vi tính, cộng hường từ (M RI) phát hiện áp xe não, áp xe ngoài màng cứng, viêm tủy xương...
Chọc dịch tại nơi tổn thương cấy tìm vi khuẩn:
Dịch màng phổi: đục mủ, xét nghiệm bạch cầu tăng, cấy tìm vi khuẩn.
Dịch não tủy đục, bạch cầu tăng, có bạch cầu đa nhân trung tính thoái hóa, đường trong dịch não tủy giảm, cấy tìm vi khuẩn.
Chọc ổ áp xe lấy mủ cấy tìm vi khuẩn: ổ áp xe cơ, gan, thận...
Cấy máu tìm vi khuẩn gây bệnh.
Chẩn đoán nhiễm khuẩn do S.aureus dựa trên sự phân lập được S.aureus từ chất mủ hoặc các dịch vô khuẩn bình thường trong cơ thể.
Điều trị kháng sinh
Sử dụng kháng sinh trong nhiễm trùng do S.aureus phải dựa vào m ức độ nhạy cảm của S.aureus với kháng sinh. Những trường hợp nhiễm trùng nhẹ có thể sử dụng kháng sinh đường uống, những trường hợp năng sử dụng đường tiêm tĩnh mạch hoặc phối hợp kháng sinh tùy theo chỉ định.
Các kháng sinh sử dụng trong điều trị nhiễm trùng do S.aureus gồm
Kháng sinh penicillin M: methicillin, oxacillin, dicloxacillin, nafcillin.
Kháng sinh cephalosporin thế hệ T. cephazolin, cephalexin...
Kháng sinh nhóm lincosamides: clindam ycin, lincomycin.
Kháng sinh varcomycin.
Kháng sinh kết hợp 2 streptogramin, quinupristin và dalíopristin.
Kháng sinh oxazelidinon: linezolid.
Kháng sinh daptomycin.
Kháng sinh nhóm aminoglycosid: gentamicin, amikacin, tobram ycin, neltimycin...
Lựa chọn kháng sinh
Kháng sinh oxaxillin và naícillin là 2 loại kháng sinh được chọn sử dụng cho những nhiễm trùng nặng do S.aureus.
Kháng sinh vancom ycin là thuốc được chọn để điều trị những chủng MRSA. Kháng sinh quinupristin/dalíopristin và linezolid sử dụng điều trị những chùng MRSA.
Bảng. Sử dụng kháng sinh theo mức độ nhạy cảm

Bảng. Điều trị kháng sinh trong nhiễm trùng S.aureus
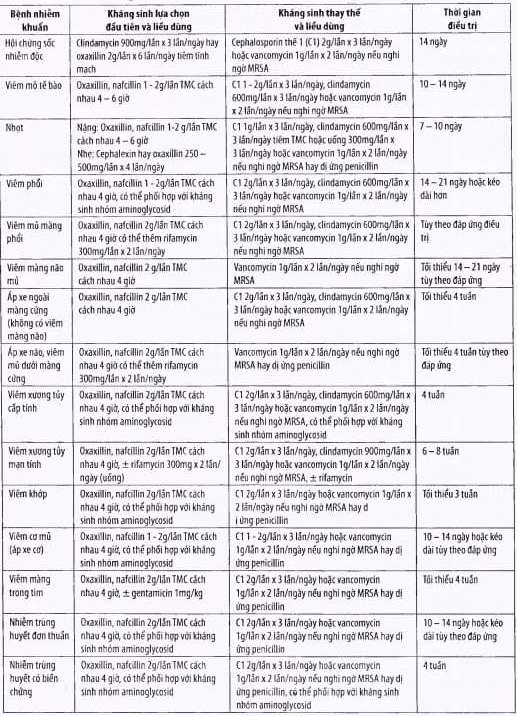
(Chi chú: Cephalosporin thế hệ 1: C1; TMC: tĩnh mạch chậm)
Điều trị triệu chứng
Sử dụng thuốc hạ nhiệt: paracetamol...
Xử trí sốc nhiễm khuẩn, suy hô hấp, rối loạn đông m áu (xem phác đồ chẩn đoán và xử trí sốc nhiễm khuẩn).
Can thiệp ngoại khoa
Cắt lọc mô hoại tử, rửa sạch vết thương, không khâu kín vết thương.
Chích rạch, mổ dẫn lưu ổ áp xe cơ. áp xe ngoài màng cứng, áp xe não, áp xe ngoài mảng cứng, mủ màng phổi...
Phòng bệnh
Biện pháp phòng nhiễm những chủng S.aureus kháng thuốc là: rửa tay trước và sau khi tiếp xúc với bệnh nhân.
Bài viết cùng chuyên mục
Dị ứng thuốc: chẩn đoán và điều trị nội khoa
Dị ứng thuốc, là phản ứng quá mức, bất thường, có hại cho cơ thể người bệnh khi dùng hoặc tiếp xúc với thuốc, do đã có giai đoạn mẫn cảm.
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Ung thư tuyến giáp: chẩn đoán và điều trị nội khoa
Ung thư tuyến giáp, là ung thư của tế bào biểu mô nang giáp, gồm ung thư thể nhú, ung thư thể nang, ung thư thể kém biệt hóa, hoặc từ tế bào cạnh giáp.
Hội chứng Guillain Barré: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Guillain Barré, cơ thể sinh ra kháng thể chống lại nhiễm trùng, đồng thời cũng tấn công và làm tổn thương myelin, sợi trục của rễ, dây thần kinh ngoại biên
Đái tháo đường: hướng dẫn chẩn đoán và điều trị nội khoa
Đái tháo đường, là tình trạng tăng đường huyết mạn tính, đặc trưng bởi những rối loạn chuyển hoá carbohydrat, có kèm theo rối loạn chuyển hóa lipid và protein.
Sốc nhiễm khuẩn: chẩn đoán và điều trị ban đầu
Nhiễm trùng huyết là hội chứng lâm sàng, có các bất thường về sinh lý, sinh học và sinh hóa gây, và phản ứng viêm xảy ra có thể dẫn đến rối loạn chức năng cơ quan và tử vong
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Basedow: chẩn đoán và điều trị nội khoa
Basedow là nguyên nhân gây cường giáp hay gặp nhất, là một bệnh tự miễn, có tính chất gia đình, bệnh thường gặp ở phụ nữ, tuồi 20 đến 50.
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Biến chứng thần kinh do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thần kinh, biểu hiện ở nhiều dạng khác nhau, thường gặp nhất là biến chứng thần kinh ngoại vi, và biến chứng thần kinh tự động
Hội chứng Hellp: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Hellp, là bệnh lý sản khoa đặc trưng bời thiếu máu do tan máu, tăng men gan, và giảm tiểu cầu, xuất hiện vào nửa cuối của thời kỳ có thai
Suy giáp: chẩn đoán và điều trị nội khoa
Suy giáp, là hội chứng đặc trưng bằng tình trạng suy giảm chức năng tuyến giáp, sản xuất hormon tuyến giáp không đầy đủ, so với nhu cầu của cơ thể.
Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể.
Suy gan cấp: chẩn đoán và điều trị hồi sức tích cực
Suy gan cấp, xuất hiện sau tác động, đặc trưng bởi vàng da, rối loạn đông máu và bệnh não gan tiến triển, ở bệnh nhân trước đó có chức năng gan bình thường
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Ngộ độc khí carbon monoxide (CO): chẩn đoán và điều trị hồi sức tích cực
Khí CO là sản phẩm cháy không hoàn toàn của các chất có chứa carbon, nhiễm phổ biến là sử dụng các nhiên liệu có carbon để đốt ở nơi thông khí
Cơn đau bụng cấp: chẩn đoán và xử trí cấp cứu
Đau bụng cấp có thể do nhiều loại bệnh khác nhau, từ nhẹ và tự giới hạn đến các bệnh đe dọa đến tính mạng, chẩn đoán sớm và chính xác dẫn đến quản lý chính xác hơn
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Ngộ độc cấp paraquat qua đường tiêu hóa: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc paraquat tử vong rất cao, trong những giờ đầu đau rát miệng họng, dọc sau xương ức và thượng vị, viêm, loét, trợt miệng, họng, thực quản xuất hiện sau nhiều giờ
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Cơn đau quặn thận: chẩn đoán và điều trị cấp cứu
Đau bụng xảy ra khi sỏi bị kẹt trong đường tiết niệu, thường là trong niệu quản, sỏi chặn và làm giãn khu vực niệu quản, gây đau dữ dội
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Ngừng tuần hoàn: cấp cứu cơ bản
Cấp cứu ngừng tuần hoàn là thiết lập các bước cụ thể để giảm tử vong do tim ngừng đập, phản ứng được phối hợp cẩn thận đối với các trường hợp khẩn cấp, sẽ làm giảm tử vong
Viêm da dị ứng: chẩn đoán miễn dịch và điều trị
Biểu hiện tổn thương da, trên một bệnh nhân có cơ địa dị ứng, đặc trưng bời những dấu hiệu lâm sàng, của hiện tượng quá mẫn tức thì.
