- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Viêm màng não mủ là viêm các khoang dưới nhện do các vi khuẩn sinh mủ. Bệnh diễn biến cấp tính nên được xem như là m ột cấp cứu nội khoa. Chẩn đoán sớm, điều trị tích cực và hợp lí là quan trọng để bệnh nhanh khỏi, ít di chứng và hạ thấp tỉ lệ tử vong. Sử dụng kháng sinh trong viêm màng não mủ là các kháng sinh diệt khuẩn, lựa chọn đầu tiên dựa vào cơ địa bệnh nhân, lâm sàng và các yếu tố dịch tễ học trước khi phân lập được vi khuẩn.
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể:
Yếu tố tuổi và vi khuẩn phổ biến
0 - 4 tuần: Streptococcus agolactiae, E.coli, Listeria monocytogenes, Klebsiella pneumoniae, Enterococcus spp, Salmonella spp.
4 - 12 tuần: S. agalactiae, E.coli, L.monocytogenes, H. influenzae, S.pneumoniae, N. Meningitis.
3 tháng đến 18 tuổi: H.influenzae, N.meningitis, s.pneumonlae.
18 -5 0 tuổi: S.pneumoniae, N.meningitis, Streptococcus suis
> 50 tuổi: S.pneumoniae, N.meningitis, L.monocytogenes,TK gram (-) hiếu khí.
Các yếu tố khác và vi khuẩn phổ biến
Tổn thương miễn dịch: S.pneumoniae, N.menlngltls, L.monocytogenes, trực khuẩn gram âm hiẽu khí (bao góm cả Pseudomonas aeruginosa).
Vỡ nền sọ: S.pneumoniae, H.influenzae,liên cáu tan máu nhóm A, B.
Chẩn thương sọ não, sau phẫu thuật thần kinh: Staphylococcus aureus (S.aureus), Staphylococcus epidermidis (S.epidermidis), trực khuẩn gram âm hiếu khí (bao gồm cả p. aeruginosa).
Thông dịch não tủy: S.epidermidis, S.aureus, trực khuẩn gram âm hiếu khí (cả p. aeruginosa).
Hạ bạch cầu: Trực khuẩn Gram âm hiếu khí (bao gổm cả p.aeruglnosa), S.aureus.
Chẩn đoán xác định
Dựa vào các triệu chứng lâm sàng và xét nghiệm, đặc biệt xét nghiệm dịch não tủy.
Lâm sàng
Bệnh diễn biến cấp tính với các triệu chứng sau:
Sốt: thường sốt cao 38°c - 39°c, đôi khi sốt rất cao kèm theo rét run, co giật.
Hội chứng m àng não với 3 triệu chứng thường gặp: đau đầu, buồn nôn và nôn, rối loạn tiêu hoá (táo bón, đôi khi tiêu chảy).
Triệu chứng thự c thể: cổ cứng, Kernig (+).
Toàn thân: có thể có một số biểu hiện khác liên quan đến tác nhân gây bệnh: ban xuất huyết do não mô cầu, viêm phổi do phế cầu, viêm nội tâm mạc do tụ cầu vàng.
Trong trường hợp nặng có thể vật vã, lơ mơ và hôn mê.
Xét nghiệm
Dịch não tủy:
là xét nghiệm vừa để chẩn đoán xác định, vừa chẩn đoán nguyên nhân.
Dịch não tủy thường có màu ám khỏi (sớm) hoặc lờ đục như nước dừa hay nước vo gạo.
Xét nghiệm: tăng tế bào từ 100 đến hàng nghìn tế bào/m m 3 với đa số bạch cầu đa nhân (> 80%) và các tế bào bạch cầu thoái hoá (tế bào mủ). Protein thường tăng trên 1g/ml, đường (glucose) thường giảm hoặc chỉ còn vết.
Soi và cấy dịch não tủy có thể phân lập được tác nhân gây bệnh và làm kháng sinh đồ.
Các xét nghiệm khác:
Công thức máu: bạch cầu tăng cao, tỉ lệ bạch cầu đa nhân trung tính thường tăng trên 80%.
Cấy máu, cấy dịch ở các ồ nhiễm trùng như mù tai, nhọt ngoài da, phết tử ban.
Chụp phổi, chụp cắt lớp vi tính (CT scan) và cộng hưởng từ (MRI) sọ não cũng rất cần thiết khi co chỉ định góp phần xác định bệnh lí liên quan tới viêm màng não mủ.
Chẩn đoán nguyên nhân
Có rất nhiều loại vi khuẩn có thể gây viêm màng não mủ, trong đó s.pneumoniae, N.meningitis và H. Influenzae chiếm 80% các trường hợp mắc bệnh.
Phế cầu (S.pneumoniae)
Thường có các ổ nhiễm khuẩn phế cầu kế cận sọ não như viêm tai giữa, viêm tai xương chũm, viêm phổi... hay ở những cơ địa đặc biệt như: nghiện rượu, suy dinh dưỡng, đái tháo đường, bệnh ác tính, bệnh suy giảm miễn dịch, có tổn thương nền sọ và rò rỉ dịch não tùy.
Soi dịch não tùy: cầu khuẩn Gram (+), xếp đôi, có vỏ bọc xung quanh.
Phân lập được vi khuẩn từ máu và dịch não tủy người bệnh.
Não mô cầu (N.meningitis)
Bệnh lây qua đường hô hấp và gây dịch. Trè em và người trẻ là nhóm m ắc bệnh cao nhất.
Viêm màng não do N.meningitis thường đi kèm với nhiễm khuẩn huyết.
Ban xuất huyết hoại tử trên da và có thể có tình trạng sốc.
Soi dịch não tủy: song cầu gram (-).
Phân lập được vi khuẩn từ máu và dịch não tủy người bệnh.
H. Influenzae
Có thể đi kèm với các biểu hiện khác của nhiễm trùng toàn thân như viêm phổi, viêm mủ hầu họng, viêm cơ, nhiễm trùng huyết, viêm tủy xương.
Soi dịch não tủy: cầu trực khuẩn Gram (-).
Phân lập vi khuẩn từ dịch não tùy.
Tụ cầu vàng (S.aureus) và p. aeruginosa
Gây viêm màng não ở những người bệnh sau phẫu thuật thần kinh, chấn thương sọ não, dẫn lưu dịch não tủy, viêm nội tâm mạc.
Streptococcus suis
Thường tiếp xúc lợn ốm, lợn chết hoặc ăn tiết canh, thịt lợn ốm, lợn chết chưa nấu chín.
Biểu hiện lâm sàng: viêm màng não mủ, nhiễm trùng huyết... có thể có xuất huyết dưới da, ban xuất huyết hoại từ lan rộng ở mặt, ngực, tay chân, hoại tử đầu chi.
Nhuộm gram soi trự c tiếp: cầu khuẩn gram dương xếp đôi hoặc xếp chuỗi.
Nuôi cấy, phân lập và làm kháng sinh đồ dịch cơ thể (máu, dịch não tủy...).
Kĩ thuật PCR tìm các yếu tố độc lực đặc hiệu (cps2A, mrp, gapdh, sly, ef...) dương tính.
Chẩn đoán phân biệt
C ác bệnh nhiễm trùng nặng: thương hàn, nhiễm trùng huyết...
Bệnh cảnh lâm sảng của thương hàn hay nhiễm trùng huyết. Tuy nhiên, khó phân biệt khi nhiễm trùng huyết có kèm theo viêm màng não mủ hay ngược lại.
Chẩn đoán dựa vào phân lập được vi khuẩn từ máu.
Viêm màng não do vi khuẩn không gây mủ: lao, giang mai, Leptospira...
Bảng: Kết quả dịch não tủy trong một số xét nghiệm viêm màng não
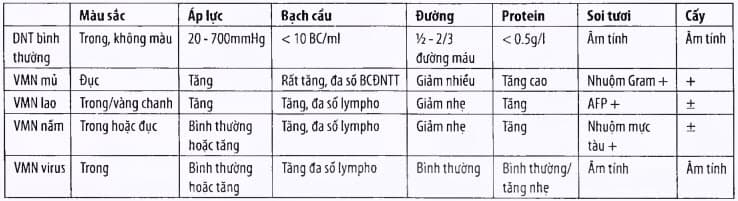
Viêm màng não do virus.
Viêm màng não do kí sinh trùng: dịch não tùy trong, tăng bạch cầu ưa aicid.
Áp xe não, viêm tắc tĩnh mạch não...
Bệnh cảnh áp xe não, tắc mạch não: dấu hiệu thần kinh khu trú...
Chụp CT scan, MRI sọ não phát hiện ổ áp xe, tắc mạch não.
Viêm màng não là một cấp cứu nội khoa, cần được điều trị sớm và tích cực. Kháng sinh có vai trò quan trọng trong điều trị viêm màng não mủ. Nếu điều trị muộn dễ để lại các biến chứng và di chứng nặng nề, nhất là đối với trẻ em.
Nguyên tắc lựa chọn kháng sinh
Càng sớm càng tốt. Sử dụng kháng sinh ngay khi có chẩn đoán.
Hợp lí: dự đoán vi khuẩn để lựa chọn kháng sinh có hiệu quả.
Kháng sinh phải qua được hàng rào máu não.
Kháng sinh diệt khuẩn đạt được nồng độ diệt khuẩn bởi vậy luôn phải dùng đường tĩnh mạch.
Vấn đề lựa chọn kháng sinh ban đầu (khi chưa có kết quả phân lập vi khuẩn) thường phải dựa vào kinh nghiệm, dựa vào lứa tuổi, yếu tố thuận lợi... để dự đoán vi khuẩn và sử dụng kháng sinh phổ rộng.
Khi phân lập được vi khuẩn và có kết quả kháng sinh đồ, chúng ta phải tham khảo kĩ lưỡng trước khi lựa chọn kháng sinh đặc hiệu.
Thời gian điều trị kháng sinh
Thời gian điều trị kháng sinh tùy theo đáp ứng lâm sàng và biến đổi dịch não tùy. Thời gian điều trị trung bình 10-14 ngày. Ngừng kháng sinh khi protein dịch não tùy < 0,5g/l.
Tiêu chuẩn khỏi bệnh: khỏi hoàn toàn khi protein dịch não tủy < 0,4g/l và tế bào dịch não tủy chỉ còn 10 - 20 tế bào/ml.
Điều trị kháng sinh cụ thể
Bảng: Điều trị kháng sinh theo kinh nghiệm dựa vào yếu tố tuổi và một số yếu tố khác
0 - 4 tuần: Ampicillin két hơp với cefotaxim hoặc ampỉcillin kết hợp với aminoglycosid.
4 -12 tuần: Ampicillin kết hợp với cephalosporin thế hệ 3 (C3).
3 tháng đến 18 tuổi: C3 hoặc ampicillin phối hợp với chloramphenicol.
1 8 - 50 tuổi: C3 thêm ampicillln nếu nghi ngờ viêm màng não do L.monocytogens
> 50 tuổi: Ampicillin phối hợp với C3.
Tổn thương miễn dịch: Vancomycin phối hợp với ampicillin, ceftazidim.
Vỡ nén sọ: C3.
Chấn thương sọ não, sau phẫu: Vancomycin phõi hợp với cefepim, vancomycin phối hợp với ceftazidim hoặc vancomycin phối hợp với thuật thán kinh meropenem.
Thông dịch não tủy: Vancomycin phói hợp với cefepim, vancomycin phối hợp với ceftazidim hoặc vancomycin phối hợp với meropenem.
Hạ bạch cầu: Vancomycin phối hợp với ceftazidim hoặc cefepim.
(Cephalosporin thế hệ 3 (C3): Cefotaxim hoặc cettriaxon)
Bảng. Điều trị kháng sinh đặc hiệu
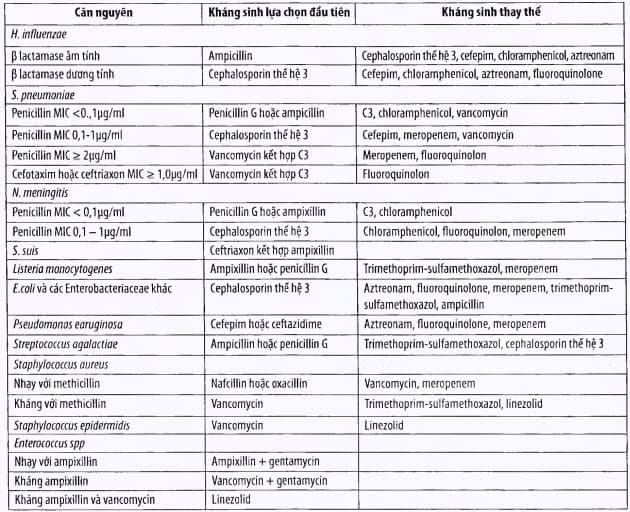
(Cephalosporin thế hệ 3: Cefotaxim hoặc cefthaxon; fluoroquinolon: gatifloxacin, moxifloxacin)
Bảng. Liều kháng sinh khi chức năng han thận bình thường
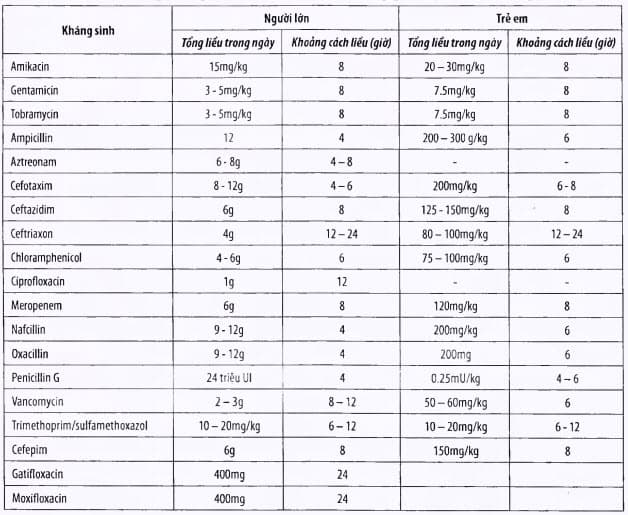
Điều trị hỗ trợ
Bồi phụ nước điện giải và thăng bằng kiềm toan tùy theo tình trạng người bệnh.
Chống co giật bằng diazepam : 0,3m g/kg/lần có thể tiêm nhắc lại nếu cần.
Corticoid: những trường hợp nặng có thể dùng dexam ethason làm giảm nhanh các triệu chứng cơ năng và thực thể.
Liều sừ dụng: 0,4m g/kg/24 giờ chia 4 lần và chỉ dùng trong 4 - 5 ngày.
Đặt ống thông dạ dày để đảm bảo dinh dưỡng nếu bệnh nhân hôn mê.
Theo dõi các biến chứng do viêm màng não gây ra: dày dính màng não, áp xe não, tràn mủ màng cứng, giãn não thất... để sớm giải quyết.
Theo dõi và xử trí suy hô hấp, nhiễm trùng huyết và sốc nhiễm khuẩn: thở oxy, thông khí nhân tạo...
Vệ sinh chống loét.
Tiêu chuẩn khỏi bệnh
Ngừng kháng sinh khi protein dịch não tủy < 0,5g/l.
Khỏi hoàn toàn: protein dịch não tủy < 0,4g/l và tế bào chỉ còn 10 - 20 tế bào/ml.
Bài viết cùng chuyên mục
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Ngộ độc mật cá trắm: chẩn đoán và điều trị hồi sức tích cực
Các dấu hiệu suy thận cấp xuất hiện rất sớm, ngay sau khi có rối loạn tiêu hoá, bệnh nhân bắt đầu đái ít rồi chuyển sang vô niệu sau 1 đến 2 ngày, có khi vô niệu sau 6 đến 8 giờ
Viêm tuyến giáp không đau sau sinh: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp sau sinh xảy ra ở khoảng 5 đến 7 phần trăm phụ nữ sau sinh đẻ, có thể liên quan đến hiện tượng tự miễn.
Viêm màng não do nấm Cryptococcus neoformans: chẩn đoán và điều trị nội khoa
Cần nghĩ đến viêm màng não do nấm Cryptococcus, ở bệnh nhân có viêm kéo dài, chỉ định các xét nghiệm phù hợp, để khẳng định chẩn đoán.
Ngộ độc nấm độc: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc nấm thường xảy ra vào mùa xuân, hè, ngộ độc sớm dễ phát hiện, chỉ điều trị triệu chứng và hỗ trợ đầy đủ bệnh nhân thường sống
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Viêm mạch dị ứng: chẩn đoán miễn dịch và điều trị
Viêm mạch dị ứng, là viêm mạch hệ thống không rõ căn nguyên, có tổn thương các mạch nhỏ, do lắng đọng phức hợp miễn dịch IgA.
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Biến chứng bệnh mạch máu ngoại vi đái tháo đường: chẩn đoán và điều trị nội khoa
Để ngăn ngừa các biến chứng vi mô và vĩ mô, như bệnh mạch máu ngoại biên, điều trị tích cực, nhắm mục tiêu, nên được bắt đầu ngay sau khi chẩn đoán
Ngộ độc barbituric: chẩn đoán và điều trị hồi sức tích cực
Barbituric ức chế hệ thần kinh trung ương, tác động iên receptor barbiturat ở não, làm tăng GABA, gây tụt huyết áp do ức chế trực tiếp cơ tim, giảm trương lực hệ giao cảm
Biến chứng mắt do đái tháo đường: chẩn đoán và điều trị nội khoa
Đa số bệnh nhân có biến chứng võng mạc, không có triệu chứng, phát hiện sớm, và điều trị kịp thời sẽ giúp phòng ngừa và trì hoãn sự tiến triển của biến chứng này
Rắn lục cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc rắn lục là một phức hợp bao gồm các enzym tiêu protein, acid amin, lipid, các enzym là yếu tố chính thúc đẩy quá trình độc với tế bào, máu và thần kinh
Tăng calci máu: chẩn đoán và điều trị hồi sức tích cực
Trong số tất cả các nguyên nhân gây tăng canxi máu, cường cận giáp nguyên phát, và ác tính là phổ biến nhất, chiếm hơn 90 phần trăm các trường hợp.
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Basedow: chẩn đoán và điều trị nội khoa
Basedow là nguyên nhân gây cường giáp hay gặp nhất, là một bệnh tự miễn, có tính chất gia đình, bệnh thường gặp ở phụ nữ, tuồi 20 đến 50.
Hội chứng suy hô hấp cấp tiến triển: chẩn đoán và điều trị hồi sức tích cực
Hội chứng suy hô hấp cấp tiến triển, trong đó màng phế nang mao mạch bị tổn thương cấp tính, dẫn đến tình trạng suy hô hấp nặng, không đáp ứng với thở oxy liều cao
Nhiễm khuẩn huyết: chẩn đoán và điều trị nội khoa
Tất cả các vi khuẩn có độc tính mạnh, hay yếu đều có thể gây nhiễm trùng huyết, trên cơ địa suy giảm sức đề kháng, hay suy giảm miễn dịch.
Viêm màng hoạt dịch khớp gối mạn: chẩn đoán và điều trị nội khoa
Viêm màng hoạt dịch khớp gối mạn tính không đặc hiệu là bệnh khá thường gặp trên lâm sàng, biểu hiện bời tình trạng sưng đau khớp gối kéo dài, tái phát nhiều lần song không tìm thấy nguyên nhân.
Ngộ độc cấp hóa chất trừ sâu phospho hữu cơ: điều trị hồi sức tích cực
Thuốc trừ sâu phospho hữu cơ, là một trong hai loại thuốc trừ sâu thuộc nhóm ức chế cholinesterase, đang được sử dụng rộng rãi trong nông nghiệp
Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp, là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan, gây viêm nhiễm và hoại tử tế bào gan.
Viêm phổi nặng do virus cúm A: chẩn đoán và điều trị hồi sức tích cực
Viêm phổi do virus có nhiều khả năng xảy ra ở trẻ nhỏ và người lớn tuổi, do cơ thể chống lại virus kém hơn, so với những người có hệ thống miễn dịch khỏe mạnh
Rắn cạp nia cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc độc của rắn cạp nia bao gồm các protein, enzym tác động cả ở tiền và hậu xynap gây liệt cơ, peptid lợi niệu natri có tác dụng ức chế hấp thu natri tại ống thận
Bệnh sốt mò: chẩn đoán và điều trị nội khoa
Sốt mò là một bệnh truyền nhiễm, lây truyền qua vết đốt của ấu trùng mò, khởi phát cấp tính, biểu hiện đa dạng, sốt, vết loét ngoài da, phát ban, sưng hạch, tổn thương nhiều cơ quan và phủ tạng.
