- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Suy thượng thận: chẩn đoán và điều trị nội khoa
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Các tuyến thượng thận nằm trên đỉnh của mỗi quả thận và thường sản xuất ba loại hormone: glucocorticoids, mineralocorticoids và androgen. Suy thượng thận xảy ra khi tuyến thượng thận sản xuất không đủ một hoặc nhiều loại hormone này.
Phát hiện sớm suy thượng thận có thể khó khăn, mặc dù điều trị thường thành công một khi nó được bắt đầu. Điều trị được điều chỉnh theo nguyên nhân cơ bản và, trong hầu hết các trường hợp, điều trị suốt đời là cần thiết. Với phương pháp điều trị thích hợp và một vài biện pháp phòng ngừa bổ sung, những người bị suy tuyến thượng thận có thể có cuộc sống năng động và có tuổi thọ bình thường.
Suy thượng thận là rối loạn chức năng vỏ tuyến thượng thận, làm giảm sản xuất corticoid chuyển hóa đường (glucocorticoid), corticoid chuyền hóa muối nước và androgen.
Nguyên nhân của suy thượng thận được chia làm 2 loại:
Nguyên nhân tại tuyến (nguyên phát): viêm thượng thận tự miễn, nhiễm khuẩn, nhồi máu hoặc xuất huyết tuyến thượng thận, phá hủy thượng thận hai bên, thâm nhiễm, ung thư xâm lấn tuyến thượng thận, loạn dưỡng chất trắng vỏ thượng thận, suy thượng thận có tính chất gia đình, hội chứng đề kháng corticoid, các thuốc làm giảm tổng hợp cortisol như ketoconazol, aminoglutethimid...
Nguyên nhân suy thượng thận tại tuyến yên hay vùng dưới đồi (thứ phát hoặc tam phát): do uống glucocorticoid liều cao, kéo dài để điều trị một số mạn tính như bệnh khớp, hen phế quản, dị ứng... là nguyên nhân hay gặp nhất; ngoài ra suy thượng thận do tổn thương vùng dưới đồi hoặc tuyến yên như: hoại tử tuyến yên sau đẻ mất máu, khối u, viêm, nhiễm khuẩn, tự miễn, thâm nhiễm hạt, chấn thương, teo, phẫu thuật, xạ trị,...
Chẩn đoán xác định
Suy thượng thận mạn
Lâm sàng có các triệu chứng biểu hiện của thiếu glucocorticoid, corticoid chuyển hỏa muối nước và androgen của suy thượng thận nguyên phát mạn tính:
Mệt: thể chất, tinh íhần và sinh dục.
Gầy từ từ, do mất nước, mất muối, kém ăn.
Rối loạn tiêu hóa: đau bụng, nôn, buồn nôn, tiêu chảy.
Sạm da (chỉ có trong suy TT nguyên phát): gặp vùng hở, vùng tiếp xúc với ánh nắng, sẹo, mặt, cổ, nếp gấp bàn tay, núm vú. Sạm niêm mạc: má, lợi, lưỡi, sàn miệng...
Huyết áp thấp, hạ huyết áp tư thế.
Hạ đường huyết, chuột rút, thèm ăn muối...
Xét nghiệm: chứng tỏ tiết không đủ cortisol.
Cortisol máu nền 8 giờ thấp: nếu < 83nmol/l (3mcg/dl) gợi ý suy thượng thận.
Nghiệm pháp kích thích ACTH (test Synacthene nhanh): tiêm bắp hoặc tiêm tĩnh mạch 1 ống Synacthene 250 microgam, định lượng cortisol máu sau 30, 60 phút. Nếu cortisol > 550nmol/l (20mcg/dl): loại trừ suy thượng thận nguyên phát và hầu hết là suy thượng thận thử phát.
Suy thượng thận cấp
Triệu chứng suy thượng thận cấp: xuất hiện trên nền suy thượng thận mạn tính có tăng nhu cầu corticoid như: nhiễm khuẩn nặng, stress cấp tính hay xuất huyết thượng thận hai bên, dừng glucocorticoid đột ngột, các bệnh nhân co bệnh lí tuyến yên, tiền sử mổ u tuyến yên... nên nghĩ đến suy thượng thận cấp.
Sốt, trụy mạch không lí giải được do các bệnh lí khác.
Triệu chứng thần kinh hay tâm thần do hạ đường huyết, hạ natri máu, mất nước như: suy nhược, kích động, lú lẫn, tăng nhiệt, đau cơ, chuột rút,...
Bệnh cảnh viêm dạ dày - ruột cấp như buồn nôn, nôn hay đau bụng cấp.
Xét nghiệm:
Cần định lượng cortisol máu nền và ACTH. Khi nghi ngờ suy thượng thận cấp cần điều trị tiêm tĩnh mạch dexamethason để tránh phản ứng chéo với xét nghiệm cortisol.
Cortisol máu nền > 700nmol/l (25mcg/dl) thường không nghĩ đến suy thượng thận. Khi tình trạng bệnh qua giai đoạn cấp tính cần làm thêm test Synacthene nhanh như trên để khẳng định chẩn đoán.
Các rối loạn khác như: rối loạn/điện giải nặng, có cô đặc máu, protid máu tăng, hematocrit tăng, suy thận chức năng, toan chuyền hóa.
Chẩn đoán phân biệt suy thượng thận nguyên phát với thứ phát
Bảng. Phân biệt suy thượng thận nguyên phát và suy thượng thận thứ phát
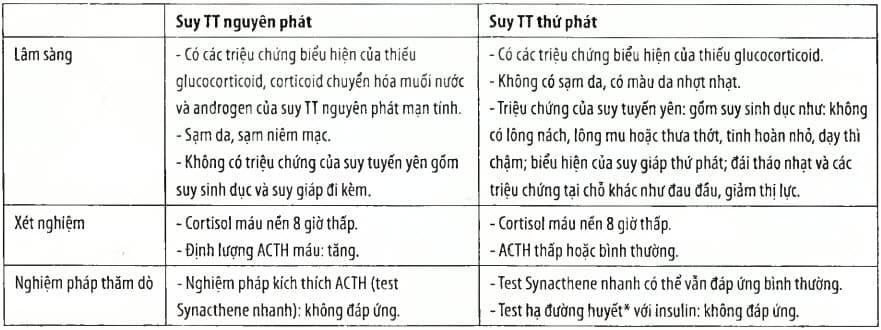
* Test hạ đường huyết với insulin là tiêu chuẩn vàng để phân biệt suy thượng thận nguyên phát và thứ phát: nguyên li dùng Insulin gây hạ đường huyết sẽ kích thích vùng duới đồi yên tiết ra CRH và ACTH từ đó làm tăng tiết cortisol máu. Tuy nhiên test này nguy hiểm đặc biệt chổng chỉ định ở người già, tiền sử bệnh tim mạch, bệnh tâm thần và phải được theo dõi cản thận nén chỉ nên áp dụng tại tuyến chuyên khoa.
Chẩn đoán nguyên nhân
Suy thượng thận nguyên phát
Hay gặp nguyên nhân do bệnh tự miễn, lao, tiền sử hoặc đang điều trị HC Cushing hay thuốc chống nấm như Nizoral. Triệu chứng lâm sàng có sạm da, biểu hiện của thiếu glucocorticoid, corticoid chuyển hóa muối nước và androgen. CT scan ổ bụng có thể thấy chảy máu thượng thận, calci hóa trong lao thượng thận hay di căn ung thư...
Suy thượng thận thứ phát
Hay gặp ở các bệnh nhân dùng corticoid kéo dài hoặc liều cao giảm liều hoặc ngừng thuốc đột ngột, bệnh nhân có tiền sử mất máu sau đẻ trong hội chứng Sheehan, adenoma tuyến yên, u sọ hầu, tổn thương phá hủy do chấn thương, teo, sau phẫu thuật, xạ trị, chảy máu vùng dưới đồi tuyến yên... lâm sàng biểu hiện của suy thượng thận nhưng không có sạm da, CT hoặc cộng hường từ sọ não có thể thấy tổn thương vùng dưới đồi hoặc tuyến yên.
Xét nghiệm đặc hiệu
Cortisol máu nền, nghiệm pháp kích thích ACTH.
Xét nghiệm khác
Công thức máu: thiếu máu nhược sẳc, giảm bạch cầu trung tính, tăng bạch cầu ái toan.
Đường huyết đói: có thể thấp.
Điện giải đồ: natri máu giảm, natri niệu tăng, kali máu tăng.
Tăng ure, creatinin do suy thận chức năng, toan máu nhẹ, tăng calci máu từ nhẹ đến trung bình.
Chẩn đoán hình ảnh
Chì tiến hành khi đã có các xét nghiệm nội tiết và đã có chẩn đoán.
Cộng hưởng từ sọ não, CT scan: tiến hành khi nghi ngờ u tuyến yên (nên chụp cộng hưởng từ sọ não hơn là CT scan).
Siêu âm ổ bụng và CT thượng thận: phát hiện ra u thượng thận, kích thước và tính chất khối u: calci hóa thường do lao, u do nấm, di căn ung thư, u lympho hay AIDS.
Xquang tim phổi thẳng: phát hiện có lao phổi kèm theo, u hay ung thư gây di căn.
Điểu trị tại tuyến tỉnh và trung ương
Khẩu phần ăn muối bình thường.
Glucocorticoid liều thay thế
Hydrocortison: là thuốc điều trị tốt nhất. Liều từ 10 - 30mg/ngày chia 2 lần (2/3 tồng liều sau ăn sáng và 1/3 sau ăn chiều).
Hoặc prednison: 5mg - 7,5mg một lần/ngày.
Các chế phẩm corticoid nên dùng sau ăn.
Corticoid chuyền hóa muồi nước
Fludrocortison 50 - 300mcg một lần/ngày
Điều trị suy TT thứ phát hoặc tam phát: tương tự như suy TT nguyên phát ít khi cần bù corticoid chuyển hóa muối nước.
Khi ốm hoặc phẫu thuật
Điều chỉnh điện giải, huyết áp, bù đù dịch.
Tiêm hydrocortison natri succinat tĩnh mạch 50 - 100mg mỗi 6 -8 giờ. Giảm liều dần trong 1 -3 ngày và chuyển dần thành liều uống. Duy trì hoặc tăng liều hydrocortison đến 200 - 400mg/ngày nếu có sốt, hạ huyết áp hay biến chứng khác xảy ra. Nếu không có hydrocortison natri succinat, có thể dùng thay thế bằng methylprednisolon 40mg tiêm TM.
Phòng ngừa suy thượng thận mất bù
Giáo dục bệnh nhân hiểu li do điều trị thay thế suốt đời, không được bỏ thuốc điều trị, chế độ ăn muối bình thường. Đặc biệt biết cách tăng liều thuốc 2 - 3 lần hoặc tiêm hydrocortison khi ốm bệnh.
Với các bệnh nhân phải dùng corticoid kéo dài hoặc liều cao để điều trị một số bệnh mạn tính cần tránh giảm hay ngừng liều đột ngột để tránh suy thượng thận cấp.
Điều trị suy thượng thận cấp
Bù nước vả điện giải đường tĩnh mạch để hồi phục thể tích dịch thiếu: 2 - 3 lít NaCI 9%0 hoặc glucose 5% pha thêm NaCI nếu đường huyết thấp.
Khi chẩn đoán chưa rõ dexamethason 4mg tĩnh mạch trước khi làm nghiệm pháp Synacthene, hydrocortison natri succinat: tiêm tĩnh mạch 50 - 100mg mỗi 6 - 8 giờ ngay khi chẩn đoán, giảm liều dần trong 1 - 3 ngày và chuyển thành liều uống duy trì nếu có thể.
Mineralocorticoid: thường ít dùng trong suy thượng thận cấp. Bù natri đủ có thể chỉ bằng truyền muối tĩnh mạch, cũng có thể dùng khi hết truyền muối.
Theo dõi đường máu và truyền glucose ưu trương nếu cần.
Điều trị nguyên nhân gây khởi phát suy thượng thận cấp.
Bài viết cùng chuyên mục
Biến chứng nhiễm khuẩn ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Các bệnh lý nhiễm trùng thường gặp ở bệnh nhân đái tháo đường, hơn so với người khoẻ mạnh do các tổn thương mạch máu, thần kinh làm giảm khả năng tự bảo vệ cơ thể
Rắn hổ mang cắn: chẩn đoán và điều trị hồi sức tích cực
Tất cả các bệnh nhân bị rắn hổ cắn, hoặc nghi ngờ rắn hổ cắn, phải được vào viện, tại khoa cấp cứu có máy thở, và có huyết thanh kháng nọc rắn đặc hiệu
Tắc động mạch phổi cấp: do bệnh lí huyết khối tắc mạch
Mục tiêu điều trị tắc động mạch phổi cấp, là giảm nhanh sự tắc nghẽn động mạch phổi, bằng cách làm tan huyết khối, phẫu thuật thuyên tắc hoặc phá vỡ cơ học bằng ống thông
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Bệnh thủy đậu: chẩn đoán và điều trị nội khoa
Virus thủy đậu tăng cường sự lây nhiễm, bằng cách ức chế hệ thống miễn dịch vật chủ, chẳng hạn như giảm biểu hiện phức hợp tương hợp mô học chính.
Thoái hoá cột sống: chẩn đoán và điều trị nội khoa
Do cột sống phải chịu đựng nhiều các tải trọng xảy ra liên tục, dẫn tới các biến đổi hình thái gồm các biến đổi thoái hoá ở các đĩa đệm, thân đốt sống và ở các mỏm gai sau và tình trạng hư hại phần sụn.
Ngừng tuần hoàn: cấp cứu nâng cao
Cấp cứu cơ bản ngay lập tức là rất quan trọng để điều trị ngừng tim đột ngột, duy trì lưu lượng máu đến các cơ quan quan trọng, cho đến khi có chăm sóc nâng cao
Viêm gan tự miễn: chẩn đoán và điều trị nội khoa
Viêm gan tự miễn, có thể xuất hiện ở mọi lứa tuổi, và ở tất cả các nhóm dân tộc, nhưng nó xảy ra chủ yếu ở phụ nữ.
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Bệnh sốt mò: chẩn đoán và điều trị nội khoa
Sốt mò là một bệnh truyền nhiễm, lây truyền qua vết đốt của ấu trùng mò, khởi phát cấp tính, biểu hiện đa dạng, sốt, vết loét ngoài da, phát ban, sưng hạch, tổn thương nhiều cơ quan và phủ tạng.
Loét bàn chân do đái tháo đường: chẩn đoán và điều trị nội khoa
Do sự kết hợp của nhiều yếu tố như biến chứng thần kinh, mạch máu làm giảm tưới máu, chậm liền vết thương, tăng áp lực quá mức vùng bàn chân, chấn thương, nhiễm trùng
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Tăng kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ khẩn cấp của điều trị tăng kali máu thay đổi, theo sự hiện diện hoặc vắng mặt của các triệu chứng, và dấu hiệu liên quan đến tăng kali máu.
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Viêm cột sống dính khớp: chẩn đoán và điều trị nội khoa
Một số yếu tố rất quan trọng trong cơ chế bệnh sinh của viêm cột sống dính khớp, bệnh có các biểu hiện lâm sàng đa dạng, liên quan đến một số cấu trúc khác nhau.
Bệnh thương hàn: chẩn đoán và điều trị nội khoa
Đặc điểm lâm sàng là sốt kéo dài và gây nhiều biến chứng, đặc biệt là xuất huyết tiêu hóa và thủng ruột. Hiện nay vi khuẩn Salmonella typhi đa kháng các kháng sinh, đặc biệt một số chùng vi khuẩn kháng quinolon đã xuất hiện.
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
Viêm phổi liên quan đến thở máy: chẩn đoán và điều trị tích cực
Viêm phổi liên quan đến thở máy, là bệnh lý nhiễm khuẩn bệnh viện nặng nhất, và thường gặp nhất trong tất cả các loại nhiễm trùng bệnh viện
Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp, là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan, gây viêm nhiễm và hoại tử tế bào gan.
Biến chứng thận do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thận, do đái tháo đường chiếm gần 50 phần trăm các trường hợp suy thận giai đoạn cuối, và là nguyên nhân hàng đầu gây tử vong
Ngộ độc cấp acetaminophen (paracetamol): chẩn đoán và điều trị hồi sức tích cực
Khi uống quá liều acetaminophen, chất chuyển hóa độc là NAPQI tăng lên, vượt quá khả năng trung hòa của glutathion gây độc với gan, thận
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Chảy máu đường tiêu hóa trên là một trường hợp khẩn cấp phổ biến, với một loạt các triệu chứng thực quản dạ dày tá tràng như nôn máu, phân đen, ít bị thiếu máu
