- Trang chủ
- Thông tin
- Chẩn đoán và điều trị theo y học hiện đại
- Insulin tiêm dưới da cho bệnh nhân nằm viện: phác đồ và mục tiêu điều trị
Insulin tiêm dưới da cho bệnh nhân nằm viện: phác đồ và mục tiêu điều trị
Có khoảng ba mươi phần trăm, bệnh nhân nhập viện bị tăng đường huyết, nhiều bệnh nhân trong số này có tiền sử đái tháo đường trước đó
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Các mục cần kiểm tra khi quản lý bệnh nhân nằm viện bị tăng đường huyết
Tiếp tục chế độ điều trị trước nhập viện nếu thấy phù hợp.
Sử dụng insulin là điều trị cần lựa chọn.
Không sử dụng sliding scale insulin đơn thuần.
Sử dụng chế độ insulin BASAL + BOLUS + CORRECTION.
Tránh hạ đường huyết.
Tăng đường huyết ở bệnh nhân nằm viện
1. Chẩn đoán khi có bất kỳ giá trị glucose máu > 140 mg/dL (8,0 mmol/L)
2. Chẩn đoán phân biệt:
Đái tháo đường đã được chẩn đoán trước đó.
Đái tháo đường chưa được chẩn đoán.
Tăng đường huyết do stress.
3. HbA1c giúp phân biệt 2 trường hợp này.
Tiêu chí chẩn đoán đái tháo đường
HbA1c ≥ 6,5% (được chuẩn hóa). OR
Đường huyết tương tĩnh mạch lúc đói ≥ 126 mg/dL (7 mmol/L). Nhịn đói ít nhất 8 giờ. OR
Đường huyết tương tĩnh mạch 2 giờ sau uống 75 g glucose ≥ 200 mg/dL (11,1 mmol/L). OR
Mẫu xét nghiệm đường huyết tương bất kỳ ≥ 200 mg/dL (11,1 mmol/L) + triệu chứng tăng đường huyết hoặc có biến chứng tăng đường huyết cấp.
Nếu không có triệu chứng của tăng đường huyết, Cần lặp lại các tiêu chí (1 or 2 or 3) kể trên một lần nữa để xác định chẩn đoán.
Tăng đường huyết rất thường gặp ở bệnh nhân nằm viện
Khoảng 1/3 bệnh nhân nhập viện bị tăng đường huyết.
Nhiều bệnh nhân trong số này có tiền sử đái tháo đường trước đó.
Theo Umpierrez và cộng sự khi nghiên cứu 2000 bệnh nhân nhập viện:
Có > 85% không nằm ở khoa ICU.
Có đến 38% bệnh nhân bị tăng đường huyết.
26% bệnh nhân đã biết đái tháo đường trước nhập viện.
12% bệnh nhân không biết ĐTĐ trước đó.
Các yếu tố làm tăng đường huyết ở bệnh nhân nằm viện
1. Tăng hormone đối kháng insulin:
Glucagon.
Cortisol.
Adrenaline.
Growth hormone.
2. Đề kháng insulin ở gan.
3. Giảm hoạt động thể lực dẫn đến giảm nhạy cảm insulin.
4. Dùng glucocorticoide.
5. Nuôi ăn qua sonde và tĩnh mạch.
Mục tiêu đường huyết bệnh nhân nằm viện
|
Bệnh nhân |
Mục tiêu đường huyết (mmol/L) |
Trị liệu lựa chọn |
|
Không nguy kịch |
Khi đói < 8,0
Ngẫu nhiên <10,0 |
- Chế độ Insulin trước nhập viện OR - Phác đồ Insulin basal-bolus-correction |
|
Nguy kịch |
Duy trì 8,0-10,0 |
Insulin Truyền tĩnh mạch |
Sinh lý tiết insulin
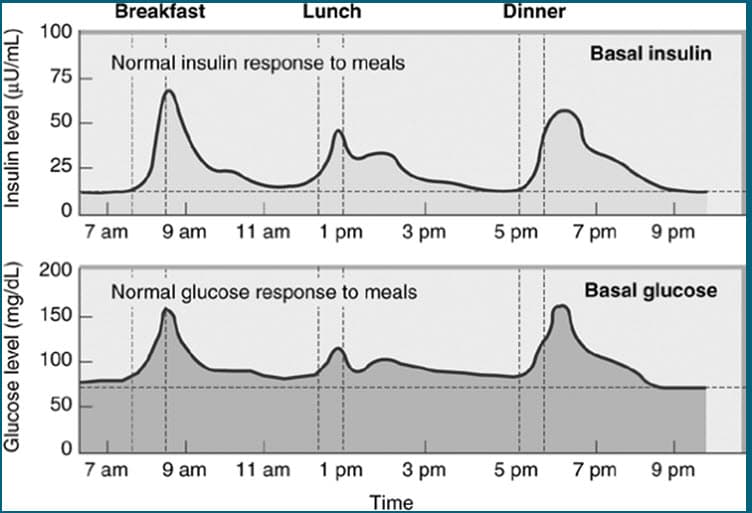
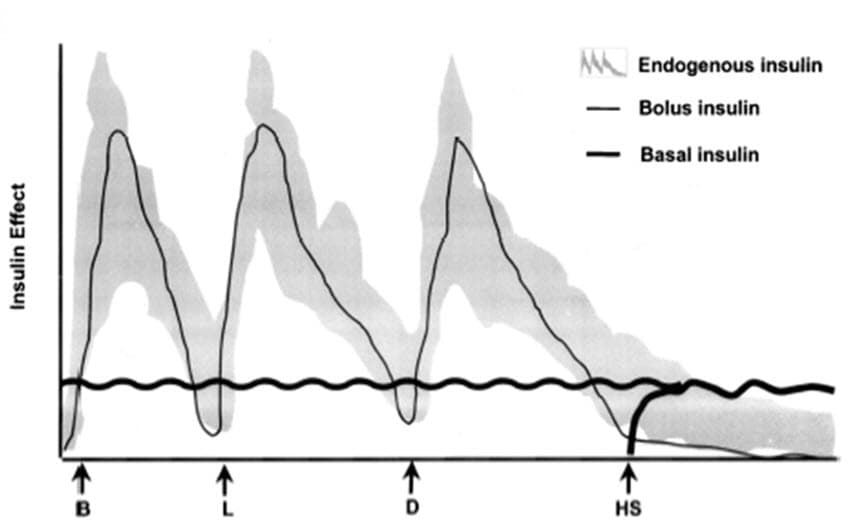
Phác đồ lý tưởng nhất là bắt chước insulin nội sinh
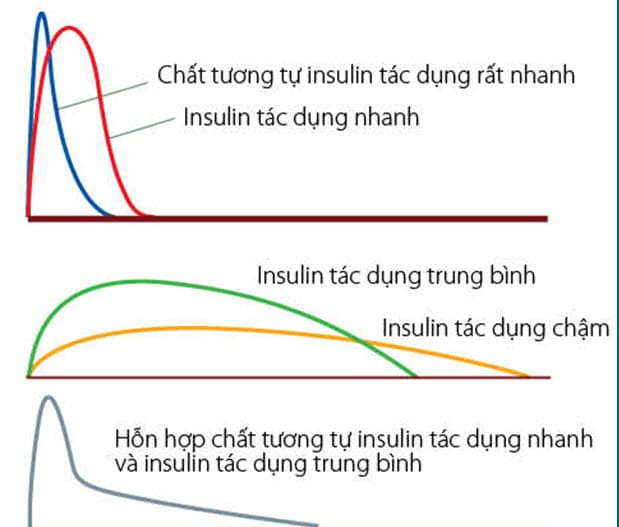
Phân loại insulin
|
Loại insulin |
Khởi phát tác dụng |
Thời gian tác dụng |
|
Aspart, lispro, glulisine |
15 phút |
4 giờ |
|
Regular insulin |
30 phút |
6 giờ |
|
NPH |
2 giờ |
12 giờ |
|
Glargine |
2 giờ |
24 giờ |
Xem lại chế độ điều trị trước nhập viện
Nếu bệnh nhân đang dùng insulin trước nhập viện và đường huyết đạt mục tiêu thì tiếp tục chế độ điều trị insulin như thế. Chẵng hạn:
Tiêm 1 mũi Insulin BASAL tối trước khi đi ngủ + THUỐC VIÊN uống trong ngày.
Tiêm 2 mũi với Insulin PREMIX (trộn sẵn) ngay trước ăn sáng và tối
Nếu bệnh nhân có đường huyết không đạt mục tiêu, hoặc đang dùng thuốc viên trước nhập viện thì chuyển qua chế độ:
Insulin BASAL + BOLUS + CORRECTION
Nhu cầu insulin hàng ngày
1. Tổng liều Insulin hàng ngày (TDI) = 0,55 x Cân nặng (kg):
40-50% của TDI = Insulin nền/cơ bản (basal/background). Liều insulin thường hằng định ngày qua ngày.
50-60% của TDI = Insulin bolus (Insulin CHO + Insulin Correction/Supplement).
2. Nhu cầu TDI có thể cao hơn hoặc thấp hơn tùy thuộc vào cơ thể bệnh nhân bị đề kháng hay nhạy với insulin.
Insulin Bolus = Insulin CHO (bolus) + Correction
Insulin CHO – Lượng insulin cần để chuyển hoá Carbs mỗi bữa ăn.
Liều Insulin CHO dựa trên tỷ lệ insulin/carbohydrate . Cho biết 1 UI insulin chuyển hoá được bao nhiên gam Carbs.
Thông thường, 1 UI rapid-acting insulin/12-15 g Carbs (4-30g hoặc hơn) tùy thuộc độ nhạy cảm insulin của từng cá nhân.
Độ nhạy cảm insulin thay đổi theo thời gian trong ngày, giữa người này với người khác, và bị ảnh hưởng bởi hoạt động thể lực và stress.
Insulin correction/supplement – Là insulin cần thiết để điều chỉnh lượng đường huyết cao.
Cho biết 1 UI rapid-acting insulin sẽ làm giảm glucose máu được bao nhiêu mg/dL
Thông thường, 1 UI sẽ làm glucose máu giảm 50 mg/dL (15-100 mg/dl hoặc hơn) phụ thuộc vào mức độ nhạy cảm insulin.
Ví dụ: Insulin CHO mỗi bữa ăn (bolus)
Liều insulin CHO = Tổng số gam Carbs mỗi bữa ăn ÷ số gam Carbs được chuyển hóa bởi 1 UI insulin (tức tỷ lệ insulin/CHO).
Bệnh nhân ăn 60 gam Carbs cho bữa ăn tối.
Tỷ lệ insulin/CHO = 1:10.
Liều insulin CHO = 60 /10 = 6 UI.
Bệnh nhân sẽ cần 6 UI rapid acting insulin để chuyển hoá lượng 60 g Carbs.
Ví dụ: Insulin correction để điều chỉnh đường huyết cao
Liều insulin correction = (đường huyết đo được – đường huyết mục tiêu) ÷ CF (correction factor).
1 UI insulin làm giảm đường huyết 50 mg/dl. Tức CF = 50.
Mục tiêu đường huyết trước bữa ăn là 120 mg/dl.
Đường huyết đo được thực tế trước ăn tối là 220 mg/dl.
Liều insulin correction = (220 -120)/50 = 2 UI rapid acting insulin
Vì thế, bệnh nhân cần thêm 2 UI rapid acting insulin để hiệu chỉnh đường huyết giảm xuống còn 120 mg/dl.
Tổng liều insulin mỗi bữa ăn
Tổng liều insulin mỗi bữa ăn = insulin CHO + insulin correction
= 6 + 2 = 8 UI rapid acting insulin.
Tóm lược chế độ insulin basal+bolus+correction
1. TDI = 0.55 x 73 Kg = 40 UI insulin/ngày
Nếu cơ thể nhạy với insulin thì nhu cầu liều insulin sẽ thấp hơn.
Nếu cơ thể đề kháng nhiều với insulin thì nhu cầu liều insulin sẽ cao hơn.
2. Insulin Basal = 20 UI.
3. Insulin CHO = 20 UI. Chia mỗi bữa ăn tương đương 7 UI. Hoặc tính dựa vào quy tắc 500 hoặc ước lượng tỷ lệ insulin/CHO= 1/10.
4. Insulin correction tính ước lượng dưa vào CF = 50 hoặc quy tắc 1800.
Quy tắc 500
Tỷ lệ insulin/CHO = 500 ÷ TDI = 1 UI insulin chuyển hóa bao nhiêu gam Carbs.
Bệnh nhân nặng 73 kg.
TDI = 0,55 x 73 = 40 UI rapid acting insulin.
Tỷ lệ insulin/CHO = 500 ÷ TDI (40 UI) = 1 UI insulin/ 12 g CHO (dao động từ 4-30 gam).
Tỷ lệ insulin/CHO có thể thay đổi trong ngày vì sự thay đổi độ nhạy insulin. Ví dụ: sáng1:8 g, trưa 1:15 g và tối 1:12 g.
Quy tắc 1800
CF = 1800 ÷TDI = 1 UI insulin sẽ giảm đường huyết bao nhiêu mg/dl.
Bệnh nhân nặng 73 kg.
TDI = 0,55 x 73 = 40 UI.
CF = 1800/40 = 45/1. Nghĩa là 1 UI insulin có thể làm giảm đường huyết 45 mg/dl (dao động từ 15-100 mg/dl).
Lưu ý
1. Tổng liều insulin ban đầu chỉ là ước lượng, thực tế có thể ít hoặc nhiều hơn. Không có liều tối đa.
2. Thử đường huyết đói sáng để chỉnh liều insulin basal.
3. Thử đường huyết trước ăn để chỉnh liều insulin correction.
4. Dựa vào lượng Carbs ăn vào để điều chỉnh liều insulin CHO.
Ví dụ: Tổng liều insulin/ngày = 36 UI.
Insulin Basal = 18 UI.
Insulin Bolus = 18 UI, Sáng = trưa = Tối = 6 UI.
Mỗi buổi ăn 60 gam Carbs. CF = 1800/36 = 50.
Phác đồ tiêm 2 mũi với insulin trộn trước (mixtard, Humulin 70/30)
1. Tính tổng liều insulin/ngày (TDI).
Tiêm dưới da trước ăn sáng = 2/3 TDI.
Tiêm dưới da trước ăn tối = 1/3 TDI.
2. Ví dụ: BN nặng 82 kg
TDD = 0,55 x 82 = 45 UI/ngày.
Sáng 2/3 = 30 UI Tiêm dưới da trước ăn 30 phút.
Chiều 1/3 = 15 UI Tiêm dưới da trước ăn 30 phút.
ĐTĐ tuýp 1
Liều insulin cần thiết ở bệnh nhân ĐTĐ tuýp 1 từ 0,5 – 1,0 UI/kg cân nặng/ngày.
Liều khởi đầu thường từ 0,4 – 0,5 UI/kg/ngày. Liều thông thường 0,7 UI/kg.
ĐTĐ tuýp 2
Liều insulin cần thiết ở bệnh nhân ĐTĐ tuýp 2 từ 0,6 đến >1,0 UI/kg/ngày.
Liều khởi đầu từ 0,2 UI/kg/ngày.
Thường 0,3-0,6 UI/kg/ngày.
Phòng ngừa hạ đường huyết
Đánh giá lại phác đồ insulin nếu lượng đường trong máu giảm xuống dưới 100 mg/dL (5.6 mmol / L).
Điều chỉnh lại chế độ dùng insulin khi mức đường huyết dưới 70 mg/dL (3.9 mmol/L).
Theo dõi:
Tình trạng lâm sàng.
Biến thiên đường huyết.
Mức độ nghiêm trọng của bệnh.
Tình trạng dinh dưỡng.
Thuốc ảnh hưởng lên đường trong máu (ví dụ, steroid, octreotide)
Xử trí hạ đường huyết
Bất kỳ giá trị đường huyết (ĐH) < 60 mg/dL:
DW 50% = (100 – ĐH) x 0,4 ml IV
Lặp lại xét nghiệm sau 15 phút và lặp lại điều trị nếu cần
Nếu bệnh nhân ăn được, ăn 15g Carbs.
Bài viết cùng chuyên mục
Phòng chống thương tích và bạo lực
Giết người và tai nạn xe cơ giới là một nguyên nhân chính gây tử vong liên quan đến thương tích ở người trưởng thành trẻ tuổi
Hôn mê và rối loạn ý thức: đánh giá bằng thang điểm Glasgow
Những khuyết tật nhỏ như suy giảm trí nhớ, mất định hướng và sự hoạt động chậm của não, có thể không rõ ràng và khó nhận biết, đặc biệt nếu đồng tồn tại các vấn đề ngôn ngữ, nhìn và nói.
Mê sảng mất trí và lú lẫn: phân tích bệnh cảnh lâm sàng
Ớ những bệnh nhân đang có bệnh lý ác tính, suy giảm miễn dịch hoặc ngã gần đây mà không có chấn thương đầu rõ ràng, đầu tiên cần tìm kiếm những nguyên nhân khác gây mê sảng nhưng cũng nên CT sọ não sớm để loại trừ.
Khám lâm sàng: hướng dẫn thực hành thăm khám
Cần nâng cao sự ấn tượng về chức năng tâm thần cao hơn trong quá trình hỏi bệnh. Nếu phát hiện những bất thường liên quan khi thăm khám lâm sàng thường quy, tiến hành đánh giá chi tiết các hệ thống có liên quan.
Khám lão khoa: tiếp cận bệnh nhân già yếu suy kiệt
Thách thức trong việc đánh giá lão khoa cấp tính thường phức tạp do các quan niệm sai lầm mà quá trình luôn có sự khó chịu và mệt mỏi trong đó.
Tâm trạng lo lắng: phân tích để chẩn đoán và điều trị
Nhiều yếu tố góp phần vào sự lo lắng, bao gồm di truyền, tiền sử gia đình, các yếu tố gây căng thẳng, các nguồn đối phó, các bệnh kèm theo.
Phòng chống loãng xương
Nguy cơ của loãng xương là gãy xương khoảng 5o phần trăm đối với phụ nữ và 30 phần trăm đối với nam giới, Loãng xương gãy xương có thể gây đau đáng kể và tàn tật
Khó thở mãn tính: đánh giá triệu chứng của các bệnh lý thực thể
Tìm kiếm bằng chứng khách quan của phục hồi hoặc biến đổi đường thở để khẳng định chấn đoán: Thực hiện bởi phế dung kế sau đó yêu cầu bệnh nhân ghi lại nhật ký lưu lượng thở đỉnh. Xem xét đánh giá chuyên khoa nếu như chẩn đoán không chắc chắn.
Mất ý thức thoáng qua: phân tích bệnh cảnh lâm sàng
Trước khi cho bệnh nhân xuất viện, thông báo về các quy định luật lái xe và khuyên họ tránh các hoạt động nơi mà mất ý thức thoáng qua có thể gây nguy hiểm như bơi, vận hành máy móc nặng, đi xe đạp.
Thở khò khè: phân tích triệu chứng
Nguyên nhân gây thở khò khè phổ biến nhất ở mọi lứa tuổi là bệnh hen, và cần cố gắng loại trừ các nguyên nhân gây thở khò khè khác, đặc biệt là ở trẻ sơ sinh.
Yếu chi: phân tích các đặc điểm lâm sàng
Nếu biểu hiện hiện tại của yếu chi chỉ giới hạn ở một bên của cơ thể thì đánh giá như yếu chi một bên. Mặt khác, tiếp tục theo các cách thức chẩn đoán hiện tại thậm chí nếu các triệu chứng không đối xứng rõ ràng.
Khối u vú: đặc điểm khi thăm khám lâm sàng
Đối với bất kỳ bệnh nhân sau mãn kinh có tổn thương dạng nốt khu trú cần chuyển bệnh nhân làm bộ 3 đánh giá ngay. Đối với bệnh nhân tiền mãn kinh, thăm khám lại sau kỳ kinh tiếp theo và chuyển làm 3 đánh giá nếu vẫn còn những tổn thương dạng nốt khu trú đó.
Dị cảm và loạn cảm: phân tích triệu chứng
Dị cảm và rối loạn cảm giác là do rối loạn chức năng của hệ thống thần kinh có thể xảy ra ở bất cứ đâu dọc theo con đường cảm giác giữa vỏ não và thụ thể cảm giác.
Giảm tiểu cầu: phân tích triệu chứng
Giảm tiểu cầu xảy ra thông qua một hoặc nhiều cơ chế sau: giảm sản xuất tiểu cầu bởi tủy xương, tăng phá hủy tiểu cầu, kẹt lách, hiệu ứng pha loãng và lỗi xét nghiệm.
Tiêu chuẩn Duke cải tiến để chẩn đoán viêm nội tâm mạc nhiễm khuẩn
Cấy máu dương tính với các sinh vật gây viêm nội tâm mạc nhiễm trùng điển hình, từ 2 mẫu cấy máu riêng biệt hoặc 2 mẫu cấy dương tính từ các mẫu lấy cách nhau > 12 giờ, hoặc 3 hoặc phần lớn 4 lần cấy máu riêng biệt.
Mệt mỏi: đánh giá bệnh cảnh lâm sàng
Một số bệnh nhân, khó để phân biệt giữa mệt mỏi và khó thở; nếu có một bệnh sử rõ ràng hoặc bằng chứng của giảm khả năng gắng sức. Cân nhắc tiếp cận tương tự đối với khó thở gắng sức mạn tính.
Mất thị lực: phân tích triệu chứng
Mất thị lực có thể đột ngột hoặc dần dần, một mắt hoặc hai mắt, một phần hoặc toàn bộ và có thể là một triệu chứng đơn độc hoặc một phần của hội chứng phức tạp.
Nhịp tim nhanh: phân tích triệu chứng
Triệu chứng nhịp tim nhanh gồm khó chịu ở ngực, khó thở, mệt mỏi, choáng váng, tiền ngất, ngất và đánh trống ngực, cần tìm kiếm trong tiền sử bệnh lý.
Vô kinh: phân tích triệu chứng
Vô kinh là một thuật ngữ lâm sàng dùng để mô tả tình trạng không có kinh nguyệt ở phụ nữ trong độ tuổi sinh sản. Nó có nhiều nguyên nhân tiềm ẩn.
Quang tuyến vú bất thường: phân tích triệu chứng
Sàng lọc rộng rãi bằng chụp nhũ ảnh và những tiến bộ trong điều trị đã dẫn đến giảm tỷ lệ tử vong do ung thư vú.
Vàng da: đánh giá bổ sung bệnh gan mạn tính
Đánh giá biến chứng ở tất cả những bệnh nhân xơ gan đã biết hoặc nghi ngờ. Lượng giá bệnh não gan và khám báng, phù, vàng da và suy dinh dưỡng. Đo albumin và PT để đánh giá chức năng tổng hợp của gan.
Đi tiểu ra máu: các nguyên nhân thường gặp
Tiểu máu đại thể gợi ý nghĩ nhiều đến bệnh lý đường tiểu và luôn đòi hỏi phải đánh giá thêm. Tiểu máu vi thể thường tình cờ phát hiện ở bệnh nhân không có triệu chứng và thách thức nằm ở việc phân biệt các nguyên nhân lành tính với các bệnh lý nghiêm trọng.
Tiểu đêm: phân tích triệu chứng
. Sinh lý bệnh cơ bản có thể phụ thuộc vào một số vấn đề hoàn toàn là cơ học và đối với những vấn đề khác có thể liên quan đến các cơ chế nội tiết tố thần kinh phức tạp.
Chóng mặt choáng váng: triệu chứng nghiêm trọng tiền ngất
Xem xét các cơn váng đầu có xuất hiện trong khi bệnh nhân đang đứng và có yếu tố khởi phát rõ ràng không, ví dụ như xúc cảm mạnh, tiêm tĩnh mạch, đứng lâu và/hoặc kèm theo các triệu chứng phó giao cảm như nôn, vã mồ hôi, rối loạn thị giác.
Phân tích và quyết định trong chẩn đoán bệnh lý
Thông thường, cây quyết định được sử dụng để đại diện cho các lựa chọn thay thế khác nhau, với các xác suất được chỉ định cho các lựa chọn thay thế và tiện ích gắn liền với các kết quả có thể xảy ra.
