- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Sốc là một tình trạng đe dọa tính mạng của suy tuần hoàn, khiến việc cung cấp oxy không đủ để đáp ứng nhu cầu trao đổi chất của tế bào và yêu cầu tiêu thụ oxy, tạo ra tình trạng thiếu oxy tế bào và mô. Tác động của sốc ban đầu có thể đảo ngược, nhưng nhanh chóng trở nên không thể đảo ngược, dẫn đến suy đa cơ quan (MOF) và tử vong. Khi một bệnh nhân bị sốc không phân biệt, điều quan trọng là bác sĩ lâm sàng ngay lập tức bắt đầu trị liệu trong khi nhanh chóng xác định nguyên nhân để có thể điều trị dứt điểm để sốc ngược và ngăn ngừa MOF và tử vong.
Sốc được định nghĩa là tình trạng thiếu oxy tế bào và mô do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ hoặc kết hợp các quá trình này. Điều này thường xảy ra khi có suy tuần hoàn biểu hiện dưới dạng hạ huyết áp (nghĩa là giảm tưới máu mô); tuy nhiên, điều quan trọng là phải nhận ra rằng một bệnh nhân bị sốc có thể biểu hiện tăng huyết áp, bình thường hoặc hạ huyết áp. Sốc ban đầu có thể đảo ngược, nhưng phải được nhận ra và điều trị ngay lập tức để ngăn ngừa tiến triển thành rối loạn chức năng cơ quan không hồi phục. "Sốc không phân biệt" đề cập đến tình huống sốc được nhận ra nhưng nguyên nhân không rõ ràng.
Sốc giảm thể tích là tình trạng sốc do giảm đột ngột thể tích tuần hoàn gây ra:
+ Giảm tưới máu tổ chức (thiếu oxy tế bào).
+ Rối loạn chuyển hóa tế bào.
Tình trạng thiếu oxy tế bào kéo dài dẫn đến tổn thương tế bào các tạng, nếu muộn gây sốc trơ dẫn đến tử vong.
Nguyên nhân thường do chảy máu nghiệm trọng, dễ nhận biết. Đôi khi sốc giảm thể tích do mất huyết tương hoặc do mất nước lớn, có nguồn gốc từ tiêu hóa, thận hoặc da.
Bệnh nặng thêm nếu có bệnh lí kết hợp: đái tháo đường, bệnh tim mạch, bệnh thận...
Cần phát hiện sớm, điều trị kịp thời.
Chẩn đoán xác định sốc giảm thể tích tuần hoàn
Mạch nhỏ khó bắt, huyết áp tụt (huyết áp tâm thu < 90mmHg)
Vật vã, lờ đờ, rối loạn ý thức.
Da niêm mạc lạnh, nhợt nhạt.
Thở nhanh, tím môi và đầu chi.
Đái ít, vô niệu.
Các triệu chứng mất máu nếu sốc mất máu.
Xét nghiệm: thường chậm.
+ Máu cô (hematocrit tăng, protid máu tăng) nếu sốc giảm thể tích đơn thuần.
+ Giảm hồng cầu, hematocrit nếu sốc mất máu.
+ Rối loạn nước điện giải.
+ Rối loạn thăng bằng toan kiềm: toan chuyển hóa trong trường hợp tiêu chảy hoặc sốc kéo dài, kiềm chuyền hoá trong trường hợp nôn nhiều.
Chẩn đoán phân biệt sốc giảm thể tích tuần hoàn
Sốc do tim: áp lực tĩnh mạch trung tâm thường tăng, cung lượng tim giảm.
+ Sốc nhiễm khuẩn: có sốt, có ổ nhiễm khuẩn, bạch cầu tăng...
+ Sốc phản vệ cũng có phần giảm thể tích tuần hoàn. Chẩn đoán khó nếu sốc muộn.
Chẩn đoán mức độ trong sốc mất máu
Bảng. Mức độ sóc mất máu
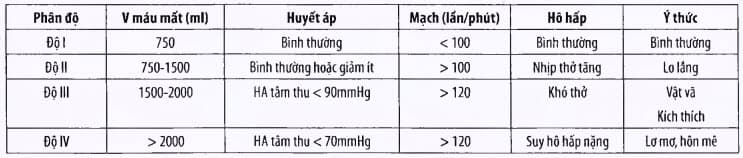
Chẩn đoán nguyên nhân
Sốc mất máu
Chấn thương (chảy máu ngoài, chảy máu trong): vỡ gan, lách, thận, vỡ xương chậu, chảy máu màng phổi, vết thương mạch máu...
Không do chấn thương: chảy máu đường tiêu hoá trên, chảy máu đường tiêu hoá dưới, có thai ngoài tử cung vỡ, vỡ động mạch chủ bụng, khối u gan vỡ...
Một số trường hợp đặc biệt, cần phải có các biện pháp chẩn đoán kết hợp như:
+ Chọc rửa ổ bụng: xác định lượng máu mất trong ổ phúc mạc.
+ Siêu âm bụng: để khám phá các ổ máu tụ sau phúc mạc.
+ Đặt ống thông dạ dày, ống thông hậu môn, theo dõi lượng phân đen, theo dõi chảy máu thực quản, dạ dày, tá tràng, trực tràng.
Sốc giảm thể tích đơn thuần, không kèm theo mất máu
Nguyên nhân tiêu hóa: nôn, tiêu chảy không được bù dịch, tắc ruột...
Nguyên nhân nội tiết: đái tháo nhạt, đa niệu thẩm thấu.
Nguyên nhân say nắng, say nóng, bỏng rộng, hội chứng Lyell -> sốc do mất một lượng huyết tương lớn.
Mất dịch vào khoang thứ ba: viêm tụy cấp, viêm phúc mạc, tắc ruột.
Điều trị sốc giảm thể tích tuần hoàn
Xử trí nhằm 2 mục đích: hồi sức và điều trị nguyên nhân
Bốn bước cơ bản trong xử trí bao gồm:
Đánh giá ngay các chức năng sống cơ bản.
Xác định nhanh chóng nguyên nhân.
Làm các xét nghiệm cơ bản, xác định ngay nhóm máu nếu sốc mất máu.
Truyền dịch thay thế ngay lập tức.
Hồi sức
Các động tác cấp cứu cơ bản
Đặt bệnh nhân ở tư thế nằm đầu thấp, tuy nhiên chú ý phòng nguy cơ sặc vào phổi.
Thở O2 mũi 2 - 6l/phút.
Đặt nội khí quản nếu có nguy cơ trào ngược vào phổi hoặc có suy hô hấp hoặc rối loạn ý thức.
Đặt 2 đường truyền tĩnh mạch chắc chắn và đủ lớn. Đặt catheter tĩnh mạch trung tâm, đo áp lực tĩnh mạch trung tâm (CVP) nếu có suy tim.
Giữ ấm cho bệnh nhân.
Đặt ống thông bàng quang theo dõi lượng nước tiểu.
Lấy máu làm xét nghiệm cơ bản, làm điện tim.
Hồi phục thể tích và chống sốc
Ưu tiên hàng đầu trong cấp cứu là bù lại lượng dịch mất và tái hồi lại tình trạng huyết động.
Truyền dịch: natri clorua 0,9% hoặc Ringer lactat, truyền nhanh để đạt được 500ml trong 15 phút.
Khi huyết áp tâm thu lên đến 70 - 80mmHg giảm tốc độ truyền, ở đa số bệnh nhân truyền 1-2 lít dịch muối đẳng trương sẽ điều chỉnh được thể tích dịch bị mất.
Truyền dung dịch keo khi đã truyền dung dịch muối đẳng trương tới tổng liều 50ml/kg mà bệnh nhân vẫn còn sốc.
Số lượng và tốc độ truyền phụ thuộc mức độ sốc, tình trạng tim mạch của bệnh nhân
Mục đích: bệnh nhân thoát sốc (da ấm, huyết áp tâm thu > 90, nước tiểu >50ml/giờ, hết kích thích).
Theo dõi sát mạch, huyết áp, nghe phổi, CVP, điện tâm đồ (nếu có) đặc biệt bệnh nhân có bệnh tim mạch.
Truyền máu: đối với sốc mất máu, truyền máu ngay. Trong trường hợp khẩn cấp hoặc nhóm máu hiếm truyền ngay máu nhóm o trong khi chờ máu cùng nhóm.
Điều trị nguyên nhân
Giải quyết ổ chảy máu: là cơ bản, như cầm máu vết thương, tiêm xơ cầm máu trong giãn tĩnh mạch thực quản, cắt dạ dày, đặt ống thông Blakemore truyền terlipressine vasopressine, cắt lách, cắt bỏ tử cung...
Phòng bệnh sốc giảm thể tích tuần hoàn
Phòng không để sốc xảy ra dễ hơn điều trị sốc.
Giải quyết nhanh chóng các nguyên nhân dễ dẫn đến sốc mất máu: chảy máu do chấn thương...
Bài viết cùng chuyên mục
Đau cột sống thắt lưng: chẩn đoán và điều trị nội khoa
Đau cột sống thắt lưng là nguyên nhân làm giảm khả năng lao động ở tuổi dưới 45 và chi phí của bản thân cũng như chi phí xã hội trong điều trị rất tốn kém.
Cơn nhược cơ nặng: chẩn đoán và điều trị tích cực
Có thể điều trị nhược cơ hiệu quả, bằng các liệu pháp bao gồm thuốc kháng cholinesterase, liệu pháp điều hòa miễn dịch nhanh, thuốc ức chế miễn dịch và phẫu thuật cắt bỏ tuyến ức
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
Ngộ độc nấm độc: chẩn đoán và điều trị hồi sức tích cực
Ngộ độc nấm thường xảy ra vào mùa xuân, hè, ngộ độc sớm dễ phát hiện, chỉ điều trị triệu chứng và hỗ trợ đầy đủ bệnh nhân thường sống
Loét bàn chân do đái tháo đường: chẩn đoán và điều trị nội khoa
Do sự kết hợp của nhiều yếu tố như biến chứng thần kinh, mạch máu làm giảm tưới máu, chậm liền vết thương, tăng áp lực quá mức vùng bàn chân, chấn thương, nhiễm trùng
Viêm màng hoạt dịch khớp gối mạn: chẩn đoán và điều trị nội khoa
Viêm màng hoạt dịch khớp gối mạn tính không đặc hiệu là bệnh khá thường gặp trên lâm sàng, biểu hiện bời tình trạng sưng đau khớp gối kéo dài, tái phát nhiều lần song không tìm thấy nguyên nhân.
Ngộ độc mật cá trắm: chẩn đoán và điều trị hồi sức tích cực
Các dấu hiệu suy thận cấp xuất hiện rất sớm, ngay sau khi có rối loạn tiêu hoá, bệnh nhân bắt đầu đái ít rồi chuyển sang vô niệu sau 1 đến 2 ngày, có khi vô niệu sau 6 đến 8 giờ
Bệnh to các viễn cực: chẩn đoán và điều trị nội khoa
Bệnh gặp cả hai giới, thường gặp ở lứa tuổi 20 đến 50, do adenoma của tuyến yên, hiếm gặp do bệnh lý vùng dưới đồi.
Suy giáp: chẩn đoán và điều trị nội khoa
Suy giáp, là hội chứng đặc trưng bằng tình trạng suy giảm chức năng tuyến giáp, sản xuất hormon tuyến giáp không đầy đủ, so với nhu cầu của cơ thể.
Tăng áp lực nội sọ: chẩn đoán và điều trị hồi sức tích cực
Tăng áp lực nội sọ, cần phải được chẩn đoán sớm và xử trí tích cực vì có nguy cơ gây tụt não rất nhanh, là một biến chứng gây tử vong, hoặc tổn thương không hồi phục
Hôn mê: chẩn đoán và xử trí cấp cứu
Hôn mê là một cấp cứu, hành động nhanh chóng là cần thiết để bảo tồn cuộc sống và chức năng não, thường kiểm tra máu và chụp CT não để xác định nguyên nhân
Sốc nhiễm khuẩn: chẩn đoán và điều trị hồi sức tích cực
Sốc nhiễm khuẩn, là một giai đoạn của quá trình liên tục, bắt đầu từ đáp ứng viêm hệ thống do nhiễm khuẩn, nhiễm khuẩn nặng, sốc nhiễm khuẩn và suy đa tạng
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Suy gan cấp: chẩn đoán và điều trị hồi sức tích cực
Suy gan cấp, xuất hiện sau tác động, đặc trưng bởi vàng da, rối loạn đông máu và bệnh não gan tiến triển, ở bệnh nhân trước đó có chức năng gan bình thường
Viêm phổi liên quan đến thở máy: chẩn đoán và điều trị tích cực
Viêm phổi liên quan đến thở máy, là bệnh lý nhiễm khuẩn bệnh viện nặng nhất, và thường gặp nhất trong tất cả các loại nhiễm trùng bệnh viện
Sốc nhiễm khuẩn: chẩn đoán và điều trị ban đầu
Nhiễm trùng huyết là hội chứng lâm sàng, có các bất thường về sinh lý, sinh học và sinh hóa gây, và phản ứng viêm xảy ra có thể dẫn đến rối loạn chức năng cơ quan và tử vong
Đột quỵ: chẩn đoán và xử trí cấp cứu trong 3 giờ đầu
Đột quỵ cấp tính, là một vấn đề có thể điều trị khi đảm bảo khẩn cấp chuyên khoa, điều trị bằng thuốc, và chăm sóc đều ảnh hưởng đến sự sống còn và phục hồi
Viêm tuyến giáp không đau hashimoto: chẩn đoán và điều trị nội khoa
Là bệnh có tính chất tự miễn, mang tính gia đình, còn gọi là viêm tuyến giáp tự miễn, viêm tuyến giáp lympho bào mạn tính.
Ngộ độc rotundin: chẩn đoán và điều trị hồi sức tích cực
Là thuốc có độ an toàn cao, tuy nhiên nếu uống quá liều có thể gây nhiều biến chứng, khi bệnh nhân uống 300mg trong 24 giờ, đã gây ra những biến đổi về điện tim
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Thoái hoá cột sống: chẩn đoán và điều trị nội khoa
Do cột sống phải chịu đựng nhiều các tải trọng xảy ra liên tục, dẫn tới các biến đổi hình thái gồm các biến đổi thoái hoá ở các đĩa đệm, thân đốt sống và ở các mỏm gai sau và tình trạng hư hại phần sụn.
Biến chứng nhiễm khuẩn ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Các bệnh lý nhiễm trùng thường gặp ở bệnh nhân đái tháo đường, hơn so với người khoẻ mạnh do các tổn thương mạch máu, thần kinh làm giảm khả năng tự bảo vệ cơ thể
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
