- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Tắc động mạch phổi cấp: do bệnh lí huyết khối tắc mạch
Tắc động mạch phổi cấp: do bệnh lí huyết khối tắc mạch
Mục tiêu điều trị tắc động mạch phổi cấp, là giảm nhanh sự tắc nghẽn động mạch phổi, bằng cách làm tan huyết khối, phẫu thuật thuyên tắc hoặc phá vỡ cơ học bằng ống thông
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tắc nghẽn động mạch phổi cấp tính làm tăng tải sau thất phải và thể tích tâm thất phải cuối tâm trương và cuối tâm thu và giảm thể tích nhát bóp thất phải. Những thay đổi này có thể làm giảm tải trước thất trái và làm suy giảm chức năng thất trái do hậu quả của tâm thất, và giảm cung lượng tim với suy tuần hoàn có thể xảy ra. Tải chất lỏng làm tăng thể tích cuối tâm trương thất phải và có thể làm tăng cung lượng tim bằng cơ chế Franck-Starling, nhưng nó cũng có thể làm tăng dịch chuyển vách ngăn trái, do đó làm suy giảm chức năng tâm trương thất trái.
Tắc động mạch phổi là hiện tượng tắc ít nhất một động mạch phổi hoặc nhánh động mạch phổi, thường do huyết khối từ tĩnh mạch sâu di chuyển lên, Đây là một bệnh khá thường gặp tuy nhiên khó chẩn đoán vì dễ nhầm với các bệnh khác. Khả năng chẩn đoán và điều trị phụ thuộc vào trang bị của từng cơ sờ y tế, dù có trang thiết bị đầy đủ, song nếu không nghĩ đến thì không chẩn đoán được tắc động mạch phổi. Bệnh nhân không được chẩn đoán và điều trị phù hợp có tỉ lệ tử vong lên đến 30%.
Triệu chứng lâm sàng tắc động mạch phổi
Bệnh nhân có thể biểu hiện các triệu chứng không đặc hiệu sau đây mà không rõ nguyên nhân:
Khó thở; đau ngực kiểu màng phổi; ho ra máu, ngất; tụt huyết áp và/hoặc sốc.
Có một hoặc nhiều yếu tố nguy cơ huyết khối - tắc mạch
Sau mổ thay khớp gối, thay khớp háng, u đại tràng, u xơ tử cung, bệnh nhân ung thư giai đoạn cuối, nằm lâu, có thai, sau đẻ, bệnh lí máu tăng đông sẵn có...
Tính điểm Wells.
Bảng. Thang điểm Wells
|
TT |
Chỉ số |
Điểm |
|
1 |
Ho ra máu |
1 |
|
2 |
Ung thư |
1 |
|
3 |
Tién sử viêm tắc tĩnh mạch chỉ dưới hoặc tắc động mạch phổi |
1,5 |
|
4 |
Bất động liên tiếp > 3 ngày, hoặc hậu phẫu trong vòng 4 tuẩn (các phẫu thuật lớn) |
1,5 |
|
5 |
Nhịp tim nhanh > 100 lần / phút |
1,5 |
|
6 |
Dấu hiệu viêm tắc tinh mạch chi dưới khi khám (một chân sưng, nóng, đau, mạch mu chân rõ)
|
3 |
|
7 |
Ít nghĩ đễn chẩn đoán khác (khi loại trừ so bộ các bệnh lí khác) |
3 |
Wells > 4 điểm: khả năng tắc động mạch phổi cao, chỉ định các thăm dò chẩn đoán hình ảnh ngay đễ chẩn đoán xác định.
Wells < 4 điểm: khả năng động mạch phổi thấp, cần làm thêm D-dimer, nếu D-dimer < 500 μg/ml thì có thể loại trừ động mạch phổi; nếu D-dimer > 500 μg/ml cần làm thêm các thăm dò chẩn đoán hình ảnh đế chẩn đoán.
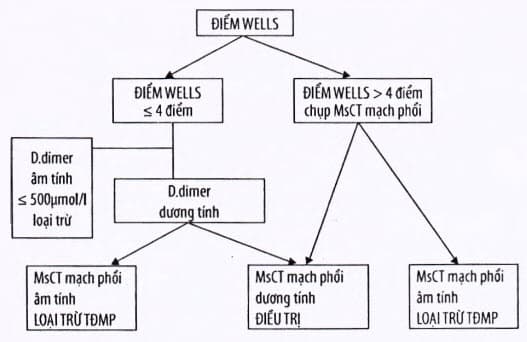
Phác đồ chẩn đoán dựa vào điểm Wells và D-dimer
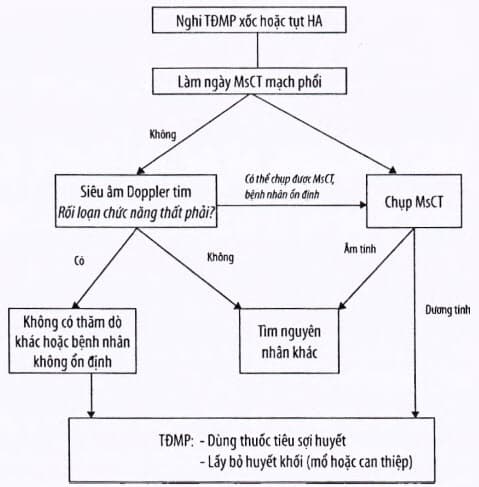
Phác đồ chẩn đoán và điều trị nhồi máu phổi
Triệu chứng cận lâm sàng của tắc động mạch phổi
Điện tim: nhịp tim nhanh, rung nhĩ, bloc nhánh phải, nặng thì có s sâu D1, Q sâu D3, T âm D3 hoặc T âm ở các chuyển đạo trước tim phải V1-V3.
Khí máu động mạch: kiềm hô hấp và shunt pH tăng, PCO2 giảm, PO2 giảm, HCO3 bình thường,
A-aO2 > 50 (ở bệnh nhân COPD thì PCO2 có thể bình thường và HCO3 tăng).
Xquang phổi: tràn dịch màng phổi, vòm hoành nâng cao một bên, ... D.dimer: D-dimer < 500μg/ml và Wells < 4 thì có thể loại trừ tắc động mạch phổi.
Siêu âm Doppler tĩnh mạch chi dưới: có thể có huyết khối tĩnh mạch sâu.
CT thường mạch phổi: giá trị chẩn đoán thấp, thấy huyết khối ở mạch là chẩn đoán xác định; nếu không thấy huyết khối thì cần phải làm thêm siêu âm Doppler tĩnh mạch sâu để loại trừ tắc động mạch phổi.
MsCT mạch phổi: là thăm dò đầu tay thay thế cho chụp động mạch phổi. Chẩn đoán xác định khi có huyết khối trong động mạch phổi.
Chẩn đoán xác định
Đau ngực, khó thở, ho ra máu, ngất không rõ nguyên nhân.
Có cơ địa bệnh lí huyết khối tắc mạch: sau mổ vùng tiểu khung, ung thư, nằm lâu.
Điện tim, Xquang thay đổi.
D-dimer dương tính.
Thăm dò chẩn đoán hình ảnh có huyết khối ở động mạch phổi.
Chẩn đoán phân biệt
Hội chứng vành cấp: cơn đau ngực gợi ý mạch vành, có yếu tố nguy cơ bệnh mạch vành (tăng huyết áp, đái tháo đường, rối loạn lipid, hút thuốc lá, tiền sử gia đình), điện tâm đồ gợi ý, troponin và CK, CK-MB.
Viêm phổi, viêm màng phổi: ho, sốt cao, công thức máu có bạch cầu tăng, Xquang phổi có hình ảnh viêm phổi.
Phình tách động mạch chủ: tăng huyết áp, mạch tứ chi không cân đối, dấu hiệu thiếu máu ngoại vi,
Xquang ngực trung thất rộng, chụp CT động mạch chủ có thuốc cản quang.
Tràn khí màng phổi: đau đột ngột ở người trẻ, nghe phổi rì rào phế nang kém một bên,
Xquang phổi co tràn khí màng phổi.
Phù phổi cấp: suy tim, suy thận mạn, ran ẩm ở hai bên phổi.
Điều trị tắc động mạch phổi
Áp dụng điều trị tùy thuộc vào điều kiện thực tế của bệnh viện. Yêu cầu kiểm tra kĩ các chống chỉ định của bệnh nhân với các thuốc chống đông và tiêu sợi huyết trước khi chỉ định.
Điều trị tắc động mạch phổi không tụt huyết áp
Bất động tại giường 24-48 giờ cho đến khi thuốc chống đông có hiệu quả.
Thở 0 2 nếu SpO2 < 95%.
Enoxaparin (Lovenox) 1mg/kg tiêm dưới da 2 lần/ngày (từ ngày 1), dừng sau 5 ngày điều trị và INR 2-3 liên tiếp 2 ngày.
Sintrom 1 mg/ngày (ngay từ ngày đầu tiên), làm INR đầu tiên sau 3 ngày bắt đầu điều trị, điều chỉnh tăng giảm liều sintrom xuống 0,5mg/ngày để đạt đích INR 2-3. Nếu INR > 3, không có chảy máu đáng kẻ thì cần bỏ liều tiếp theo, sau đó quay lại với liều giảm đi 1/8 viên hoặc luân phiên ví dụ 1/4 - 1/8 - 1/4 - 1/8 viên.
Natri clorua 0,9% X 500ml (truyền tĩnh mạch 20ml/giờ).
Điều trị tắc động mạch phổi có tụt huyết áp hoặc sốc
Hồi sức hô hấp nếu có suy hô hấp.
Đặt đường truyền tĩnh mạch ngoại vi chắc chắn tại vị trí có thể băng ép (tránh đặt catheter tĩnh mạch trung tâm hoặc động mạch).
Heparin: bolus 5000UI trước Actilyse, sau kết thúc Actilyse thì truyền duy trì 500UI/kg/ngày (duy trì ít nhất 5 ngày, sau đó dừng lại khi kháng vitamin K có kết quả).
Truyền tĩnh mạch Haes-steril 6% 500ml trong 20 phút (sau đó khống chế dịch).
Dobutamin: 5μg/kg/phút (tăng mỗi lần 2,5μg/kg/phút sau 10-15 phút) hoặc dopamine 5μg/kg/phút (tăng mỗi lần 2,5μg/ kg/phút sau 10-15 phút). Mục tiêu huyết áp > 100/70mmHg.
Rà soát lại bảng kiểm các chống chỉ định dùng thuốc tiêu sợi huyết trước khi quyết định truyền Actilyse cho bệnh nhân.
Actilyse: 0,6mg/kg trong 20 phút bơm tiêm điện ở phần phụ lục.
Gối kháng vitamin K như TĐMP không tụt huyết áp (ngay từ ngày đầu tiên).
Trong trường hợp bệnh nhân có chống chỉ định thuốc tiêu sợi huyết hoặc dùng thuốc tiêu sợi huyết thất bại, cần chuyển bệnh nhân đến cơ sở có khả năng mổ mờ ngực lấy huyết khối.
Phòng bệnh
Vật lí trị liệu, tránh nằm lâu.
Với bệnh nhân có yếu tố nguy cơ cần dùng thuốc chống đông dự phòng bằng heparin trọng lượng phân tử thấp hoặc kháng vitamin K.
Sau phẫu thuật nên cho bệnh nhân tập đi sớm.
Bài viết cùng chuyên mục
Ngộ độc cấp thuốc diệt chuột natri fluoroacetat và fluoroacetamid
Fluoroacetat gây độc bằng ửc chế chu trình Krebs, làm giảm chuyển hóa glucose, ức chế hô hấp của tế bảo, mất dự trữ năng lượng gây chết tế bào
Nấm Candida: chẩn đoán và điều trị nội khoa
Nấm Candida gây bệnh ở người chủ yếu là Candida albicans, loại nấm cộng sinh, thường cư trú ở da, niêm mạc miệng, ruột, âm đạo.
Ngộ độc cấp: chẩn đoán và điều trị hồi sức
Ngay khi tiếp xúc với bệnh nhân, trong vòng vài ba phút đầu tiên, xác định và thực hiện ngay các biện pháp cần tiến hành nhằm bảo đảm tính mạng, và ổn định trạng thái bệnh nhân.
Tăng kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ khẩn cấp của điều trị tăng kali máu thay đổi, theo sự hiện diện hoặc vắng mặt của các triệu chứng, và dấu hiệu liên quan đến tăng kali máu.
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Đợt cấp bệnh phổi tắc nghẽn mãn tính: chẩn đoán và điều trị cấp cứu
Đợt cấp bệnh phổi tắc nghẽn mạn tính là vấn đề cấp tính được đặc trưng bởi sự xấu đi của các triệu chứng hô hấp vượt ra ngoài các biến đổi hàng ngày thông thường và dẫn đến thay đổi thuốc
Bệnh to các viễn cực: chẩn đoán và điều trị nội khoa
Bệnh gặp cả hai giới, thường gặp ở lứa tuổi 20 đến 50, do adenoma của tuyến yên, hiếm gặp do bệnh lý vùng dưới đồi.
Viêm khớp thiếu niên tự phát: chẩn đoán và điều trị nội khoa
Tùy theo mỗi thể bệnh mà có triệu chứng lâm sàng và cận lâm sàng khác nhau, ở tất cả các thể, trong đợt tiến triển thường có tình trạng viêm khớp về lâm sàng và xét nghiệm.
Loét bàn chân do đái tháo đường: chẩn đoán và điều trị nội khoa
Do sự kết hợp của nhiều yếu tố như biến chứng thần kinh, mạch máu làm giảm tưới máu, chậm liền vết thương, tăng áp lực quá mức vùng bàn chân, chấn thương, nhiễm trùng
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Viêm cột sống dính khớp: chẩn đoán và điều trị nội khoa
Một số yếu tố rất quan trọng trong cơ chế bệnh sinh của viêm cột sống dính khớp, bệnh có các biểu hiện lâm sàng đa dạng, liên quan đến một số cấu trúc khác nhau.
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Hôn mê nhiễm toan ceton do đái tháo đường
Nhiễm toan ceton do đái tháo đường, là hậu quả của tình trạng thiếu nghiệm trọng insulin, do bệnh nhân ngừng hay giảm liều insulin, nhiễm khuẩn, nhồi máu cơ tim.
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể.
Rắn lục cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc rắn lục là một phức hợp bao gồm các enzym tiêu protein, acid amin, lipid, các enzym là yếu tố chính thúc đẩy quá trình độc với tế bào, máu và thần kinh
Bệnh uốn ván: chẩn đoán và điều trị nội khoa
Ngoại độc tố uốn ván tác động vào thần kinh cơ gây nên biểu hiện lâm sàng của bệnh là cứng hàm, co cứng cơ liên tục, các cơn giật cứng toàn thân và nhiều biến chứng khác gây tử vong.
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Loãng xương: chẩn đoán và điều trị nội khoa
Chẩn đoán sớm và định lượng mất xương và nguy cơ gãy xương rất quan trọng vì sự sẵn có của các liệu pháp có thể làm chậm hoặc thậm chí đảo ngược tiến trình của bệnh loãng xương.
Lỵ trực khuẩn: chẩn đoán và điều trị nội khoa
Lỵ trực khuẩn Shigella là một bệnh nhiễm trùng đại tràng, đặc biệt là phần trực tràng của đại tràng. Bệnh nhân bị viêm dạ dày Shigella thường xuất hiện sốt cao, đau quặn bụng và tiêu chảy ra máu, nhầy.
Ngộ độc rotundin: chẩn đoán và điều trị hồi sức tích cực
Là thuốc có độ an toàn cao, tuy nhiên nếu uống quá liều có thể gây nhiều biến chứng, khi bệnh nhân uống 300mg trong 24 giờ, đã gây ra những biến đổi về điện tim
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Sốc phản vệ: chẩn đoán và điều trị cấp cứu
Phản ứng phản vệ có thể biểu hiện tại da hoặc niêm mạc, đường tiêu hóa, đường hô hấp, hệ tim mạch như mạch nhanh, loạn nhịp hoặc tụt huyết áp
