- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Rối loạn thất điều: nguyên lý chẩn đoán điều trị
Rối loạn thất điều: nguyên lý chẩn đoán điều trị
Tăng nồng độ kháng thể kháng acid glutamic decarboxylase trong huyết thanh có liên hệ với hội chứng thất điều tiến triển mà ảnh hưởng đến lời nói và dáng điệu.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Biếu hiện lâm sàng
Triệu chứng bao gồm dáng điệu không vững, nhìn nhoè do rung giật nhãn cầu, khó phát ngôn, giảm khả năng phối hợp chi, rung khi chú ý (vd khi cử động). Chẩn đoán phân biệt: Dáng điệu không vững do chóng mặt từ dây thần kinh tiền đình hay bệnh mê đạo có thể gây ra triệu chứng tương tự như bệnh tiểu não nhưng kèm theo sự cảm nhận cửa cử động, choáng váng, nặng đầu. Rối loạn phân bố cảm giác cũng có thể kích thích bệnh tiểu não; với thất điều cảm giác, mất cân bằng xấu đi đột ngột khi nhắm mắt (dấu Romberg). Yếu gốc chi dưới cả hai bên cũng ít khi có thể bắt chước thất điều tiểu não.
Tiếp cận bệnh nhân
Nguyên nhân được chia tốt nhất bằng cách xác định thất điều có đối xứng hay khu trú và thời gian xuất hiện bệnh. Cũng quan trọng để phân biệt thất điều xuất hiện độc lập hay là một phần của rối loạn thần kinh đa hệ thống. Thất điều đối xứng cấp thường do thuốc, độc chất, nhiễm virus, hay hội chứng sau nhiễm trùng (đặc biệt varicella). Thể bán cấp/mạn tính có thể là kết quả từ suy giáp, thiếu vitamin, nhiễm trùng (bệnh Lyme, bệnh Tabes, prions), rượu, chất độc khác, hay di truyền (xem bên dưới). Thất điều tiến triển qua trung gian miễn dịch có liên hệ với kháng thể kháng gliadin; sinh thiết mẫu ruột non có thể thấy được bất sản nhung mao trong bệnh lý ruột gluten.
Tăng nồng độ kháng thể kháng acid glutamic decarboxylase (GAD) trong huyết thanh có liên hệ với hội chứng thất điều tiến triển mà ảnh hưởng đến lời nói và dáng điệu. Thất điều tiểu não tiến triển khoogn gia đình sau tuổi 45 gợi ý hội chứng cận ung, cả thoái hoá vỏ tiểu não bán cấp (ung thư buồng trứng, vú, phổi; bệnh Hodgkin’s) hay giật cơ mắt-giật cơ (u nguyên bào thần kinh; ung thư vú, phổi).
Thất điều một bên gợi ý sang thương khu trú ở nửa bán cầu tiểu não cùng bên hay đường dẫn truyền của nó. Nguyên nhân quan trọng của thất điều một bên cấp là đột quỵ. Khối do chảy máu hay sưng tiểu não từ nhồi máu tiểu não có thể chèn ép cấu trúc thân não, làm thay đổi tri giác và triệu chứng cầu não cùng bên (co đồng tử, liệt dây VI, VII); thất điều chi có thể không nổi bật. Những bệnh khác gây thất điều một bên gồm khối u, đa xơ cứng, bệnh não chất trắng đa ổ tiến triển (suy giảm miễn dịch), dị tật bẩm sinh.
Thất điều di truyền
Có thể di truyền trội/lặn trên NST thường hay trong ty thể (di truyền theo dòng mẹ); hơn 30 rối loạn được phát hiện. Thất điều Friedreich phổ biến nhất; di truyền lặn trên NST thường; khởi phát trước tuổi 25; thất điều với mất phản xạ, bàn chân quặp, giảm cảm giác rung và vị trí, bệnh cơ tim, ngón chân búa, vẹo cột sống; do sự lặp lại bộ ba nucleotide ở vùng intron của gene mã hoá frataxin; thể thứ phát có liên quan đến hội chứng thiếu vitamin E di truyền. Thất điều di truyền phổ biến khác là thất điều tiểu não tuỷ (SCA)1 (bất sản trám-cầu-tiểu não; gene “ataxin-1”) (Hình 196-1), SCA2 (ataxin-2; từ Cuba và Ấn Độ) và SCA3 (bệnh Machado-Joseph); tất cả có thể biểu hiện thất điều với triệu chứng thân não và/hoặc ngoại tháp; SCA3 có thể có rối loạn trương lực cơ và thiểu dưỡng cơ; gene của mỗi rối loạn chứ bộ ba nucleotide không ổn định lặp lại ở vùng mã hoá.
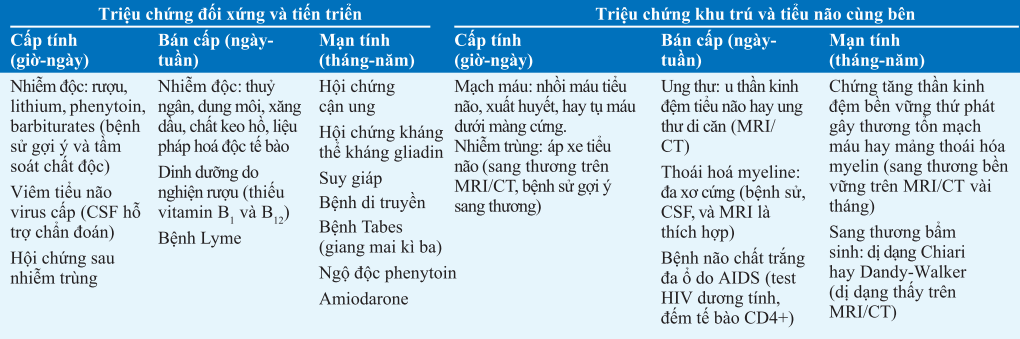
BẢNG. NGUYÊN NHÂN CỦA THẤT ĐIỀU TIỂU NÃO
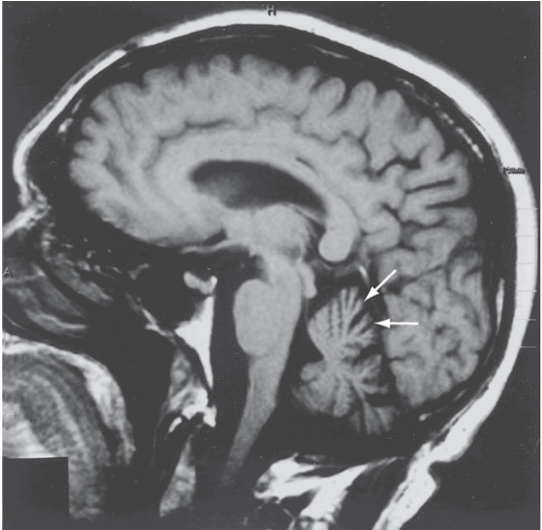
HÌNH. MRI đứng dọc não của bệnh nhân 60 tuổi, thất diều dáng điệu và nói khó do SCA1, minh hoạ thiểu dưỡng tiểu não (mũi tên).
Đánh giá
Tiếp cận chẩn đoán được xác định bởi bản chất của thất điều. Với thất điều đối xứng, tầm soát thuốc và độc chất; nồng độ vitamin B1, B12, và E; kiểm tra chức năng tuyến giáp; kiểm tra kháng thể giang mai và nhiễm trùng Lyme; kháng thể kháng gliadin và kháng GAD; kháng thể cận ung; và thường chỉ định chọc dịch não tuỷ. Kiểm tra di truyền cũng thường thực hiện với nhiều thất điều di truyền. Với thất điều một bên/không đối xưng, MRI/CT não là lựa chọn kiểm tra đầu tiên; CT không nhạy với những sang thương không chảy máu tiểu não.
Điều trị
Mục tiêu quan trọng nhất là xác định thực thể có thể điều trị, gồm suy giáp, thiếu vitamin, và nguyên nhân nhiễm trùng.
Thất điều cận nhiễm trùng có thể điều trị bằng glucocorticoids.
Thất điều với kháng thể kháng gliadin và bệnh ruột gluten có thể cải thiện với chế độ ăn không gluten.
Những rối loạn cận ung thường kháng trị, những vài BN cải thiện sau khi loại bỏ khối u hay liệu pháp miễn dịch.
Vitamins B1, B12, và E nên được bổ sung cho BN có nồng độ thấp.
Các tác dụng có hại của phenytoin và rượu trên tiểu não cũng được biết đến, và những tiếp xúc này ở bệnh nhân thất điều vì bất kỳ nguyên nhân nên tránh.
Không có điều trị được chứng minh cho bất kỳ thất điều di truyền trội NST thường; tư vấn di truyền và gia đình là quan trọng.
Có bằng chứng sơ bộ rằng idebenone, chất chống gốc tự do, có thể cải thiện phì đại cơ tim trong thất điều Friedreich; không có bằng chứng rằng nó cải thiện chức năng thần kinh.
Chảy máu tiểu não và những sang thương khối khác của hố sọ sau có thể cần phẫu thuật cấp cứu để phòng ngừa chèn ép thân não gây chết.
Bài viết cùng chuyên mục
Hội chứng nhiễm trùng tại chỗ với tiến trình khởi phát nhanh chóng
Các dấu hiệu đặc trưng có thể bao gồm phá hủy van nhanh chóng, phù phổi, hạ huyết áp, áp xe cơ tim, bất thường dẫn truyền và rối loạn nhịp, các sùi dễ vỡ lớn.
Chọc dò tủy sống: nguyên lý nội khoa
Với bất kì tư thế nào, người bệnh đều phải gập người càng nhiều thì càng tốt. Ở tư thế nằm nghiêng, bệnh nhân gập người sao cho đầu gối chạm vào bụng như tư thế của thai nhi.
Viêm túi mật cấp: nguyên lý nội khoa
Phẫu thuật cắt có túi mật cấp trong phần lớn bệnh nhân nghi ngờ hoặc xác định có biến chứng. Trì hoãn phẫu thuật trong trường hợp phẫu thuật có nguy cơ cao hoặc chuẩn đoán nghi ngờ.
Phương pháp thăm dò không xâm lấn tim
Siêu âm là phương pháp không xâm lấn được lựa chọn để nhanh chóng xác định tràn dịch màng ngoài tim và các ảnh hưởng huyết động, trong chèn ép tim thì có sập thất phải và nhĩ phải kì tâm trương.
Biến chứng nhồi máu cơ tim ST chênh lên
Vỡ vách liên thất và hở van hai lá cấp do thiếu máu, nhồi máu cơ nhú xảy ra trong tuần đầu tiên sau nhồi máu và có đặc điểm là suy tim sung huyết cấp với âm thổi mới xuất hiện.
Các polyp đại tràng: nguyên lý nội khoa
Lan tỏa các polyp tuyến toàn bộ đại tràng lên tới vài nghìn polyp di truyền trội trên nhiễm sắc thể thường cùng với sự mất đoạn trong gen đa polyp tuyến trên nhiễm sắc thể số 5
Hội chứng nội tiết cận ung thư: nguyên lý nội khoa
Trong một số trường hợp, biểu hiện về nội tiết lại có ý nghĩa hơn bản thân khối u, như ở những bệnh nhân khối u lành tính hoặc ung thư tiến triển chậm tiết hormone CRH.
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Bất thường về thể tích nước tiểu
Gọi là đái tháo nhạt trung ương nếu là do suy giảm sản xuất hormon AVP vùng dưới đồi và gọi là đái tháo nhạt do thận nếu nguyên nhân là do thận mất đáp ứng với hoạt động của AVP.
Viêm bàng quang kẽ: nguyên lý nội khoa
Không giống như đau vùng chậu phát sinh từ các nguồn khác, đau do viêm bàng quang kẽ càng trầm trọng hơn khi đổ đầy bàng quang, và giảm khi bàng quang rỗng.
Viêm cầu thận tiến triển nhanh: nguyên lý nội khoa
Điều trị chuẩn ban đầu cho viêm cầu thận tiến triển nhanh liên quan đến kháng thể kháng bạch cầu đa nhân gồm Methylprednisolon và Cyclophosphamid.
Buồn ngủ ngày quá mức
Phân biệt sự buồn ngủ do sự mệt mỏi chủ quan của người bệnh có thể khó khăn. Đo thời gian ngủ ngày có thể thực hiện ở phòng thí nghiệm kiểm tra các giấc ngủ ban ngày.
Hạ canxi máu: nguyên lý chẩn đoán điều trị
Giảm calci máu thoáng qua thường xảy ra ở những bệnh nhân nặng bị bỏng, nhiễm trùng huyết và suy thận cấp, sau truyền máu do có muối citrate chống đông máu.
Đau và sưng các khớp: nguyên lý nội khoa
Sưng đau các khớp có thể là những biểu hiện của những rối loạn tác động một cách nguyên phát lên hệ cơ xương khớp hoặc có thể phản ánh bệnh toàn thân.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Tiêu chảy: nguyên lý nội khoa
Các chất tan không được hấp thu làm tăng áp suất thẩm thấu trong lòng ruột, gây kéo nước tràn vào lòng ruột; thường giảm khi nhịn ăn; khoảng trống nồng độ osmol trong phân.
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Bệnh gan do rượu: nguyên lý chẩn đoán điều trị
Rối loạn chức năng của ty nạp thể, cảm ứng enzym vi thể làm thay đổi chuyển hóa thuốc peroxy hóa lipid làm tổn thương màng.
Đau thắt ngực ổn định: nguyên lý nội khoa
Gắng sức được thực hiện trên máy chạy bộ hoặc xe đạp đến khi nhịp tim mục tiêu đạt được hoặc bệnh nhân có triệu chứng, đau ngực,chóng mặt,tăng huyết áp, khó thở đáng kể, nhịp nhanh thất.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Run và các rối loạn vận động
Sự dao động theo nhịp điệu của một bộ phận cơ thể do sự co cơ từng cơn, thường ảnh hưởng các đoạn chi ở xa và ít ảnh hưởng đến đầu, lưỡi hay hàm.
Suy thận cấp: nguyên lý nội khoa
Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất.
Những nguyên nhân sa sút trí tuệ
Bệnh Alzheimer là nguyên nhân chủ yếu của sa sút trí tuệ, ngoài ra còn có những nguyên nhân sa sút trí tuệ khác.
