- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Lọc máu thận nhân tạo và lọc màng bụng
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tổng quan
Quyết định bắt đầu lọc máu luôn dựa trên sự kết hợp của triệu chứng lâm sàng, các bệnh kèm theo và các giá trị xét nghiệm. Trừ khi có người hiến tạng, việc ghép tạng được hoãn lại, vì sự khan hiếm nguồn tạng ghép từ người chết (thời gian đợi chờ trung bình là 3–6 năm ở hầu hết các trung tâm ghép tạng). Tùy chọn lọc máu bao gồm chạy thận nhân tạo và lọc màng bụng.
Có khoảng 85% bệnh nhân ở Hoa Kỳ bắt đầu bằng chạy thận nhân tạo. Chỉ định tuyệt đối của lọc máu bao gồm quá tải thể tích trầm trọng không đáp ứng với thuốc lợi tiểu, tăng năng kali máu và/hoặc nhiễm toan, bệnh não vô căn, và viêm màng ngoài tim và các viêm thanh mạc khác. Các chỉ định khác cho lọc máu gồm triệu chứng của tăng urê huyết (mệt mỏi khó chữa, chán ăn, loạn vị giác, buồn nôn, nôn, ngứa, khó duy trì tập trung và chú ý) và suy dinh dưỡng protein năng lượng/chậm phát triển mà không có nguyên nhân nào khác. Không có nồng độ huyết thanh chính xác, BUN, độ thanh thải creatinin hoặc urê, hoặc mức lọc cầu thận được dùng như điểm cắt tuyệt đối cho chỉ định lọc máu, dù theo phần lớn kinh nghiệm cá nhân, hoặc sẽ sớm phát triển, các triệu chứng và biến chứng khi mức lọc cầu thận dưới ~10 ml/phút. Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Chạy thận nhân tạo
Điều này cần sự đánh giá trực tiếp hệ tuần hoàn, hoặc qua một đường thông động-tĩnh mạch bẩm sinh (phương pháp đánh giá mạch máu được ưa dùng), luôn ở cổ tay (đường thông Brescia-Cimino); một động-tĩnh mạch ghép, luôn được làm từ polytetrafluoroethylene; một ống thông tĩnh mạch nòng lớn; hoặc một thiết bị cấy dưới da kèm ống thông tĩnh mạch. Máu được bơm qua các ống rỗng của quả thận nhân tạo (máy lọc máu) và được nhúng trong dung dịch chứa các chất hóa học thích hợp (dung dịch đẳng trương, không có urê hoặc các hợp chất nitơ khác, và hàm lượng kali thấp. [K+] thẩm tách được thay đổi từ 0 đến 4 mM, tùy thuộc vào [K+] trước lọc máu và tình trạng lâm sàng. [Ca2+] thẩm tách là 2.5 mg/dl (1.25 mM), [HCO3-] là 35 mEq/l, và [Na+] thẩm tách là 140 mM; những giá trị này cũng có thể bị thay đổi, tùy thuộc vào hoàn cảnh lâm sàng. Phần lớn bệnh nhân lọc máu 3 lần/tuần, thường từ 3–4 giờ. Hiệu quả lọc máu phần lớn phụ thuộc vào thời gian lọc, tốc độ dòng máu, tốc độ dòng máu lọc, và diện tích bề mặt của bộ lọc.
Bảng. BIẾN CHỨNG CỦA CHẠY THẬN NHÂN TẠO
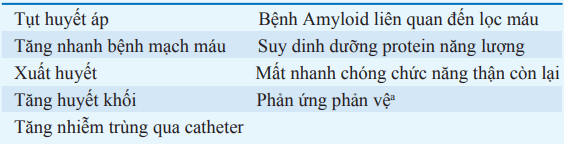
aTrước hết do sự thay đổi tính không tương thích sinh học của màng lọc cellulose.
Những biến chứng của chạy thận nhân tạo được nêu ở Bảng.
Nhiều biến chứng có liên quan đến quá trình chạy thận nhân tạo như một liệu pháp liên tục, dữ dội. Trong sự trái ngược với thận tự nhiên hay lọc màng bụng, những chức năng lọc chính (sự thanh thải các chất hòa tan và loại bỏ dịch, hoặc “siêu lọc”) được thực hiện trong khoảng thời gian tương đối ngắn. Dịch chảy quá nhanh có thể gây nên tụt huyết áp, thậm chí không có bệnh nhân nào đạt được trọng lượng khô. Tụt huyết áp liên quan đến chạy thận nhân tạo thường thấy ở bệnh nhân đái tháo đường có bệnh thần kinh ngăn cản các phản ứng bù (co mạch và nhịp tim nhanh) với giảm thể tích nội mạch. Thỉnh thoảng, có thể có sự lẫn lộn hay các triệu chứng của thần kinh trung ương. Hội chứng mất cân bằng trong lọc máu liên quan đến sự tăng nặng của đau đầu, lú lẫn, hiếm khi có co giật, trong sự kết hợp với nhanh chóng loại bỏ chất tan trong quá trình lọc máu, trước khi thích ứng được với phương pháp này; các biến chứng chủ yếu tránh được bởi sự gia tăng cảm ứng của liệu pháp lọc máu mạn tính ở bệnh nhân tăng urê máu, bắt đầu điều trị với thời gian ngắn, tốc độ dòng máu và dòng lọc thấp hơn.
Lọc màng bụng
Lọc màng bụng không liên quan trực tiếp đến vòng tuần hoàn; nó bắt buộc đặt một catheter màng bụng cho phép truyền các dung dịch thẩm tách vào khoang màng bụng; cho phép vận chuyển các chất tan (urê, kali, các phân tử có urê khác) đi quaphúc mạc, hoạt động như là thận nhân tạo. Phương pháp này cũng giống chạy thận nhân tạo, ngoại trừ việc nó phải vô trùng, và sử dụng lactat hơn là bicarbonat để cung cấp dịch nền đẳng trương. Lọc màng bụng ít hiệu quả hơn chạy thận nhân tạo trong làm sạch dòng máy do đó cần thời gian điều trị dài hơn. Bệnh nhân thường có thể chọn cách lọc cho riêng mình (lọc 2–3 lít, 4–5 lần/ngày) hoặc sử dụng thiết bị tự động vào ban đêm. So với chạy thận nhân tạo, lọc màng bụng có những ưu điểm sau:
(1) độc lập và linh hoạt, và (2) tình trạng huyết động nhẹ nhàng hơn. Các biến chứng được nêu Bảng. Viêm phúc mạc là biến chứng nghiêm trọng nhất. Biểu hiện lâm sàng điển hình gồm đau bụng và dịch lọc đục; số lượng bạch cầu trong dịch màng bụng >100/μl, 50% bạch cầu ái kiềm.
Ngoài những tác động tiêu cực của phản ứng viêm toàn thân, mất protein rất nhiều trong suốt quá trình viêm màng bụng. Nếu bệnh nặng hoặc kéo dài, có thể phải loại bỏ catheter màng bụng hoặc thậm chí ngừng các phương thức điều trị (chuyển sang chạy thận nhân tạo). Vi khuẩn Gram dươn (đặc biệt là tụ cầu vàng và các Staphylococcus khác) chiếm ưu thế; nhiễm Pseudomonas hoặc nấm (thường là Candida) có xu hướng kháng điều trị và bắt buộc loại bỏ catheter. Kháng sinh đường tĩnh mạch hoặc đường màng bụng có thể dùng khi cần biện pháp điều trị chuyên sâu.
Bảng. CÁC BIẾN CHỨNG CỦA LỌC MÀNG BỤNG

Bài viết cùng chuyên mục
Sụt cân: nguyên lý nội khoa
Hỏi bệnh sử có các triệu chứng đường tiêu hoá, gồm khó ăn, loạn vị giác, khó nuốt, chán ăn, buồn nôn, và thay đổi thói quen đi cầu. Hỏi lại tiền sử đi du lịch, hút thuốc lá, uống rượu.
Ung thư da biểu mô tế bào vảy: nguyên lý nội khoa
Hay gặp nhất là cắt bỏ tại chỗ và phẫu thuật vi phẫu Mohs; xạ trị một số ca chọn lọc. Bệnh di căn có thể điều trị bằng xạ trị hoặc liệu pháp sinh học kết hợp.
Tăng natri máu: nguyên lý nội khoa
Ở bệnh nhân có tăng Natri máu do thận mất H2O, rất quantrọng trong xác định số lượng nước mất đang diễn ra hằng ngày ngoài việc tính toán lượng H2O thâm hụt.
Suy thận cấp: nguyên lý nội khoa
Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất.
Hạ thận nhiệt: nguyên lý nội khoa
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn.
Dinh dưỡng đường ruột và ngoài ruột
Dinh dưỡng qua đường ruột dùng để cho ăn qua đường ruột, sử dụng các chất bổ sung đường miệng hoặc tiêm truyền của các công thức thông qua ống dẫn thức ăn khác nhau.
Tắc cấp động mạch thận: nguyên lý nội khoa
Nhồi máu thận rộng gây đau, buồn nôn, nôn, tăng huyết áp, sốt, protein niệu, đái máu, tăng lactat dehydrogenase và aspartate aminotransferase.
Thiếu máu do tăng phá hủy hồng cầu và chảy máu cấp
Tương tự, các nguyên nhân mắc phải có mối liên hệ với các yếu tố ngoài hồng cầu vì hầu hết các yếu tố này là ngoại sinh. Trường hợp ngoại lệ là hồng cầu tan máu ure máu có tính gia đình.
Phù: nguyên lý nội khoa
Giới hạn ở một cơ quan đặc biệt hoặc giường mạch máu, dễ dàng phân biệt được với phù toàn thân, Phù một bên chi thường do tắc tĩnh mạch hoặc mạch bạch huyết
Thiếu máu do rối loạn quá trình hồng cầu trưởng thành
Là các hậu quả hoặc do sai sót tổng hợp hemoglobin, dẫn đến các khiếm khuyết của tế bào chất trưởng thành và hồng cầu nhỏ, khá rỗng, hoặc do sao chép DNA chậm bất thường.
Sỏi ống mật chủ: nguyên lý chẩn đoán điều trị
Sỏi ống mật chủ có thể phát hiện tình cờ, đau quặn mật, vàng da tắc mật, viêm đường mật hoặc viêm tụy.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Chứng mất ngủ: nguyên lý nội khoa
Tất cả bệnh nhân mất ngủ có thể trở nặng và làm bệnh kéo dài do các hành vi không có lợi cho việc bắt đầu và duy trì giấc ngủ. Vệ sinh giấc ngủ không cân xứng.
Bệnh lý màng ngoài tim, nguyên lý nội khoa
Đau ngực, có thể đau dữ dội, làm nhầm lẫn với nhồi máu cơ tim cấp, nhưng có đặc điểm là đau nhói, đau kiểu màng phổi, và thay đổi theo tư thế
Bệnh Wilson: nguyên lý chẩn đoán điều trị
Tiêu chuẩn vàng để chẩn đoán là mức độ đồng cao khi sinh thiết gan, Xét nghiệm di truyền thường không được làm vì rất nhiều loại đột biến.
Tràn dịch màng phổi: nguyên lý nội khoa
Hai phân loại chính của tràn dịch màng phổi là dịch thấm, gây nên bởi tác động toàn thân lên sự tạo thành dịch màng phổi hoặc tái hấp thu.
Eczema và viêm da
Một trong ba bệnh liên quan của viêm da cơ địa là viêm mũi dị ứng, hen và bệnh chàm. Bệnh thường bị theo đợt, mạn tính, ngứa rất nhiều, viêm da chàm hóa với các đám hồng ban có vảy, mụn nước,vảy tiết, và nứt nẻ.
Rối loạn nhịp nhanh: nguyên lý nội khoa
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm.
Viêm túi mật mãn: nguyên lý nội khoa
Có thể không có triệu chứng trong nhiều năm, có thể tiến triển thành bệnh túi mật hoặc viêm túi mật cấp, hoặc xuất hiện biến chứng.
Sự phát triển của kháng thuốc điều trị ung thư
Trong kháng thuốc mắc phải, các khối u đáp ứng ban đầu với hóa trị sau đó xuất hiện kháng thuốc trong quá trình điều trị, thường do xuất hiện các dòng kháng thuốc trong quần thể tế bào ung thư.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Bệnh phổi do môi trường: nguyên lý nội khoa
Khí dạng hòa tan trong nước như ammonia được hấp thụ ở đường thở trên và gây kích thích và co phế quản phản ứng, trong khi khí ít hòa tan trong nước.
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Mất thị lực cấp và nhìn đôi
Một điểm mù chỉ giới hạn ở một mắt được gây ra bởi tổn thương phía trước ảnh hưởng đến thần kinh thị giác hoặc nhãn cầu, phương pháp dùng đèn đưa qua đưa lại có thể cho thấy.
Chụp cộng hưởng từ (MRI): nguyên lý nội khoa
Cardiac MRI được chứng minh hữu ích để đánh giá vận động thành tim và để đánh giá khả năng phát triển cơ tim trong bệnh tim thiếu máu cục bộ.
