- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Suy thận cấp: nguyên lý nội khoa
Suy thận cấp: nguyên lý nội khoa
Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa
Suy thận cấp được định nghĩa là sự tăng creatinin (Cr) trong máu [luôn tăng tương đối 50% hoặc tăng hoàn toàn bằng 44–88 μmol/l (0.5–1.0 mg/dl)], xảy ra ở ~5–7% bệnh nhân nhập viện. Nó làm tăng đáng kể tỉ lệ mắc bệnh và tỉ lệ tử vong trong bệnh viện. Suy thận cấp có thể được dự đoán trong một số trường hợp lâm sàng (ví dụ: sau chụp cản quang hoặc phẫu thuật lớn), và không có liệu pháp dược lý cụ thể nào hữu ích trong việc ngăn ngừa hay đảo ngược tình trạng này. Duy trì tối ưu tưới máu thận và thể tích nội mạch dường như là quan trọng trong hầu hết các trường hợp lâm sàng; các yếu tố quan trọng trong suy thận cấp gồm giảm thể tích tuần hoàn và những thuốc gây trở ngại cho tưới máu thận, và/hoặc sự lọc cầu thận [thuốc chống viêm non-sterioid (NSAIDs), thuốc ức chế men chuyển và thuốc ức chế thụ thể ATII].
Chẩn đoán nguyên nhân
Chia thành ba loại lớn (suy thận trước thận, tại thận và sau thận) có lợi ích lâm sàng đáng kể (Bảng). Suy thận trước thận thường gặp ở bệnh nhân nhập viện. Là kết quả của sự giảm thể tích thực [ví dụ: tiêu chảy, nôn, xuất huyết tiêu hóa hoặc nơi khác] hoặc giảm thể tích máu lưu thông hiệu quả hoặc đổ đầy dưới mức động mạch, v.v.., giảm tưới máu thận do lượng máu không đủ hoặc thừa. Giảm tưới máu thận có thể thấy ở suy tim sung huyết (do giảm cung lượng tim và/hoặc dùng thuốc giãn mạch mạnh), xơ gan (nhiều khả năng do giãn mạch ngoại vi và shunt động-tĩnh mạch), hội chứng thận hư và những tình trạng giảm protein máu nặng khác [protein máu toàn phần <54 g/l (<5.4 g/dl)], và bệnh mạch thận (vì hẹp cố định ở động mạch chính của thận hoặc các nhánh lớn). Nhiều thuốc có thể làm giảm tưới máu thận, đáng chú ý là NSAIDs. Thuốc chế men chuyển và ức chế thụ thể ATII có thể giảm lọc cầu thận nhưng khôngcó xu hướng làm giảm tưới máu thận.
Nguyên nhân của suy thận tại thận tùy thuộc vào lâm sàng. Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất. Một biến cố thiếu máu cục bộ được xác định rõ hoặc nhiễm độc (ví dụ: nhóm Aminoglycosid) có thể dẫn tới hoại tử ống thận cấp trong bệnh viện. Ngoài ra, bệnh nhân có thể nhập viện với hoại tử ống thận cấp kèm tiêu cơ vân; yếu tố nguy cơ thường gặp là nghiện rượu, hạ kali máu, và nhiều loại thuốc (Statin). Viêm kẽ thận dị ứng luôn do thuốc kháng sinh (Penicillin, Cephalosporin, Sulfonamid, Quinolon, và Rifampin), hoặc NSAIDs. Thuốc cản quang có thể gây suy thận cấp ở bệnh nhân có bệnh thận từ trước; nguy cơ cao hơn ở bệnh nhân đái tháo đường có bệnh thận mạn tính. Chụp động mạch vành, các can thiệp mạch khác, làm tan huyết khối, hoặc thuốc chống đông có thể dẫn tới tắc mạch do xơ vữa, là nguyên nhân gây suy thận cấp do ảnh hưởng đến cả huyết động và nhiễm khuẩn; viêm mạch mạng xanh tím, hiện tượng tắc mạch với mạch ngoại vi được bảo vệ, và bạch cầu ái toan là những gợi ý chẩn đoán quan trọng. Viêm cầu thận cấp và huyết khối mao mạch cũng có thể gây nên suy thận cấp. Huyết khối mao mạch có thể chia nhỏ thành các dạng khu trú ở thận (Hội chứng tan máu tăng urê huyết liên quan đến E.coli) và dạng hệ thống (bệnh xuất huyết giảm tiểu cầu huyết khối). Một loạt các loại thuốc có thể gây nên huyết khối mao mạch, gồm ức chế Calcineurin (Cyclosporin và Tacrolimus), Quinin, chống kết tập tiểu cầu (Ticlopidin), và hóa trị liệu (Mitomycin C và Gemcitabin). Những rối loạn liên quan đến xuất huyết giảm tiểu cầu huyết khối gồm nhiễm HIV, ghép tủy xương, lupus ban đỏ hệ thống, và hội chứng kháng phospholipid.
Suy thận sau thận là do tắc nghẽn đường tiết niệu, gặp nhiều ở khoa cấp cứu hơn là bệnh nhân đã nhập viện. Hay gặp ở nam hơn nữ, phần lớn thường do tắc niệu quản hoặc niệu đạo. Thỉnh thoảng, sỏi, nhú thận bị bong, hoặc bệnh ác tính (nguyên phát hoặc di căn) có thể gây tắc nghẽn đầu gần nhiều hơn.
Bảng. NHỮNG NGUYÊN NHÂN THƯỜNG GẶP CỦA SUY THẬN CẤP
Trước thận
Giảm thể tích.
Mất máu:
1. Mất dịch tiêu hóa (ví dụ: nôn, tiêu chảy)
2. Dùng lợi tiểu quá tích cực
Quá tải thể tích với tưới máu thận:
1. Suy tim sung huyết
2. Cung lượng tim thấp với rối loạn chức năng tâm thu
3. Hiệu suất cao (ví dụ: thiếu máu, nhiễm độc giáp
Xơ gan
1. Giảm protein máu nặng
2. Bệnh mạch thận
3. Thuốc: NSAIDs, Cyclosporin, ức chế men chuyển, ức chế thụ thể ATII, Cisplatin, các Aminoglycosid
Khác:
Tăng canxi máu, “khoang thứ ba” (ví dụ: viêm tụy, phản ứng viêm toàn thân), hội chứng gan thận
Tại thận
Hoại tử ống thận cấp:
1. Tụt huyết áp hoặc sốc, tăng urê huyết trước thận kéo dài, hội chứng nhiễm khuẩn huyết hậu phẫu, tiêu cơ vân, tan máu, thuốc
2. Thuốc cản quang, các Aminoglycosid, Cisplatin
Bệnh ống-kẽ khác:
1. Viêm kẽ thận dị ứng
2. Viêm bể thận (hai bên hoặc một bên ở thận đơn chức năng)
3. Nhiễm độc kim loại nặng
Bệnh vữa xơ tắc mạch-sau can thiệp mạch, làm tan huyết khối, hoặc dùng thuốc chống đông
Viêm cầu thận:
1. Bệnh liên quan tới kháng thể kháng bào tương của bạch cầu đa nhân: bệnh u hạt với viêm đa mạch (bệnh Wegener), viêm cầu thận thể không lắng đọng phức hợp miễn dịch vô căn, viêm đa động mạch nút
2. Bệnh liên quan tới kháng thể kháng màng đáy cầu thận; liên quan đến hoặc kèm theo sự tham gia của phổi (hội chứng Goodpasture)
3. Trung gian phức hợp miễn dịch
Viêm nội tâm mạc bán cấp do vi khuẩn, lupus ban đỏ hệ thống, chứng Cryoglobulin huyết (có hoặc không nhiễm virut viêm gan C), viêm cầu thận sau nhiễm khuẩn (thường sau nhiễm liên cầu)
Bệnh thận IgA và ban xuất huyết Schönlein-Henoch
Các bệnh nội mô cầu thận
Huyết khối mao mạch, tăng huyết áp ác tính, xơ cứng bì, hội chứng kháng phospholipid, tiền sản giật
Sau thận (tắc nghẽn đường tiết niệu)
Tắc nghẽn cổ bàng quang, sỏi bàng quang
Phì đại tuyến tiền liệt
Tắc nghẽn niệu quản do đè ép: Bệnh ác tính vùng chậu hoặc vùng bung, xơ hóa sau phúc mạc
Sỏi thận:
Hoại tử nhú thận kèm tắc nghẽn
Đặc trưng kết quả và chẩn đoán xâm lấn
Mọi bệnh nhân bị suy thận cấp biểu hiện một số mức độ của tăng urê huyết (tăng BUN và creatinin]. Các đặc điểm lâm sàng khác tùy thuộc vào nguyên nhân của bệnh thận. Bệnh nhân với tăng urê huyết trước thận do giảm thể tích luôn thấy tụt huyết áp tư thế đứng, nhịp nhanh, áp lực tĩnh mạch cảnhthấp, và khô niêm mạc. Bệnh nhân với tăng urê huyết sau thận và suy tim sung huyết (hội chứng tim thận) có thể thấy phình tĩnh mạch cảnh, tiếng ngựa phi T3, và phù ngoại vi và phù phổi Vì vậy, thăm khám lâm sàng là cần thiết cho chẩn đoán suy thận cấp trước thận. Nói chung, tỉ lệ BUN/creatinin có xu hướng cao (>20:1), nhiều hơn ở suy tim sung huyết và suy giảm thể tích hơn là xơ. Axit uric cũng có thể tăng không tương xứng ở xơ gan trước thận (do tăng tái hấp thu ở ống lượn gần). Hóa sinh nước tiểu có xu hướng cho thấy nồng độ thấp của natri (<10–20 mmol/l, <10 ở hội chứng gan thận) và bài tiết phân đoạn của natri (FENa) <1% (Bảng).
Tổng phân tích nước tiểu thường thấy trụ trong và một ít trụ hạt, không có các tế bào hay mảnh tế bào. Siêu âm thận luôn là bình thường.
Bệnh nhân suy thận tại thận có nhiều phàn nàn. Viêm cầu thận thường kèm tăng huyết áp và phù nhẹ đến vừa (liên quan đến ứ natri và protein niệu, và thỉnh thoảng có đái máu đại thể). Một bệnh có từ trước và/hoặc các dấu hiệu và triệu chứng ngoài da có thể có nếu viêm cầu thận trong hoàn cảnh của bệnh hệ thống, ví dụ bệnh viêm mạch hoặc lupus ban đỏ hệ thống; có thể có ho ra máu hoặc xuất huyết phổi (bệnh viêm mạch và hội chứng Goodpasture), đau/viêm khớp (bệnh viêm mạch hoặc lupus ban đỏ hệ thống), viêm thanh mạc(lupus ban đỏ hệ thống), và viêm xoang vô căn (bệnh viêm mạch). Hóa sinh nước tiểu có thể không khác biệt với bệnh nhân suy thận trước thận; thực tế, một số bệnh nhân viêm cầu thận có giảm tưới máu thận (vì nhiễm khuẩn cầu thận hoặc thiếu máu cục bộ) với tăng renin máu tổng hơp dẫn đến tăng thể tích cấp và tăng huyết áp.
Xét nghiệm cặn nước tiểu có thể rất hữu ích trong những trường hợp này.
Trụ hồng cầu, bạch cầu, và các mảnh tế bào là những đặc điểm của viêm cầu thận; trụ hồng cầu rất hiếm khi thấy trong các điều kiện khác (độ đặc hiệu cao). Trong cấu trúc của viêm thận nhiễm khuẩn (viêm cầu thận hoặc viêm kẽ thận, xem bên dưới), có thể tăng cản âm thận khi siêu âm. Không giống với bệnh nhân viêm cầu thận, bệnh nhân bị viêm kẽ thận ít khi có tăng huyết áp hay protein niệu; phải kể đến là viêm kẽ thận liên quan tới thuốc NSAIDs, là bệnh có thể có protein niệu do tổn thương cầu thận thay đổi tối thiểu. Đái máu và đái mủ có thể có ở xét nghiệm nước tiểu. Xét nghiệm tìm cặn ở bệnh viêm kẽ thận dị ứng, bạch cầu ái toan chiếm ưu thế trong nước tiểu (>10%) với vết Wright hay Hansel; tuy nhiên, bạch cầu ái toan trong nước tiểu có thể tăng do nhiều nguyên nhân khác trong suy thận cấp. Trụ bạch cầu cũng có thể có, đặc biệt trong viêm bể thận.
Xét nghiệm cặn nước tiểu ở bệnh nhân có thiếu máu cục bộ hoặc hoại tử nhiễm độc ống thận cấp sẽ đặc trưng bởi trụ hạt màu nâu bẩn và trụ chứa tế bào nội mô ống thận; tế bào nội mô ống thận tự do cũng có thể thấy. FENa đặc biệt >1% trong hoại tử ống thận cấp, những có thể <1% ở bệnh nhân hoại tử ống thận cấp nhẹ, không có thiểu niệu (do tiêu cơ vân) và ở bệnh nhân có nền là những rối loạn trước thận, như là suy tim sung huyết hoặc xơ gan.
Bệnh nhân suy thận sau thận do tắc nghẽn đường tiết niệu thường ít bị nặng hơn suy thận trước và tại thận, và những biểu hiện của bệnh chỉ thấy được khi tăng urê huyết rõ rệt [BUN >54 μmol/l (150 mg/dl), Cr >1060–1325 μmol/l (12–15 mg/dl)]. Sự giảm cô đọng nước tiểu thường bảo vệ bệnh nhân khỏi các biến chứng của quá tải dịch. Điện giải niệu luôn cho thấy FENa >1%, và soi cặn nước tiểu bằng kính hiển vi cho kết quả bình thường.
Siêu âm là chìa khóa giúp chẩn đoán. Có hơn 90% bệnh nhân suy thận cấp sau thận có tắc nghẽn đường tiết niệu trên siêu âm (giãn niệu quản, đài thận); âm tính giả gồm tắc ở sâu và niệu quản và/hoặc thận bị che lấp bởi khối u hoặc do xơ hóa sau màng bụng, cản trở dòng nước tiểu về mặt chức năng mà không có dãn nở về cấu trúc.
Bảng. CÁC CHỈ SỐ NƯỚC TIỂU TRONG CHẨN ĐOÁN PHÂN BIỆT TĂNG URÊ HUYẾT TRƯỚC VỚI TẠI THẬN
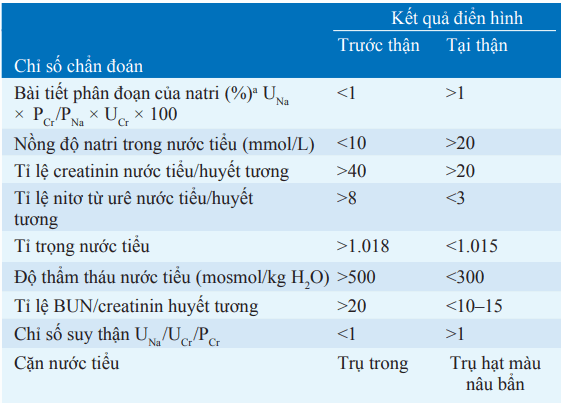
aChỉ số nhạy nhất
Các từ viết tắt: BUN: nitơ từ urê máu; PCr: nồng độ creatinin huyết tương; PNa: Nồng độ natri huyết tương; UCr: Nồng độ creatinin nước tiểu; UNa: nồng độ natri nước tiểu.
Điều trị suy thận cấp
Điều trị nên tập trung vào các nguyên nhân cụ thể. Ví dụ, bệnh nhân suy thận trước thận do mất dịch tiêu hóa có thể thoát khỏi suy thận cấp khá nhanh sau cung cấp dịch đường tĩnh mạch để tăng thể tích. Điều trị tương tự với suy thận trước thận với suy tim sung huyết sẽ phản tác dụng; trong trường hợp này, điều trị bệnh nền với thuốc giãn mạch và/hoặc thuốc tăng co mang lại nhiều lợi ích hơn.
Có ít nguyên nhân tại thận của suy thận cấp mà có biện pháp điều trị an toàn và hiệu quả. Viêm cầu thận liên quan đến bệnh viêm mạch hay lupus ban đỏ hệ thống có thể đáp ứng với glucocorticoid liều cao và thuốc gây độc tế bào (Cyclophosphamid); phương pháp điều trị bằng huyết tương đã tinh chế và thay huyết tương có thể hữu ích trong những trường hợp khác (hội chứng Goodpasture và hội chứng tan huyết urê huyết/xuất huyết giảm tiểu cầu huyết khối). Liệu pháp kháng sinh có thể đủ để điều trị suy thận cấp với viêm bể thận hoặc viêm nội tâm mạc. Có những quan điểm trái ngược về lợi ích của Glucocorticoid trong viêm kẽ thận dị ứng. Nhiều người bảo vệ ý kiến của họ với bằng chứng lâm sàng của suy thận tiến triển mặc dù ngưng thuốc độc với thận, hoặc bằng chứng sinh thiết của khả năng hồi phục, bệnh nặng.
Điều trị tắc nghẽn đường dẫn niệu thường phải hội chẩn với một bác sĩ niệu học. Các can thiệp đơn giản như đặt sonde Foley hoặc phức tạp như đặt stent niệu quản và/hoặc dẫn lưu thận có thể đặt ra.
Lọc máu trong suy thận cấp và phục hồi chức năng thận
Phần lớn trường hợp suy thận cấp ở cộng đồng hay trong bệnh viện được điều trị với phương pháp bảo tồn, thời gian, và kiên trì. Nếu tổn thương suy thận cấp không trước thận vẫn tiếp diễn thì lọc máu phải được đặt ra. Chỉ định của lọc máu gồm quá tải dịch kháng thuốc lợi tiểu; tăng kali máu; bệnh não mà không giải thích bằng cách nào khác; viêm màng ngoài tim, viêm màng phổi, hoặc các viêm thanh mạc nhiễm khuẩn khác; và nhiễm toan chuyển hóa nặng, ảnh hưởng đến chức năng hô hấp hoặc tuần hoàn-có thể phục hồi tổn thương từ bệnh cấp ngoài thận. Vì vậy, lọc máu cần được chỉ định rộng trong những trường hợp trên. Không có khả năng cung cấp đủ dịch cần thiết cho kháng sinh, thuốc làm tăng co cơ và các thuốc khác, và/hoặc chất dinh dưỡng cũng nên được chỉ định lọc máu cấp.
Các chọn lựa lọc máu cho suy thận cấp gồm (1) chạy thận nhân tạo liên tục, (2) lọc màng bụng, và (3) liệu pháp thay thế thận liên tục (phương pháp thẩm tách-siêu lọc máu tĩnh-tĩnh mạch hoặc động-tĩnh mạch liên tục).
Phần lớn bệnh nhân được điều trị bằng chạy thận nhân tạo liên tục. Chưa rõ liệu lọc máu 3 lần một tuần là đủ hay cần nhiều hơn. Ít trung tâm dựa vào lọc màng bụng để điều trị suy thận cấp (các nguy cơ gồm nhiễm khuẩn liên quan đến đặt ống thông trong màng bụng và suy hô hấp do chướng bụng). Ở một vài trung tâm, liệu pháp thay thế thận liên tục chỉ được chỉ định khi bệnh nhân không chạy thận nhân tạo liên tục được, thường là do tăng huyết áp; những nơi khác thì dùng phương pháp này như một chọn lựa cho bệnh nhân ở khoa hồi sức tích cực. Kỹ thuật lọc máu Hybrid, là một lọc máu chậm hiệu quả thấp, có thể được dùng ở những nơi mà liệu pháp thay thể thận liên tục không sử dụng được.
Bài viết cùng chuyên mục
Viêm gan mãn tính: nguyên lý chẩn đoán điều trị
Một số bệnh nhân có xuất hiện các biến chứng xơ gan: cổ trướng, dãn tĩnh mạch chảy máu, bệnh lý não, và lách to.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Xét nghiệm chức năng gan: nguyên lý nội khoa
Đo mức độ hoạt động của các yếu tố đông máu, đông máu kéo dài do thiếu hoặc các yếu tố đông máu kém hoạt động; tất cả các yếu tố đông máu trừ yếu tố VIII được tổng hợp trong gan.
Sỏi ống mật chủ: nguyên lý chẩn đoán điều trị
Sỏi ống mật chủ có thể phát hiện tình cờ, đau quặn mật, vàng da tắc mật, viêm đường mật hoặc viêm tụy.
Cổ trướng: nguyên lý nội khoa
Đánh giá thường quy gồm khám toàn diện, protein, albumin, glucose, đếm và phân biệt tế bào, nhuộm Gram và nhuộm kháng acid, nuôi cấy, tế bào học; một số ca cần kiểm tra amylase.
Ho ra máu: nguyên lý nội khoa
Khái huyết thường có nguồn gốc từ phế quản có kích thước từ nhỏ đến trung bình. Vì nguồn cấp máu thường là từ động mạch phế quản, nên có khả năng mất máu nhanh chóng.
Nhiễm trùng huyết và sốc nhiễm trùng
Tỷ lệ mắc bệnh và tử vong liên quan đến nhiễm trùng huyết tăng theo tuổi và tình trạng bệnh trước đó, với hai phần ba các trường hợp xảy ra trên bệnh nhân có các bệnh lý kèm theo nặng.
Nhiễm trùng huyết mà không có ổ nhiễm trùng rõ ràng
Bệnh Tularemia và bệnh dịch hạch có thể gây ra hôi chứng thương hàn hoặc nhiễm trùng huyết với tỷ lệ tử vong khoảng 30 phần trăm và nên được nghĩ đến khi có yếu tố dịch tễ.
Mất ngôn ngữ: nguyên lý nội khoa
Mặc dù các lời nói nghe có vẻ đúng ngữ pháp, hài hòa và trôi chảy, nhưng hầu như là không hiểu được do lỗi về cách dùng từ, cấu trúc, thì và có các lỗi loạn dùng từ ngữ.
Các bệnh phổi kẽ riêng biệt
Viêm phổi kẽ không điển hình về khía cạnh mô bệnh có thể thấy hình ảnh của bệnh về mô liên kết, liên quan tới dùng thuốc và viêm phổi ái toan.
Tiếp cận theo dõi monitor: nguyên lý nội khoa
Các sai sót y khoa thường xảy ra ở ICU. Các tiến bộ về kĩ thuật cho phép nhiều bệnh nhân ít hoặc không có cơ hội phục hồi có nhiều cơ hội hơn khi nằm ở ICU.
Viêm thanh quản và nắp thanh quản
Bao gồm làm ẩm, hạn chế nói, và cấy vi khuẩn ra GAS điều trị kháng sinh. Điều trị viêm thanh quản mạn tính phụ thuộc vào tác nhân gây bệnh, xác định thường đòi hỏi phải sinh thiết với cấy.
Suy giảm chức năng thần kinh ở bệnh nhân nặng
Phần lớn những bệnh nhân ở ICU tiến triển thành mê sảng, được mô tả bởi những thay đổi cấp tính về trạng thái tâm thần, giảm tập trung, suy nghĩ hỗn loạn.
Xơ vữa động mạch ngoại vi: nguyên lý nội khoa
Đo áp lực và siêu âm Doppler mạch ngoại vi trước và trong khi hoạt động nhằm định vị chỗ hẹp, chụp cộng hưởng từ mạch máu, chụp CT mạch máu.
Mệt mỏi toàn thân
Vì có nhiều nguyên nhân gây ra mệt mỏi, nên việc hỏi bệnh sử kĩ lưỡng, hỏi lược qua các cơ quan, và khám lâm sàng rất quan trọng để thu hẹp và tập trung vào các nguyên nhân phù hợp.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Đau lưng dưới: nguyên lý nội khoa
Đau tại chỗ gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương
Suy giáp: nguyên lý chẩn đoán điều trị
Ở những vùng đủ iốt, bệnh tự miễn và nguyên nhân do thầy thuốc là những nguyên nhân phổ biến nhất của suy giáp.
Rối loạn cương dương: rối loạn hệ sinh sản nam giới
Tiền sử cương dương buổi sáng sớm hoặc đêm là hữu ích cho việc phân biệt cương dương sinh lý với rối loạn cương dương do tâm lý.
Tràn dịch màng phổi: nguyên lý nội khoa
Hai phân loại chính của tràn dịch màng phổi là dịch thấm, gây nên bởi tác động toàn thân lên sự tạo thành dịch màng phổi hoặc tái hấp thu.
Nuốt nghẹn: nguyên lý nội khoa
Xem xét điều trị thử thuốc chống trào ngược, nếu không đáp ứng, theo dõi pH thực quản lưu động 24 giờ, nếu âm tính, đo áp lực thực quản có thể biết được rối loạn vận động.
Ghép thận: nguyên lý nội khoa
Tạng ghép của người sống cho kết quả tốt nhất, phần vì tối ưu hóa sự liên kết các mô và phần vì thời gian đợi chờ có thể giảm đến mức tối thiểu.
Đau hay tê mặt: thần kinh sinh ba (V)
Cần phải phân biệt các hình thức đau mặt phát sinh từ bệnh ở hàm, răng, hay xoang, nguyên nhân ít gặp gồm herpes zoster hay khối u.
Co giật và động kinh: nguyên lý chẩn đoán và điều trị
Khám tổng quát gồm tìm kiếm chỗ nhiễm trùng, chán thương, độc chất, bệnh hệ thống, bất thường thần kinh da, và bệnh mạch máu.
Điện tâm đồ: nguyên lý nội khoa
Hệ thống mặt phẳng trán đứng dọc được dùng để tính trục điện học, độ lệch của QRS trong mỗi chuyển đạo xác định là lớn nhất và nhỏ nhất.
