- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Đau thắt ngực không ổn định và nhồi máu ST không chêch
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đau thắt ngực không ổn định (UA) và nhồi máu ST không chêch (NSTEMI) đều thuộc hội chứng mạch vành cấp, biểu hiện lâm sàng, và chiến lược điều trị tương tự nhau.
Biểu hiện lâm sàng
Đau thắt ngực không ổn định bao gồm (1) cơn đau thắt ngực khởi phát cấp tính, trầm trọng, (2)đau thắt ngực lúc nghỉ ngơi hoặc khi vận động nhẹ, và (3) tăng cường độ và tần suất đau thắt ngực thời gian gần đây. Nhồi máu ST không chêch được chẩn đoán khi triệu chứng đau thắt ngực kèm theo bằng chứng hoại tử cơ tim (vd : tăng men tim ). Một số bệnh nhân nhồi máu ST không chêch có các triệu chứng tương tự như STEMI-2 bệnh trên được chẩn đoán phân biệt bằng điện tâm đồ.
Thăm khám lâm sàng
Có thể bình thường hoặc kèm theo đổ mồ hôi , da lạnh tái, nhịp nhanh , tiếng T4, ran đáy phổi; nếu vùng thiếu máu rộng, có thể có tiếng T3, hạ huyết áp.
Điện tâm đồ
Hay gặp nhất là ST chênh xuống và/hoặc sóng T đảo ngược; không như STEMI, không có sóng Q.
Dấu ấn sinh học tim
CK-MB và/hoặc troponin đặc hiệu cho tim (đặc hiệu hơn và nhạy hơn để phát hiện hoại tử cơ tim) đều tăng trong nhồi máu ST không chêch. Troponin có thể tăng nhẹ ở bệnh nhân có suy tim sung huyết, viêm cơ tim, hoặc thuyên tắc phổi.
Điều trị
Bước đầu là phân loại bệnh nhân dựa trên triệu chứng của Bệnh mạch vành (CAD) và hội chứng mạch vành cấp cũng như là xác định được các bệnh nhân có nguy cơ cao.
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính, nghiệm pháp gắng sức (hoặc CT mạch máu nếu khả năng bệnh mạch vành thấp) có thể được sử dụng để đánh giá thêm.
Điều trị đau thắt ngực không ổn định (UA) và nhồi máu ST không chêch gồm (1) chống hình thành huyết khối trong mạch vành, và (2) mục tiêu phục hồi cân bằng giữa cung và cầu oxygen của cơ tim . Bệnh nhân với chỉ số nguy cơ cao thì điều trị hiệu quả nhất là can thiệp mạch vành.
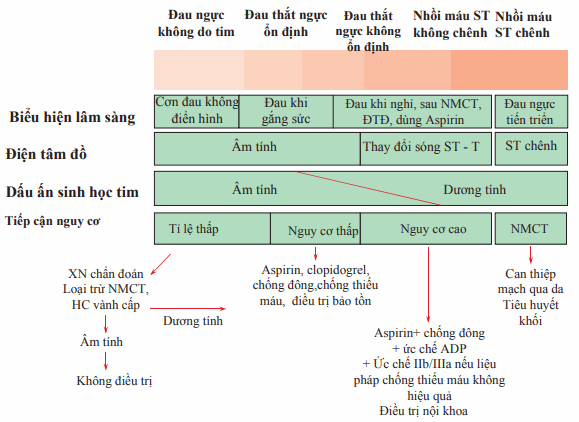
Hình. Phân tầng nguy cơ và điều trị bệnh nhân khi nghi ngờ mắc bệnh mạch vành.
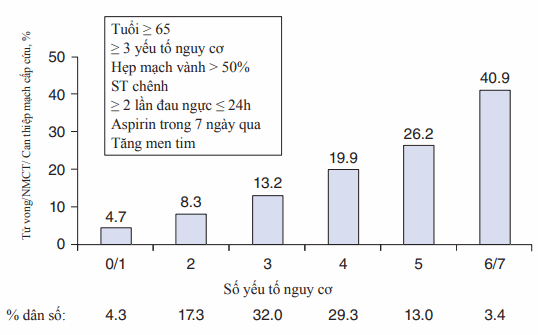
Hình. Thang điểm đánh giá đau thắt ngực không ổn định (UA) và nhồi máu ST không chêch. Số lượng các yếu tố nguy cơ liên quan đến tỉ lệ tử vong, nhồi máu cơ tim và cần tái thông mạch cấp cứu trong vòng 14 ngày.
Liệu pháp chống huyết khối
Aspirin (bắt đầu 325 mg , sau đó 75–325 mg/ngày).
Đồng vận thụ thể ADP tiểu cầu: Clopidogrel (300–600 mg đường uống load, sau đó 75 mg/ngày) trừ khi có nguy cơ mất máu nặng hoặc phẫu thuật bắc cầu mạnh vành ngày sau đó (CABG) ; thuốc thay thế bao gồm ticagrelor [180 mg đường uống, sau đó 90 mg PO bid (liều aspirin mạn không nên quá 100 mg mỗi ngày)] hoặc prasugrel (60 mg PO, sau đó 10 mg mỗi ngày) nếu PCI được lên kết hoạch.
Chống đông máu: Heparin không phân đoạn (UFH) [60U/kg sau đó 12 (U/kg)/giờ (tối đa 1000 U/giờ)] để đạt được aPTT 1.5–2.5 × control, or heparin khối lượng phân tử thấp (e.g., enoxaparin 1 mg/kg SC q12h), tốt hơn UFH trong việc giảm các biến cố tim mạch tương lai. Thuốc thay thế bào gồm (1) Ức chế yếu tố Xa fondaparinux(2.5 mg SC mỗi ngày), kèm theo nguy cơ chảy máu thấp, hoặc (2) ức chế trược tiếp thrombin bivalirudin [0.1 mg/kg, sau đó 0.25 (mg/kg)/giờ], sẽ gây chảy máu ít hơn ở bệnh nhân đang thông tim so với UFH thêm vào thuốc ức chế GP IIb/IIIa.
Với bệnh nhân không ổn định có nguy cơ cao sẽ làm PCI,xem xét sử dụng đối vận thụ thể GP IIb/IIIa truyền tĩnh mạch [VD: tirofiban, 0.4(μg/kg)/phút × 30phút,sau đó 0.1 (μg/kg)/phút trong 48–96giờ; or eptifibatide, 180-μg/kg bolus, then 2.0 (μg/kg)/phút trong 72–96giờ].
Liệu pháp chống thiếu máu
Nitroglycerin 0.3–0.6 mg dưới lưỡi hoặc xịt đường miệng. Nếu còn đau ngực sau 3 liều cách nhau 5phút ,xem xét sử dụng nitroglycerin đường tĩnh mạch (5–10 μg/phút,sau đó tăng 10 μg/phút mỗi 3–5 phút đến khi triệu chứng giảm hoặc huyết áp tâm thu <100 mmHg). Không dùng nitrates ở bệnh nhân có sử dụng ức chế phosphodiesterase-5 gần đây vì lý do rối loạn cương dương (VD không trong vòng 24 giờ dùng sidenafil hoặc 48 giờ dùng tadalafil).
Chẹn beta giao cảm (vd., metoprolol 25–50 mg uống 6h/1 lần) để đạt nhịp tim 50–60 lần/phút. Với bệnh nhân có chống chỉ định với bate blocker (vd, co thắt phế quản), cân nhắc dùng verapamil tác dụng kéo dài hoặc diltiazem.
Các khuyến cáo kèm theo
Tiếp nhận vào đơn vị chăm sóc với theo dõi ECG liên tục, cho nghỉ tại giường.
Xem xét sử dụng morphine sulfate 2–5 mg đường tĩnh mạch q5-30phút với bệnh nhân đau ngực dai dẳng.
Sử dụng thêm ức chế men HMG-CoA reductase (khởi đầu liều cao, vd atorv- astatin 80 mg mỗi ngày) và xem xét dùng ức chế men chuyển.
Liệu pháp xâm lấm và bảo tồn
Ở bệnh nhân có nguy cơ cao nhất, can thiệp sớm (chụp mạch vành trong vòng ~48 h theo sau bởi can thiệp qua da hoặc phẫu thuật bắc cầu mạch vành) cải thiện kết quả điều trị. Ở bệnh nhân có nguy cơ thấp hơn, chụp mạch có thể hoãn lại nhưng nên theo dõi nếu nhồi máu cơ tim tự xảy ra ( đau thắt ngực hoặc ST chênh lúc nghỉ ngơi hoặc với vận động tối thiểu) hoặc được kích thích bởi nghiệm pháp gắng sức.
Bảng. KHUYẾN CÁO MỨC I CHO CHỈ ĐỊNH CAN THIỆP MẠCH SỚM
Đau thắt ngực tái lại/thiếu máu khi nghỉ ngơi hoặc vận động nhẹ mặc dù đã sử dụng liệu pháp chống thiếu máu.
Tăng TnT hoặc TnI tim.
ST chênh xuống mới xuất hiện.
Thiếu máu tái lại với Suy tim sung huyết hoặc hở van 2 lá nặng dần.
Nghiệm pháp gắng sức dương tính.
Chức năng tâm thu thất trái <0.40.
Bất ổn huyết động hoặc hạ huyết áp.
Nhịp nhanh thất kéo dài.
PCI trong vòng 6 tháng trước, hoặc vừa mới CABG.
Chỉ số nguy cơ cao.
Viết tắt: CABG, phẫu thuật bắc cầu mạch vành; LVEF, phân suất tống máu
thất trái; PCI, can thiệp mạch vành dưới da; TnI, troponin I; TnT, troponin T.
Điều trị lâu dài
Nhấn mạnh tầm quan trọng của dừng hút thuốc, đạt được cân nặng lý tưởng, chế độ ăn ít mỡ trans và bão hòa, thể dục thường xuyên; những nguyên tắc trên có thể được thúc đẩy bằng cách khuyến khích bệnh nhân tham gia chương trình tái tạo tim.
Tiếp tục sử dụng aspirin, clopidogrel (hoặc prasugrel hoặc ticagrelor), beta blocker, statin, và ức chế men chuyển ACE hoặc chẹn thụ thể angiotensin (đặc biệt trong trường hợp tăng huyết áp, hoặc tiểu đường, hoặc phân suất tống máu giảm).
Bài viết cùng chuyên mục
Tăng bạch cầu: nguyên lý nội khoa
Bệnh lý huyết học, bệnh bạch cầu, u lympho, hội chúng tăng sinh tủy mạn ác tính và loạn sản tủy, thiếu máu tan máu, giảm bạch cầu trung tính mạn vô căn.
Hội chứng rối loạn tăng sinh tủy: nguyên lý nội khoa
Bệnh nhân được kiểm soát hiệu quả bằng trích máu tĩnh mạch. Một số bệnh nhân cần cắt lách để kiểm soát triệu chứng và một số bệnh nhân ngứa nặng được điều trị hiệu quả bằng psoralens và tia UV.
Điều trị đau: nguyên lý nội khoa
Thuốc giảm đau có chất gây nghiện dùng đường uống hoặc đường tiêm có thể dùng trong nhiều trường hợp đau nặng. Đây là những thuốc hiệu quả nhất.
Tăng nồng độ cholesterol đơn thuần
Hiếm gặp người có hàm lượng cholesterol HDL tăng rõ rệt cũng có thể làm tăng nồng độ cholesterol toàn phần huyết thanh.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Hội chứng chuyển hoá: nguyên lý nội khoa
Sự gia tăng các chất chuyển hoá của acid béo nội bào góp phần vào sự đề kháng insulin bằng cách hạn chế con đường tín hiệu insulin và gây tích tụ triglycerides ở xương.
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Ung thư phổi: nguyên lý nội khoa
Khối u trung tâm nội phế quản gây ho, ho ra máu, khò khè, khó thở, viêm phổ. Tổn thương ngoại biên gây đau, ho, khó thở, triệu chứng của áp xe phổi bắt nguồn từ khối chiếm chỗ.
Bệnh phổi tắc nghẽn mạn tính (COPD): nguyên lý nội khoa
Bệnh phổi tắc nghẽn mạn tính là bệnh tiến triển, tuy nghiên, tốc độ giảm chức năng phổi thường sẽ chậm đáng kể nếu ngừng hút thuốc.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Bệnh tim bẩm sinh ở người lớn: nguyên lý nội khoa
Phương pháp điều trị bị giới hạn và bao gồm dãn động mạch phổi và xem xét ghép đơn lá phổi kèm sửa chữa khiếm khuyết ở tim, hoặc cấy ghép tim phổi.
Phù: nguyên lý nội khoa
Giới hạn ở một cơ quan đặc biệt hoặc giường mạch máu, dễ dàng phân biệt được với phù toàn thân, Phù một bên chi thường do tắc tĩnh mạch hoặc mạch bạch huyết
Viêm cột sống dính khớp: nguyên lý chẩn đoán và điều trị
MRI là lựa chọn khi phim x quang không chuẩn bị không cho thấy bất thường khớp cùng-chậu và có thể cho thấy viêm nội khớp sớm, thay đổi sụn.
Viêm xoang cấp tính: nguyên lý nội khoa
Rất khó để phân biệt viêm xoang do virus hay vi khuẩn trên lâm sàng, mặc dù nguyên nhân do virus thường gặp nhiều hơn so với vi khuẩn.
Thiếu hụt Androgen: thiếu hụt hệ sinh sản nam giới
Việc khám lâm sàng nên tập trung vào các đặc tính sinh dục phụ như mọc râu, lông nách, lông ở ngực và vùng mu, vú to ở nam.
Vô sinh nữ: rối loạn hệ sinh sản nữ giới
Các đánh giá ban đầu bao gồm khai thác thời điểm giao hợp thích hợp, phân tích tinh dịch ở nam giới, xác định sự rụng trứng ở nữ, và, trong phần lớn các trường hợp.
Tiếp cận bệnh nhân đau: nguyên lý nội khoa
Đau xuất chiếu là do sự hội tụ của các điểm nhận cảm đau từ và tạng trên một dây thần kinh nhất định được truyền đến não. Bởi vì các sự hội tụ này, đầu vào từ những cấu trúc sâu hoặc từ các vùng của da.
Viêm khớp phản ứng: nguyên lý chẩn đoán và điều trị
Viêm khớp phản ứng liên quan đến viêm khớp cấp tính không có mủ đang có biến chứng nhiễm trùng nơi khác trong cơ thể.
Suy tim: nguyên lý nội khoa
X quang ngực có thể thấy tim to, tái phân phối tuần hoàn phổi, đường Kerley B, tràn dịch màng phổi. Rối loạn chức năng co bóp và tâm trương thất trái có thể tiếp cận bằng siêu âm tim Doppler.
Phù phổi cấp: nguyên lý nội khoa
Bệnh nhân có biểu hiện bệnh lý nặng, thường vã mồ hôi, đột ngột ngồi bật dậy, thở nhanh, xanh tái có thể biểu hiện. Ran phổi hai phế trường, tiếng tim thứ ba có thể xuất hiện.
Hội chứng thận hư: nguyên lý nội khoa
Ngoài phù, biến chứng của hội chứng thận hư có thể kể đến như huyết khối tĩnh mạch và các biến cố huyết khối tắc mạch khác, nhiễm trùng, thiếu vitamin D.
Bệnh phổi kẽ: nguyên lý nội khoa
Các triệu chứng thường gặp trong bệnh phổi kẽ bao gồm khó thở và ho khan. Triệu chứng ban đầu và thời gian khởi phát có thể hỗ trợ trong chẩn đoán phân biệt.
Viêm họng cấp: nguyên lý nội khoa
Điều trị kháng sinh cho bệnh nhân nhiễm GAS và được khuyến cáo để ngăn chặn sự tiến triển của bệnh sốt thấp khớp. Điều trị triệu chứng của viêm họng do virus thường là đủ.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Tiếp cận bệnh nhân hỗ trợ thở máy: nguyên lý nội khoa
Bệnh nhân có bệnh nặng thường được chỉ định thở máy. Trong thời gian hồi sức ban đầu, những nguyên tắc tiêu chuẩn của hỗ trợ tim mạch nâng cao nên được theo dõi.
