- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Huyết khối tăng đông
Huyết khối tăng đông
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4 đến 10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nghĩ đến ở các bệnh nhân có tiền sử nhiều đợt huyết khối tĩnh mạch tái phát [VD huyết khối tĩnh mạch sâu (DVT), nhồi máu phổi (PE)].
Nguyên nhân huyết khối
(1) ứ máu tĩnh mạch (VD mang thai, không vận động);
(2) viêm mạch;
(3) ung thư và hội chứng rối loạn tăng sinh tủy;
(4) thuốc tránh thai đường uống;
(5) kháng thể kháng đông trong lupus kháng phospholipid tiểu cầu, kích thích đông máu;
(6) giảm tiểu cầu do heparin;
(7) thiếu yếu tố chống đông nội sinh-antithrombin III, protein C, protein S;
(8) yếu tố V Leiden-đột biến ở yếu tố V (Arg → Glu ở vị trí 506) gây kháng protein C hoạt hóa, chiếm 25% trường hợp huyết khối tái phát;
(9) đột biến gen prothrombin-Glu → Arg ở vị trí 20210 gây tăng nồng độ prothrombin; chiếm khoảng 6% huyết khối;
(10) khác-hemoglobin niệu kịch phát về đêm, dysfibrinogenemias (fibrinogen bất thường).
Điều trị huyết khối
Xác định bệnh nền khi có thể, điều trị warfarin kéo dài được chỉ định trong những trường hợp khác.
Thuốc chống đông
1. Heparin (Bảng)-tăng cường hoạt động của antithrombin III; dùng đường tiêm. Heparin trọng lượng phân tử thấp là lựa chọn chuẩn (enoxaparin hoặc dalteparin). Tiêm dưới da, theo dõi PTT không cần thiết và nóít có khả năng tạo ra kháng thể và gây giảm tiểu cầu. Liều thường dùng 100 U/kg tiêm dưới da 2 lần/ngày. Heparin chưa phân đoạn chỉ được thay thế khi không có heparin trọng lượng phân tử thấp. Ở người lớn, liều heparin chưa phân đoạn là 25,000–40,000 U truyền tĩnh mạch liên tục trong 24 h sau đó khởi đầu tiêm tĩnh mạch bolus 5000 U; theo dõi PTT sau đó; nên duy trì cao hơn giới hạn bình thường 1.5 đến 2 lần. Dự phòng chống đông để giảm nguy cơ huyết khối tĩnh mạch được khuyến khích ở một số bệnh nhân (VD hậu phẫu, bất động) (Bảng 70-1). Liều dự phòng heparin chưa phân đoạn là 5000 U tiêm dưới da 2-3 lần/ngày. Biến chứng chủ yếuc ủa heparin chưa phân đoạn là chảy máu-kiểm soát bằng cách ngừng heparin; với xuất huyết nặng, tiêm protamine (1 mg/100 U heparin); dẫn đến trung hòa nhanh chóng.
2. Warfarin (Coumadin)-kháng vitamin K, giảm nồng độ các yếu tố II, VII, IX, X và chống đông proteins C và S. Tiêm 2–3 ngày; khởi đầu 5–10 mg uống 1 lần/ngày tiếp theo chỉnh liều hàng ngày để giữ PT 1.5–2 lần PT điều chỉnh hoặc 2–3 lần nếu dùng chỉ số bình thường hóa quốc tế (INR). Các biến chứng gồm xuất huyết, hoại tửda do warfarin (hiếm, xảy ra ở bệnh nhân thiếu hụt protein C), gây quái thai. Tiêm vitamin K giúp đảo ngược hiệu quả warfarin; truyền huyết tương tươi đông lạnh nếu cần hóa giải tác dụng khẩn cấp. Nhiều thuốc có tác dụng hiệp đồng hoặc đối kháng warfarin. Thuốc hiệp đồng gồm chlorpromazine, chloral hydrate, sulfonamides, chloramphenicol, kháng sinh phổ rộng khác, allopurinol, cimetidine, chống trầm cảm 3 vòng, disulfiram, nhuận tràng, salicylat liều cao, thyroxine, clofibrate. Một số bệnh nhân nhạy cảm với warfarin có các khiếm khuyết về gen chuyển hóa thuốc. Thuốc đối kháng gồm vitamin K, barbiturat, rifampin, cholestyramine, tránh thai đường uống, thiazides.
Bảng. CHỐNG ĐÔNG BẰNG HEPARIN TRỌNG LƯỢNG PHÂN TỬ THẤP VÀ HEPARIN CHƯA PHÂN ĐOẠN
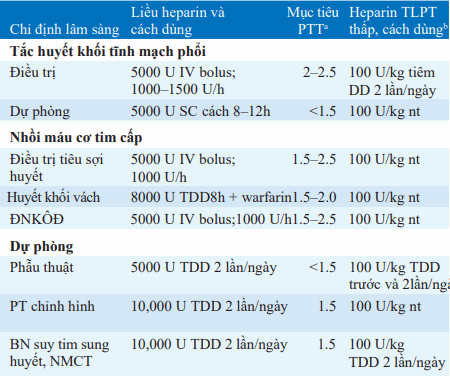
aKiểm soát thời gian bình thường; giả định PTT được chuẩn hóa theo nồng độ heparin để gấp 1.5–2.5 giá trị bình thường 0.2–0.4 U/mL; nếu PTT bình thường (27–35 s), bắt đầu với 5000 U bolus 1300 U/h truyền, theo dõi PTT; nếu PTT kiểm tra lại <50s, bolus lại với 5000 U và truyền tăng lên 100 U/h; nếu PTT kiểm tra lại 50–60 s, tăng tốc độ truyền lên 100 U/h; nếu PTT kiểm tra lại 60–85 s, không đổi; nếu PTT kiểm tra lại 85–100 s, giảm tốc độ truyền 100 U/h; nếu PTT kiểm tra lại 100–120 s, dừng truyền 30 phút và giảm tốc độ 100 U/h khi bắt đầu lại; nếu PTT kiểm tra lại >120 s, dừng truyền 60 phút và giảm tốc độ 200 U/h khi bắt đầu lại.
bHeparin TLPT thấp không ảnh hưởng PTTvà PTT không được dùng để chỉnh liều.
Viết tắt: ĐNKÔĐ: đau ngực không ổn định; NMCT: nhồi máu cơ tim; TDD: tiêm dưới da; nt: như trên
3. Fondaparinux-một pentapeptide ức chế trực tiếp yếu tố Xa. Liều dự phòng 2.5 mg tiêm dưới da hàng ngày, liều điều trị huyết khối 7.5 mg tiêm dưới da hàng ngày và không cần theo dõi. Không giống heparins, thuốc không kết hợp với yếu tố 4 tiểu cầu và không kích thích khsang thể gây nên xuất huyết giảm tiểu cầu do heparin. Apixaban và rivaroxaban là thuốc ức chế yếu tố Xa đường uống. Apixaban (5mg uống 2 lần/ngày) có hiệu quả như warfarin trong HKTM sâu và hiệu quả hơn trong phòng đột quỵ do rung nhĩ (AF).
4. Argatroban and lepirudin-thuốc ức chế thrombin trực tiếp. Các thuốc này được so sánh với heparin trọng lượng phân tử thấp và thường dủng ở bệnh nhân xuất huyết giảm tiểu cầu do heparin. Theo dõi cả 2 bằng PTT hoạt hóa. Dabigatran (150 mg uống 2 lần/ngày) là thuốc ức chế thrombin đường uống và có tác dụng không kém warfarin trong cả huyết khối tĩnh mạch sâu và phòng đột quỵ do rung nhĩ.
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4-10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền; huyết khối tĩnh mạch bắp chân có nguyên nhân rõ ràng, 3 tháng; huyết khối tĩnh mạch sâu đầu gần hoặc vô căn hoặc nhồi máu phổi, 6-12 tháng; huyết khối tĩnh mạch sâu vô căn tái phát, tối thiểu 12 tháng; tắc mạch cso yếu tố nguy cơ liên tục, kéo dài, không hạn định. Thuốc ức chế Xa và thrombin đường uống mới dễ dùng hơn warfarin nhưng đắt hơn nhiều.
Thuốc tiêu sợi huyết
Chất hoạt hóa plasminogen mô làm tan cục máu đông bằng cách kích hoạt plasmin, chất phân hủy fibrin. Các dạng có sẵn gồm streptokinase, urokinase, anistreplase (phức hợp kích hoạt plasminogen streptokinase acyl hóa) và ba hình thức đơn giản khác của chất hoạt hóa plasminogen mô tái tổ hợp (tPA): alteplase, tenecteplase và reteplase. Chỉ định gồm điều trị huyết khối tĩnh mạch sâu với tỷ lệ hội chứng hậu viêm tĩnh mạch (ứ máu tĩnh mạch mạn tính, loét da) thấp hơn so với dùng heparin; tắc mạch phổi lớn, tắc động mạch đoạn cuối, điều trị nhồi máu cơ tim cấp (NMCT), đau thắt ngực không ổn định. Liều dùng:
(1) tPA-NMCT cấp và tắc mạch phổi lớn (người lớn >65 kg), 10-mg tiêm tĩnh mạch bolus trong 1–2 phút, sau đó 50 mg tiêm tĩnh mạch 1h và 40 mg tiêm tĩnh mạch trong 2h tiếp theo (tổng liều = 100 mg). tPA hiệu quả hơn không đáng kể nhưng đắt hơn streptokinase trong điều trị NMCT cấp.
(2) Streptokinase-trong NMCT cấp, 1.5 triệu IU tiêm tĩnh mạch 60 phút; hoặc 20,000 IU bolus truyền vào động mạch vành, sau đó 2000 IU/phút trong 60 phút vào động mạch vành. Trong nhồi máu phổi hoặc huyết khối động mạch hoặc tĩnh mạch sâu, 250,000 IU trong 30 phút, sau đó 100,000 IU/h trong 24 h (NMP) hoặc 72 h (huyết khối động mạch hoặc tĩnh mạch sâu).
(3) Urokinase-nhồi máu phổi, 4400 IU/kg tiêm tĩnh mạch 10 phút, sau đó 4400 (IU/kg)/h tiêm tĩnh mạch 12 h.
Tiêu sợi huyết thường dùng sau giai đoạn điều trị bằng heparin. Tiêu sợi huyết cấm dùng ở bệnh nhân (1) chảy máu trong hoạt động; (2) tai biến mạch não gần (<2–3 tháng); (3) u nội sọ, phình mạch hoặc mới chấn thương đầu.
Chống kết dính tiểu cầu
Aspirin ức chế chức năng tiểu cầu bằng cách ức chế men cyclooxygenase (COX-1) tổng hợp thromboxane A2. Thuốc thienopyridin (ticlopidine và clopidogrel) ức chế kết tập tiểu cầu do tác động ADP bằng cách chẹn thụ thể (P2Y12). Dipyridamole ức chế phosphodiesterase, men làm tăng nồng độ cAMP và kích hoạt tạo cục máu đông. Chất đối kháng glycoprotein IIb/IIIa (GPIIb/IIIa) chẹn các thụ thể integrin trên tiểu cầu và chống kết tập tiểu cầu. 3 loại thuốc hiện dùng: abciximab, đoạn kháng thể Fab kết hợp với thể hoạt động của GPIIb/IIIa; eptifibatide, một heptapeptide vòng gồm KGD tripeptide motif mà thụ thể GPIIb/IIIa nhận ra; và tirofiban, dẫn xuất tyrosine mô phỏng KGD motif. Aspirin (160–325 mg/d) cộng clopidogrel (liều 400-mg sau đó 75 mg/d) có thể hiệu quả trong giảm tỷ lệ mắc các tình trạng huyết khối động mạch (đột quỵ, NMCT) ở bệnh nhân có nguy cơ cao. Thuốc chống kết tập tiểu cầu có hiệu quả trong phòng đột quỵ, biến chứng của can thiệp mạch vành qua da và tiến triển của đau ngực không ổn định.
Bài viết cùng chuyên mục
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Suy tim: nguyên lý nội khoa
X quang ngực có thể thấy tim to, tái phân phối tuần hoàn phổi, đường Kerley B, tràn dịch màng phổi. Rối loạn chức năng co bóp và tâm trương thất trái có thể tiếp cận bằng siêu âm tim Doppler.
Bệnh thoái hóa dạng bột ống thận: nguyên lý nội khoa
Bệnh nhân không thể toan hóa nước tiểu mặc dù nhiễm toan hệ thống; có khoảng trống anion, phản ánh một sự giảm bài tiết amoni.
Bệnh sỏi thận: nguyên lý nội khoa
Sỏi bể thận có thể không có triệu chứng hoặc gây đái máu đơn thuần, tắc nghẽn có thể xảy ra ở bất cứ vị trí nào dọc theo đường tiết niệu.
Ung thư da biểu mô tế bào đáy: nguyên lý nội khoa
Loại bỏ tại chỗ bằng electrodesiccation và nạo, cắt bỏ, phẫu thuật lạnh hoặc xạ trị; hiếm khi di căn nhưng có thể lan rộng tại chỗ. Ung thư da biểu mô tế bào đáy gây tử vong là điều rất bất thường.
Bệnh Addison: suy tuyến thượng thận
Các biểu hiện bao gồm mệt mỏi, suy nhược, chán ăn, buồn nôn và nôn, sụt cân, đau bụng, sắc tố ở da và niêm mạc, thèm muối, hạ huyết áp.
Bệnh da rối loạn mạch máu hay gặp: nguyên lý nội khoa
Viêm vách ngăn của mô mỡ dưới da đặc trưng bởi tổn thương ban đỏ, ấm, dạng nốt mềm dưới da điển hình là ở mặt trước xương chày. Tổn thương thường xuất hiện trên bề mặt da.
Nhuyễn xương: nguyên lý chẩn đoán điều trị
Trong nhuyễn xương tiến triển, có thể bị giảm calci máu do huy động canxi từ xương chưa khoáng hóa đầy đủ.
Hạ kali máu: nguyên lý nội khoa
Nguyên nhân của hạ Kali máu thì thường rõ ràng từ tiền sử, thăm khám, và hoặc xét nghiệm cận lâm sàng. Tuy nhiên, hạ Kali máu dai dẵng thì cần chi tiết hơn, đánh giá một cách hệ thống.
Bệnh lý tĩnh mạch và bạch huyết
DVT có thể phòng bằng cách đi lại sớm sau phẫu thuật hoặc heparin khối lượng phân tử liều thấp trong quá trình nằm giường bệnh kéo dài.
Nhiễm kiềm chuyển hóa: nguyên lý nội khoa
Các loại nhiễm kiềm chuyển hóa thường gặp thường được chẩn đoán dựa vào tiền sử, thăm khám, và/hoặc những xét nghiệm cơ bản. Khí máu động mạch sẽ giúp xác định.
Rối loạn hệ thần kinh tự chủ: nguyên lý chẩn đoán điều trị
Bệnh thần kinh ngoại biên ảnh hưởng đến sợi myelin và không myelin nhỏ của hệ giao cảm và đối giao cảm là nguyên nhân phổ biến nhất của suy tự chủ mạn.
Loãng xương: nguyên lý chẩn đoán điều trị
Yếu tố nguy cơ gãy xương do loãng xương được liệt kê trong bảng, và các bệnh liên quan với chứng loãng xương được liệt kê trong bảng.
Một số vấn đề về độ cao
Đầy hơi, bụng trướng,trung tiên nhiều có thể do giảm áp xuất khí quyển. Tiêu chảy không liên quan đến độ cao nhưng có thể do vi khuẩn kí sinh trùng, một vấn đề phổ biến.
Xuất huyết: nguyên lý nội khoa
Nghĩ đến khi có thời gian máu chảy kéo dài trong khi số lượng tiểu cầu bình thường. Bất thường trong kết dính tiểu cầu, kết tập và giải phóng hạt.
Hội chứng thần kinh cận ung thư: nguyên lý nội khoa
Khi phát hiện hội chứng cận ung thư, nên tiến hành tìm ung thư sớm, vì điều trị ở giai đoạn sớm có thể cải thiện các rối loạn thần kinh do ung thư; rất nhiều các rối loạn này cũng gặp ở người không mắc ung thư.
Viêm phổi: nguyên lý nội khoa
Trước khi có những biểu hiện lâm sàng, kích thước của vi sinh vật phải lớn hơn khả năng thực bào của đại thực bào và các thành phần khác của hệ miễn dịch.
Viêm tụy cấp: nguyên lý chẩn đoán điều trị
Siêu âm rất khó phát hiện tụy, do các quai ruột ở trên nhưng có thể phát hiện được sỏi mật, nang giả tụy, các tổn thương khối, hoặc phù hoặc phì đại tụy.
Động vật thuộc bộ cánh màng đốt
Bệnh nhân với tiền căn dị ứng với vết đốt của côn trùng nên mang theo một bộ kit sơ cấp cứu khi bị ong đốt và đến bệnh viện ngay khi sơ cứu.
Chọc dò màng phổi: nguyên lý nội khoa
Chọc từ phía sau là vị trí ưa thích để chọc dò. Chọn vị trí thuận lợi thì dễ dàng cho cả bệnh nhân và bác sĩ. Bệnh nhân nên ngồi ở góc giường, gập người ra trước, 2 tay ôm gối.
Bệnh tim bẩm sinh ở người lớn: nguyên lý nội khoa
Phương pháp điều trị bị giới hạn và bao gồm dãn động mạch phổi và xem xét ghép đơn lá phổi kèm sửa chữa khiếm khuyết ở tim, hoặc cấy ghép tim phổi.
Thiếu hụt Androgen: thiếu hụt hệ sinh sản nam giới
Việc khám lâm sàng nên tập trung vào các đặc tính sinh dục phụ như mọc râu, lông nách, lông ở ngực và vùng mu, vú to ở nam.
Mất thị lực cấp và nhìn đôi
Một điểm mù chỉ giới hạn ở một mắt được gây ra bởi tổn thương phía trước ảnh hưởng đến thần kinh thị giác hoặc nhãn cầu, phương pháp dùng đèn đưa qua đưa lại có thể cho thấy.
Phù phổi độ cao
Phù phổi không do nguyên nhân tim mạch biểu hiện là co mạch phổi không đều dẫn đến tăng tái tưới máu quá mực ở một vài nơi. Giảm giải phóng nitric oxide do giảm oxy huyết.
Đau bụng cấp dữ dội: nguyên lý nội khoa
Điểm quyết định ban đầu dựa vào tình trạng cân bằng huyết động của bệnh nhân. Nếu không, phải nghi ngờ một tai biến mạch máu như dò phình động mạch chủ bụng.
