- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Viêm gan virut cấp
Viêm gan virut cấp
Viêm gan virut cấp tính là một nhiễm trùng toàn thân chủ yếu ảnh hưởng đến gan. Biểu hiện lâm sàng là mệt mỏi, buồn nôn, nôn, ỉa chảy, sốt nhẻ, tiếp theo là nước tiểu đậm màu, vàng da, gan to mềm.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Viêm gan virut cấp tính là một nhiễm trùng toàn thân chủ yếu ảnh hưởng đến gan. Biểu hiện lâm sàng là mệt mỏi, buồn nôn, nôn, ỉa chảy, sốt nhẻ, tiếp theo là nước tiểu đậm màu, vàng da, gan to mềm, có thể nghi ngờ và phát hiện tăng aspartate và alanine aminotransferase (AST và ALT). Viêm gan B có thể liên quan đến phức hợp miễn dịch, bao gồm viêm khớp, hiện tượng giống bệnh huyết thanh, viêm cầu thận, viêm mạch giống viêm đa động mạch dạng nốt. Viêm gan không chỉ do virus viêm gan (A, B,C,D,E) mà còn do các virus khác (Epstein-Barr, CMV, coxsackievirus, vv), rượu, thuốc, hạ huyết áp, và thiếu máu cục bộ, bệnh đường mật.
Bảng. VIÊM GAN VI RÚT
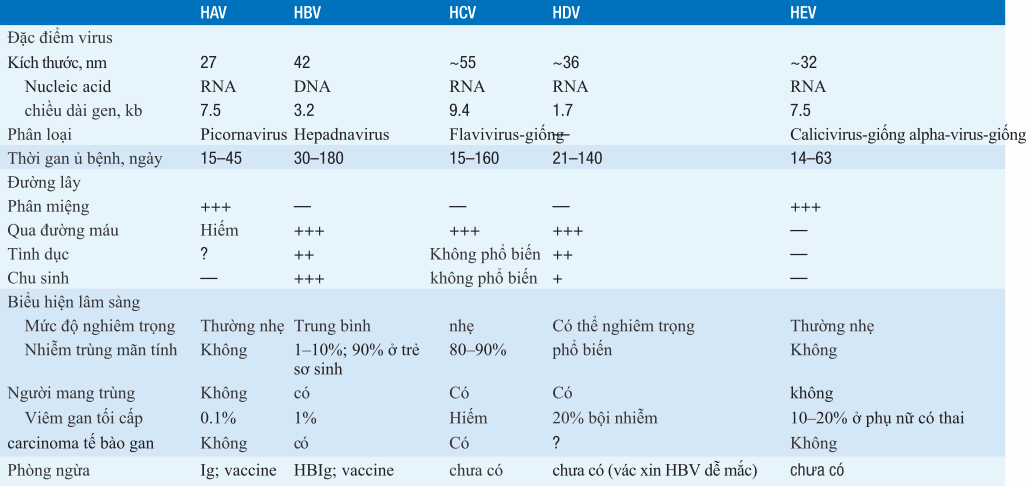
Chú ý: HAV, viêm gan virus A; HBV, viêm gan virusB; HCV, viêm gan virusC; HDV, viêm gan virus D; HEV, viêm gan virus E; Ig, globulin miễn dịch; + +, đôi khi ; + + +, thường xuyên; ?, có thể.
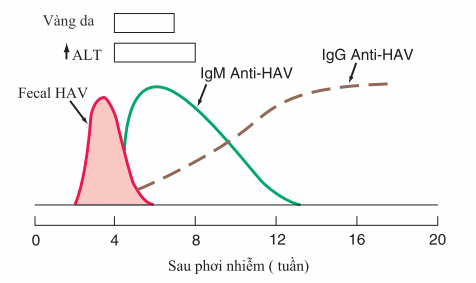
Hình. Biểu hiện lâm sàng và xét nghiệm của HAV
Viêm gan vi rút A (HAV)
27-nm picornavirus (hepatovirus) dài 27 nm với sợi RNA đơn
Kết quả:
Phục hồi trong 6 - 12 tháng, thường không để lại di chứng gì; một phần nhỏ sẽ có một hoặc hai biểu hiện lâm sàng và huyết thanh (tái phát); trong một vài trường hợp, ứ mật rõ có thể xuất hiện tắc mật; hiếm khi gây tử vong (viêm gan tối câp), không có tình trạng người mang trùng.
Chuẩn đoán:
IgM anti-HAV huyết trong đợt cấp hoặc giai đoạn sớm sau khi khỏi bệnh.
Dịch tế:
Lây truyền qua phân- miệng; lưu hành ở nước kém phát triển; dịch truyền qua thực phẩm và nước uống; bùng phát ở trung tâm chăm sóc hằng ngày, tổ chức dân cư.
Phòng ngừa:
Sau khi phơi nhiễm: globulin miễn dịch 0.02 mL/kg tiêm bắp trong vòng 2 tuần cho hộ gia đình và người có liên quan (không liên hệ thường xuyên ở nơi làm việc). Sau phơi nhiễm vacxin bất hoạt HAV 1 mL IM (liều phụ thuộc vào thành phần); nửa liều cho trẻ em; lặp lại sau 6-12 tháng; du lịch đến vùng dịch, lính mới nhập ngũ, ngưới xử lý động vật, nhân viên chăm sóc hằng ngày, nhân viên xét nghiệm, và bệnh nhân viêm gan mãn (đặc biệt viêm gan C).
Viêm gan vi rút B (HBV)
42-nm dài 42nm có lớp áo ngoài (HBsAg), lõi nucleocapsid ở trong (HBcAg), DNA polymerase, và DNA sợi kép có 3200 nucleotide. Dạng lưu hành của HBcAg là HBeAg, đánh giá sự nhân lên và nhiễm HBV. Đa type huyết thanh và không đồng nhất về di truyền.
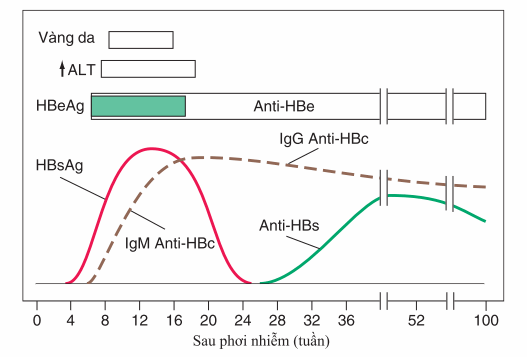
Hinh. Biểu hiện lâm sàng và cận lâm sàng của HBV
Kết quả:
Phục hồi > 90%, viêm gan tối cấp (< 1%), viêm gan mãn hoặc người mang trùng (chỉ chiếm 1-2% ở trưởng thành suy giảm miễn dịch; cao hơn ở trẻ sơ sinh, người già, và người suy giảm miễn dịch), xơ gan, và ung thư tế bào gan (chủ yếu viêm gan mãn tử nhỏ hoặc thời thơ ấu). Tái hoạt động của virus xuất hiện khi sử dụng các thuốc ức chế miễn dịch, đặc biệt là rituximab.
Chuẩn đoán:
HBsAg huyết thanh (cấp hoặc mãn) IgM anti-HBc (anti-HBc cấp hoặc nhiễm trùng gần đây). Xét nghiệm nhậy cảm nhất phát hiện HBV là DNA huyết thanh; thường không được yêu cầu trong chuẩn đoán thông thường.
Dịch tế:
Lây truyền qua máu (kim tiêm), quan hệ tình dục hoặc chu sinh. Bệnh lưu hành ở khu vực cận Sahara Châu Phi và Đông Nam Á, chiếm tới 20% dân số, thường mắc sớm.
Phòng ngừa:
Sau phơi nhiễm ở người chưa tiêm vaccin, globulin miễn dịch viêm gan B (HBIg) 0.06 mL/kg tiêm bắp ngay lập tức sau khi phơi nhiễm qua đường máu (needle stick) trong vòng 14 ngày sau quan tình dục không an toàn cùng với vac xin. Phơi nhiễm chu sinh (HbsAg+ mẹ) HBIg 0.05 mL vào đùi ngay khi trào đời cùng với vacxin trong 12 h đầu đời. Trước phơi nhiễm: tiêm bắp vác xin viêm gan B tái tổ hợp (liều phụ thuộc vào thành phần, tuổi và bệnh nhân chạy thận nhân tạo); vào tháng 0, 1, tháng 6, tiêm vào cơ delta không tiêm mông. Nhóm có nguy cơ cao (nhân viên y tế người có nhiều bạn tình, người tiêm chích ma túy, bệnh nhân chạy thận nhân tạo, bệnh nhân, hemophili, trong gia đình có người mang trùng, người công tác trong vùng bệnh lưu hành, trẻ em < 18 tuổi chưa được tiêm vacxin. Theo khuyến cáo ở Mỹ hiện nay, thực hiện tiêm phòng mở rộng cho tất cả trẻ em.
Viêm gan vi rút V (HCV)
Nguyên nhân do virus giống flavi ARN chứa 9000 nucleotid (giống virus sốt vàng, và risus dengue); di truyền không đồng nhất. Thời gian ủ bệnh 7 - 8 tuần.
Triệu chứng lâm sàng:
Các triệu chứng thường nhẹ, tăng biến động aminotransferase huyết; > 50% có khả năng mãn tính, dẫn đến xơ gan > 20%.
Chuẩn đoán:
Anti-HCV huyết thanh. Xét nghiệm miễn dịch thế hệ thứ 3 gần đây kết hợp protein lõi, vùng NS3, và NS5. Xét nghiệm nhậy cảm nhất phát hiện nhiễm HCV là HCV RNA.
Dịch tế
HCV chiếm >90% trường hợp viêm gan liên quan đến truyền máu. Tiêm chích ma túy chiếm >50% các trường hợp viêm gan C. Có rất ít bằng chứng về lây nhiễm qua đường tình dục và chu sinh.
Loại trừ và kiểm tra anti-HCV cho tất cả các chế phẩm máu. Phát hiện anti -HCV bằng xét nghiệm miễn dịch enzym kèm ALT bình thường, thường dương tính giả (30%); kết quả nên được xác định bằng HCV RNA huyết.
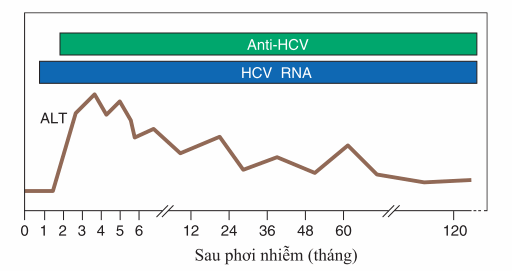
Hình. Triệu chứng xét nghiệm viêm gan C cấp tiến triển thành mãn.
HCVRNA có thể phát hiện sớm nhất, trước alamine aminotransferase (ALT) tăng và anti- HCV.
Viêm gan vi rút D (HDV, DELTA AGENT)
Virut RNA dài 37nm không toàn vẹn yêu cầu sự nhân lên của HBV, hoặc nhiễm đồng thời HBV hoặc bội nhiễm ở người mang HBV mãn tính. Tăng mức độ nghiêm trọng của nhiễm HBV (tiến triển nhanh từ viêm gan mãn thành xơ gan, đôi khi gây viêm gan cấp tính tối cấp).
Chuẩn đoán:
Anti-HDV huyết thanh (viêm gan D cấp- thường hiệu thấp, thoáng qua; viêm gan D mãn - hiệu giá cao, ổn định).
Dịch tế:
Lưu hành ở người mang HBV vùng Địa Trung Hải, ở đây chủ yếu lây truyền không qua đường máu. Ở vùng bệnh không lưu hành (VD Bắc Mỹ, Hoa Kì) HDV lầy truyền ở người HbsAg+ IV tiêm chích ma túy hoặc truyền máu ở bệnh nhân hemophilia và ít hơn ở người HbsAg+ có quan hệ đồng giới nam.
Phòng ngừa:
Vaccine viêm gan B (chỉ dành cho người không mang trùng).
Viêm gan vi rút E (HEV)
Do calciviruse có kích thước 19-32 nm. Lây truyền qua đường ruột, có thể gây dịch viêm gan qua nguồn nước ở Ấn Độ, một phần Châu Á, và Châu Phi. Bệnh tự giới hạn tỉ lệ tử vong cao (10-20%) ở phụ nữ mang thai.
Điều trị viêm gan vi rút
Hoạt động vừa sức, chế độ ăn giàu calo (thường dung nạp tốt nhất vào buổi sáng), truyền dịch trong trường nôn nhiều, cholestyramin 4g uống 4 lần mỗi ngày nếu có ngứa nặng, tránh các thuốc chuyển hóa qua gan; glucocorticod không đóng vai trò gì. Ghép gan trong các trường hợp suy gan tối cấp và bệnh lý não độ III- IV.Trong các trường hợp hiếm hoi viêm gan B cấp nặng, điều trị thành công nhờ lamivudine. Hầu hết các tổ chức đều khuyến cáo dùng liệu pháp kháng virut trong HBV cấp nặng. Trong các phân tích gộp và thử nghiệm nhỏ trên lâm sàng cho thấy điều trị HCV cấp bằng interferon α có thể hiệu quả và làm giảm tỉ lệ dẫn đến mãn tính Dựa trên dữ liệu này, nhiều chuyên gia cho rằng nhiễm HCV cấp tính được điều trị trong 24 tuần bằng phác đồ tốt nhất sẵn có đã được sử dụng để điều trị HCV mãn tính.
Bài viết cùng chuyên mục
Các loại tác nhân hóa trị ung thư và độc tính chủ yếu
Trong khi tác dụng của hóa chất điều trị ung thư tác động chủ yếu lên quần thể tế bào ác tính, hầu hết các phác đồ đang dùng hiện nay cũng có tác động mạnh mẽ đến các mô bình thường.
Áp xe phổi: nguyên lý nội khoa
Các mẫu đờm có thể được nuôi cấy để phát hiện ra vi khuẩn hiếu khí nhưng lại có độ tin cậy không cao trong nuôi cấy vi khuẩn kỵ khí.
Sốc nhiễm trùng với các biểu hiện ở da
Biểu hiện bóng xuất huyết với hoại tử và loét trung tâm và một vành ban đỏ trên bệnh nhân sốc nhiễm trùng do Pseudomonas aeruginosa hoặc Aeromonas hydrophila.
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Hội chứng thận hư: nguyên lý nội khoa
Ngoài phù, biến chứng của hội chứng thận hư có thể kể đến như huyết khối tĩnh mạch và các biến cố huyết khối tắc mạch khác, nhiễm trùng, thiếu vitamin D.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Sụt cân: nguyên lý nội khoa
Hỏi bệnh sử có các triệu chứng đường tiêu hoá, gồm khó ăn, loạn vị giác, khó nuốt, chán ăn, buồn nôn, và thay đổi thói quen đi cầu. Hỏi lại tiền sử đi du lịch, hút thuốc lá, uống rượu.
Sỏi mật: nguyên lý nội khoa
Phần lớn sỏi mật phát triển thầm lặng nghĩa là bệnh nhân không có biểu hiện triệu chứng gì. Triệu chứng xuất hiện khi sỏi gây viêm hoặc tắc ống túi mật hoặc ống mật chủ.
Hội chứng mệt mỏi mãn tính: nguyên lý nội khoa
Điều trị CFS khởi đầu bằng sự nhận biết của bác sĩ dựa vào sự suy giảm các chức năng hằng ngày của bệnh nhân. Thông tin cho bệnh nhân những hiểu biết hiện tại về CFS.
Bệnh phổi do môi trường: nguyên lý nội khoa
Khí dạng hòa tan trong nước như ammonia được hấp thụ ở đường thở trên và gây kích thích và co phế quản phản ứng, trong khi khí ít hòa tan trong nước.
Đái tháo đường: nguyên lý chẩn đoán điều trị
Các thể đặc biệt khác bao gồm đái tháo đường do khiếm khuyết di truyềnvà rối loạn đơn gen hiếm gặp khác, bệnh về tuyến tụy ngoại tiết.
Ung thư buồng trứng: nguyên lý nội khoa
Không giống như ung thư đại tràng, con đường dẫn đến ung thư buồng trứng là không rõ ràng. Ung thư buồng trứng cũng có thể xảy ra trong hội chứng Lynch.
Các polyp đại tràng: nguyên lý nội khoa
Lan tỏa các polyp tuyến toàn bộ đại tràng lên tới vài nghìn polyp di truyền trội trên nhiễm sắc thể thường cùng với sự mất đoạn trong gen đa polyp tuyến trên nhiễm sắc thể số 5
Khám cảm giác: nguyên lý chẩn đoán điều trị
Bệnh nhân với sang thương não bộ có những bất thường về phân biệt cảm giác như là khả năng cảm nhận được hai kích thích đồng thời, định vị chính xác kích thích.
Các bất thường về thành phần nước tiểu
Hemoglobin và myoglobin tự do được phát hiện bởi que thử; cặn nước tiểu âm tính và que thử hem dương tính mạnh là đặc trưng của tan máu hoặc tiêu cơ vân.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Nhiễm độc sinh vật biển do cắn đốt
Cân nhắc kháng sinh theo kinh nghiệm bao phủ cả Staphylococcus và Streptococcus đối với những vết thương nghiêm trọng hoặc nhiễm độc ở ký chủ bị suy giảm miễn dịch.
Đỏ mắt hoặc đau mắt
Mất thị lực đột ngột hoặc nhìn đôi ở những trường hợp mắt không bị đau và không bị viêm thường là các rối loạn thị giác hoặc thần kinh nghiêm trọng và nên được theo dõi chặt chẽ.
Truyền máu: nguyên lý nội khoa
Mục tiêu chính của thay máu là loại bỏ những hồng cầu lạ và thay bằng những hồng cầu bình thường để làm gián đoạn của chu trình tạo hồng cầu hình liềm, ứ trệ, tắc mạch.
Chức năng đường tiêu hóa bình thường
Sự vận động của ruột già được điều hoà nhờ các nhu động tại chỗ để đẩy phân ra. Sự đi cầu được thực hiện nhờ cơ thắt trong hậu môn giãn để đáp ứng với trực tràng căng.
Xanh tím: nguyên lý nội khoa
Ngón tay dùi trống có thể do di truyền, vô căn hoặc mắc phải do ung thư phổi, viêm nội tâm mạc nhiễm trùng, giãn phế quản, hoặc xơ gan.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Sự phát triển của kháng thuốc điều trị ung thư
Trong kháng thuốc mắc phải, các khối u đáp ứng ban đầu với hóa trị sau đó xuất hiện kháng thuốc trong quá trình điều trị, thường do xuất hiện các dòng kháng thuốc trong quần thể tế bào ung thư.
Biện pháp tránh thai: kế hoạch hóa gia đình
Thuốc ngừa thai khẩn cấp, chỉ chứa progestin hoặc kết hợp estrogen và progestin, có thể được sử dụng trong vòng 72h sau giao hợp không được bảo vệ.
Sốc: nguyên lý nội khoa
Tiền căn các bệnh lý nền, gồm bệnh tim, bệnh mạc vành, suy tim, bệnh màng tim, Sốt gần đây hay viêm nhiễm dẫn đến nhiễm trùng huyết, tác dụng phụ của thuốc.
