- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh tế bào mast hệ thống
Bệnh tế bào mast hệ thống
Biểu hiện lâm sàng của bệnh tế bào mast hệ thống là do sự lấn chiếm mô của các khối tế bào mast, phản ứng của mô
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bệnh này do sự giải phóng các IgE phụ thuộc các chất trung gian từ tế bào bạch cầu nhạy cảm và tế bào mast khi tiếp xúc với kháng nguyên (dị nguyên).
Các rối loạn liên quan gồm phản vệ, viêm mũi dị ứng, mày đay, hen, và viêm da dạng chàm (cơ địa). Cơ địa dị ứng ám chỉ sự tiến triển của các rối loạn là đơn độc hay có kết hợp với yếu tố gia đình.
Định nghĩa
Một rối loạn hệ thống đặc trưng bởi tăng sản tế bào mast; thường bao gồm tủy xương, da, niêm mạc đường tiêu hóa, gan và lách. Được chia thành (1) vô sản, (2) kết hợp đồng thời với rối loạn về máu, (3) tiến triển, (4) bệnh bạch cầu tế bào mast, và (5) ung thư biểu mô tế bào mast.
Sinh lý bệnh
IgE gắn trên bề mặt tế bào mast và bạch cầu ái kiềm nhờ một thụ thể có ái lực cao. Liên kết ngang của IgE này bởi kháng nguyên gây hoạt hóa tế bào với sự phóng thích theo sau của các chất trung gian hóa học mới và có sẵn gồm histamin, prostaglandin, leukotrien (C4, D4, và E4, nói chung được biết như chất phản ứng chậm của phản vệ - SRS-A), axit hydrolase, protease trung tính, proteoglycan, và cytokin. Những chất trung gian này được kéo vào trong nhiều sự kiện sinh lý bệnh có liên quan đến quá mẫn tức thì, như là giãn mạch, tăng tính thấm thành mạch, co cơ trơn, và hóa hướng động bạch cầu trung tính và các tế bào viêm khác. Biểu hiện lâm sàng của mỗi phản ứng dị ứng phụ thuộc phần lớn vào vị trí giải phẫu và thời điểm giải phóng các chất trung gian.
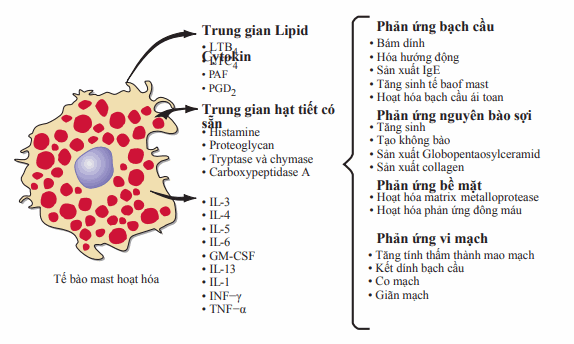
Hình. Hoạt tính trung gian sinh học của 3 loại được tạo nên sự kích hoạt phụ thuộc IgE của tế bào mast của chuột có thể gợi ra những hiệu ứng tế bào thường gặp nhưng tuần tự dẫn đến đáp ứng viêm cấp tính và liên tục. LT: leukotrien; PAF: yếu tố hoạt hóa tiểu cầu; PGD2: prostaglandin D2; IL: interleukin; GM-CSF: yếu tố kích thích cụm bạch cầu hạt và đại thực bào; INF: interferon; TNF: yếu tố hoại tử u.
Biểu hiện lâm sàng
Biểu hiện lâm sàng của bệnh tế bào mast hệ thống là do sự lấn chiếm mô của các khối tế bào mast, phản ứng của mô (xơ hóa), và giải phóng các chất sinh học diễn ra cả ở tại chỗ (nổi mề đay sắc tố, đau quặn bụng, viêm dạ dày, loét dạ dày) và những vùng khác (đau đầu, ngứa, đỏ bừng, trụy mạch). Những biểu hiện lâm sàng có thể nặng thêm bởi rượu, sử dụng các loại ma túy (codein), uống NSAIDs.
Chẩn đoán
Mặc dù chẩn đoán bệnh tế bào mast có thể nghi ngờ dựa vào lâm sàng và kết quả xét nghiệm, nó có thể xác định chỉ bằng sinh thiết mô (thường là sinh thiết tủy xương). Tiêu chuẩn chẩn đoán cho bệnh tế bào mast hệ thống được nêu ở bảng. Các xét nghiệm có thể ủng hộ cho chẩn đoán bệnh tế bào mast hệ thống gồm đo nồng độ trong máu hoặc nước tiểu của các sản phẩm tế bào mast như histamin, chất chuyển hóa histamin, chất chuyển hóa prostaglandin D2 (PGD2), hoặc tryptase của tế bào mast. Các xét nghiệm khác gồm chụp xạ hình xương, khảo sát xương, xét nghiệm tương phản đường tiêu hóa có thể hữu ích. Những rối loạn gây đỏ bừng khác (hội chứng carcinoid, bệnh u tế bào ưa crôm) nên được loại trừ.
Điều trị
Kháng histamin H1 và H2.
Ức chế bơm proton cho tăng tiết dịch dạ dày.
Cromolyn sodium đường uống nếu tiêu chảy và đau bụng.
NSAIDs (với bệnh nhân không nhạy cảm) có thể giúp ngăn chặn sản xuất PGD 2.
Bảng. TIÊU CHUẨN CHẨN ĐOÁN BỆNH TẾ BÀO MAST HỆ THỐNGa
Chính: Thâm nhiễm dày đặc nhiều nơi của tế bào mast ở tủy xương hoặc các mô ngoài da khác với xác nhận bằng chất phát hiện miễn dịch bằng tryptase hoặc metachromasia.
Phụ: bất thường hình thái tế bào mast với một nhân hình thoi và/hoặc nhiều thùy hoặc nhân quái.
Kiểu hình bề mặt tế bào mast khác thường với sự có mặt của CD25 và CD2 (thụ thể IL-2) ngoài C117 (c-kit).
Phát hiện codon 816 đột biến ở tế bào máu ngoại vi, tế bào tủy xương hoặc mô tổn thương.
Tryptase huyết thanh toàn phần (chủ yếu là alpha) >20 ng/ml
aChẩn đoán đòi hỏi hoặc tiêu chuẩn chính và một tiêu chuẩn phụ hoặc 3 tiêu chuẩn phụ.
Glucocorticoid toàn thân có thể giúp ích, nhưng việc sử dụng thường xuyên có nhiều biến chứng.
Hydroxyurea để giảm dòng gốc của tế bào mast có thể có giá trị trong bệnh tế bào mast hệ thống tiến triển.
Hóa trị liệu cho bệnh bạch cầu.
Bài viết cùng chuyên mục
Ngăn ngừa các biến chứng của bệnh nhân nặng
Huyết khối tĩnh mạch sâu có thể xảy ra mặc dù có thể dự phòng bằng heparin tiêm dưới da hoặc các thiết bị nén khí liên tục ở chi dưới và có thể xảy ra tại vị trí đặt catheter tĩnh mạch trung ương.
Thiếu hụt Aldosteron: suy tuyến thượng thận
Thiếu hụt aldosterone đơn thuần kèm theo sản xuất cortisol bình thường với giảm renin, như trong thiếu hụt aldosterone synthase di truyền.
Lách to: nguyên lý nội khoa
Dòng máu chảy qua lách cho phép lọc được mầm bệnh từ máu và duy trì việc kiểm soát chất lượng hồng cầu-chúng bị phá huỷ khi già và không biến dạng, và các thể vùi nội bào.
Những nguyên nhân sa sút trí tuệ
Bệnh Alzheimer là nguyên nhân chủ yếu của sa sút trí tuệ, ngoài ra còn có những nguyên nhân sa sút trí tuệ khác.
Nhiễm độc sinh vật biển do cắn đốt
Cân nhắc kháng sinh theo kinh nghiệm bao phủ cả Staphylococcus và Streptococcus đối với những vết thương nghiêm trọng hoặc nhiễm độc ở ký chủ bị suy giảm miễn dịch.
Liệt mặt: thần kinh mặt (VII)
Tổn thương thần kinh ngoại biên với phục hồi không hoàn toàn có thể tạo những đợt co thắt của các cơ bị ảnh hưởng.
Khám cảm giác: nguyên lý chẩn đoán điều trị
Bệnh nhân với sang thương não bộ có những bất thường về phân biệt cảm giác như là khả năng cảm nhận được hai kích thích đồng thời, định vị chính xác kích thích.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Rối loạn nhịp nhanh: nguyên lý nội khoa
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm.
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Phù: nguyên lý nội khoa
Giới hạn ở một cơ quan đặc biệt hoặc giường mạch máu, dễ dàng phân biệt được với phù toàn thân, Phù một bên chi thường do tắc tĩnh mạch hoặc mạch bạch huyết
Nuốt khó: nguyên lý nội khoa
Nuốt khó gần như luôn luôn là triệu chứng của một bệnh cơ quan hơn là một than phiền chức năng. Nếu nghi ngờ nuốt nghẹn hầu, soi huỳnh quang có quay video khi nuốt có thể giúp chẩn đoán.
Ghép thận: nguyên lý nội khoa
Tạng ghép của người sống cho kết quả tốt nhất, phần vì tối ưu hóa sự liên kết các mô và phần vì thời gian đợi chờ có thể giảm đến mức tối thiểu.
Nhiễm kiềm chuyển hóa: nguyên lý nội khoa
Các loại nhiễm kiềm chuyển hóa thường gặp thường được chẩn đoán dựa vào tiền sử, thăm khám, và/hoặc những xét nghiệm cơ bản. Khí máu động mạch sẽ giúp xác định.
Nhuyễn xương: nguyên lý chẩn đoán điều trị
Trong nhuyễn xương tiến triển, có thể bị giảm calci máu do huy động canxi từ xương chưa khoáng hóa đầy đủ.
Bệnh thận mạn tính và urê huyết: nguyên lý nội khoa
Tăng phosphat máu, thiếu máu, và những bất thường trong xét nghiệm khác không phải là chỉ số đáng tin cậy trong phân biệt bệnh cấp và mạn tính.
Nhiễm toan chuyển hóa: nguyên lý nội khoa
Tiêu chảy là nguyên nhân thường gặp nhất, nhưng những bất thường từ đường tiêu hóa khác cũng tham gia với mất dịch chứa nhiều carbonhydrat có thể dẫn tới mất nhiều chất kiềm.
Ung thư tụy và u tuyến nội tiết của đường tiêu hóa và tụy
U tiết glucagon liên quan đến đái tháo đường và ban đỏ di truyền hoại tử, a characteristic red, raised, scaly rash thường ở vị trí vùng mặt, bụng, perineum, and distal extremities.
Áp xe và u máu ngoài màng tủy
Chọc dò tuỷ sống được chỉ định nếu bệnh lý não hoặc các dấu hiệu lâm sàng khác tăng nghi ngờ viêm màng não, chiếm nhỏ hơn 25 phần trăm trường hợp.
Táo bón: nguyên lý nội khoa
Thay đổi nhu động đại tràng do rối loạn chức năng thần kinh, đái tháo đường, tổn thương tuỷ sống, đa xơ cứng, bệnh Chagas, bệnh Hirschsprung, giả tắc ruột mạn tính vô căn.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Cổ trướng do xơ gan: nguyên lý nội khoa
Nguy cơ tăng ở bệnh nhân có xuất huyết tĩnh mạch thực quản và khuyến cáo dự phòng viêm phúc mạc tự phát do vi khuẩn khi bệnh nhân có biểu hiện xuất huyết tiêu hoá trên.
Nhiễm độc giáp: nguyên lý chẩn đoán và điều trị
Trong bệnh Graves, hoạt hóa các kháng thể đối với thụ thể TSH, là nguyên nhân thường gặp nhất của nhiễm độc giáp và chiếm 60 phần trăm các trường hợp.
Sốc phản vệ: nguyên lý nội khoa
Thời gian khởi phát rất đa dạng, nhưng các triệu chứng thường xảy ra trong khoảng vài giấy đến vài phút sau phơi nhiễm với kháng nguyên dị ứng.
