- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Đột quỵ: nguyên lý nội khoa
Đột quỵ: nguyên lý nội khoa
Hầu hết đột quỵ do thiếu máu do tắc nghẽn huyết khối các mạch máu não lớn; huyết khối có thể có nguồn gốc từ tim, cung động mạch chủ hoặc những sang thương động mạch khác.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Khới phát đột ngột các khiếm khuyết thần kinh do cơ chế mạch máu: 85% do thiếu máu; 15% do xuất huyết nguyên phát [dưới nhện và trong nhu mô não]. Các khiếm khuyết do thiếu máu được hồi phục nhanh chóng gọi là cơn thiếu máu não thoáng qua (TIA); 24 h thường được xem như là ranh giới giữa TIA và đột quỵ dù có nhồi máu mới xảy ra hay không, mặc dù hầu hết TIAs kéo dài khoảng giữa 5 và 15 phút. DDịnh nghĩa mới được đưa ra gần đây phân loại tất cả các nhồi máu não như là đột quỵ không quan tâm đến thời gian xảy ra triệu chứng. Đột quỵ là nguyên nhân hàng đầu gây mất chức năng thần kinh ở người lớn; 200,000 trường hợp tử vong mỗi năm ở Mỹ. Có thể thực hiện nhiều biện pháp để hạn chế tỷ lệ mắc bệnh và tỷ lệ tử vong thông qua phòng ngừa và can thiệp khẩn cấp.
Sinh lý bệnh
Hầu hết đột quỵ do thiếu máu do tắc nghẽn huyết khối các mạch máu não lớn; huyết khối có thể có nguồn gốc từ tim, cung động mạch chủ hoặc những sang thương động mạch khác như động mạch cảnh. Hầu như các sang thương thiếu máu nhỏ, sâu thường liên quan đến bệnh lý mạch máu nhỏ bên trong (đột quỵ do nhồi máu ổ khuyết). Đột quỵ lưu lượng thấp được nhận thấy với hẹp nặng đoạn gần và tuần hoaonf bổ sung không đủ do giai đoạn hạ áp lực hệ thống.. Hầu hết xuất huyết thường do vỡ phình mạch hoặc các mạch máu nhỏ trong mô não. Sự thay đổi trong Phục hồi sau đột quỵ chịu ảnh hưởng của các mạch máu phụ, huyết áp, vị trí đặc biệt và cơ chế tắc nghẽn mạch máu; nếu dòng máu được phục hồi trước khi các tế bào não chết đáng kể, bệnh nhân có thể chỉ có các triệu chứng nhất thời, vd: cơn thiếu máu nõa thoáng qua (TIA).
Triệu chứng lâm sàng
Đột quỵ do thiếu máu
Khởi phát bất ngờ, đột ngột các triệu chứng thần kinh khu trú là điển hình cho đột quỵ do thiếu máu cục bộ. Nhiều bệnh nhân có thể không đòi hỏi hỗ trợ vì hiếm khi đau và có thể mất khả năng phán đoán điều gì sai (mất nhận thức bệnh tật).
Các triệu chứng phản ánh phạm vi mạch máu liên quan.
Mất thị lực một mắt tạm thời (mù thoáng qua) là một dạng đặc biệt của TIA do thiếu máu cục bộ võng mạc; bệnh nhân mô tả một bóng tối giảm dần trong thị trường.
Bảng. ĐỊNH VỊ GIẢI PHẪU TRONG ĐỘT QUỴ
Bán cầu đại não, mặt bên (động mạch não giữa)
Liệt nửa người.
Khiếm khuyến cảm giác nửa người.
Mất ngôn ngữ nói (Broca’s)-nói ngập ngừng do khó tìm từ để nói.
và vẫn hiểu được lời nói.
Mất ngôn ngữ cảm nhận (Wernicke’s)-mất khả nặng định danh, không hiếu được lời nói, lời nói líu ríu khó hiểu.
Chứng thờ ơ nửa bên, mất dùng động tác.
Bán manh đồng danh và hoặc mất thị lực góc phần tư.
Mắt và đầu xoay về phía tổn thương.
Bán cầu đại não, mặt giữa (động mạch não trước)
Liệt bàn chân và cẳng chân kèm hoặc không kèm liệt nhẹ cánh tay.
Mất cảm giác vỏ não ở chân.
Phản xạ mút và co quắp các ngón.
Tiểu không kiểm soát.
Mất khả năng đi lại.
Bán cầu đại não, mặt sau (động mạch não sau)
Bán manh đồng danh.
Mù vỏ não.
Suy giảm trí nhớ.
Mất cảm giác nặng, đau tự phát, rối loạn cảm giác, múa vờn.
Thân não, não giữa (động mạch não sau)
Liệt dây thần kinh số III và liệt nửa người đối bên.
Yếu/Liệt chuyển động mắt theo chiều dọc.
Rung giật nhãn cầu vào trong , mất định hướng.
Thân não, chỗ nối cầu hành, (động mạch thân nền)
Liệt mặt.
Mắt liệt nhìn ra ngoài.
Liệt đồng vận hai mắt.
Khiếm khuyết cảm giác nửa mặt.
Thân não, chỗ nối cầu hành (động mạch thân nền)
Hội chứng Horner.
Giảm cảm giác đau nhiệt nửa người (có hoặc không có vùng mặt).
Thất điều.
Thân não, hành tủy bên (động mạch đốt sống)
Chóng mặt, rung giật nhãn cầu.
Hội chứng Horner (co đồng tử, sụp mi, giảm tiết mồ hôi).
Thất điều, ngã về bên tổn thương.
Giảm cảm giác đau nhiệt nửa người (có hoặc không có vùng mặt).
Hội chứng lỗ khuyết (đột quỵ mạch máu nhỏ)
Thường gặp nhất là:
Liệt nhẹ vận động đơn thuần nửa mặt, tay và chân (bao trong hoặc cầu não).
Đột quỵ cảm giác đơn thuần (trước vùng dưới đồi).
Thất điều liệt nhẹ nửa người (cầu não hoặc bao trong).
Loạn vận ngôn-hội chứng bàn tay vụng về (cầu não hoặc gối bao trong).
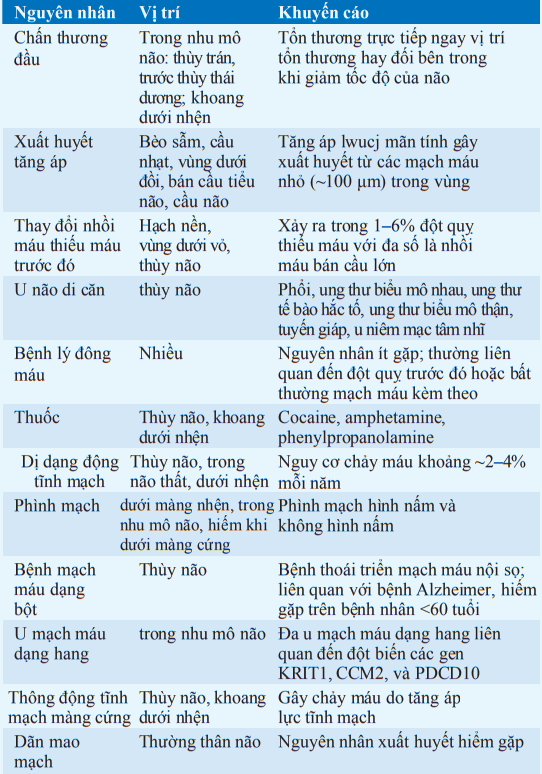
Xuất huyết nội sọ
Nôn ói và ngủ gà thường xảy ra trong một số trường hợp, và đau đầu trong một nửa trường hợp. Các dấu hiệu và triệu chứng thường không xác định phạm vi một mạch máu. các nguyên nhân rất khác nhau nhưng liên quan đến tăng huyết áp thường gặp nhất. Xuất huyết do tăng huyết áp điển hình xảy ra trên những vùng sau:
Bèo sẫm: Liệt nửa người đối bên thường kèm với bán manh đồng danh.
Vùng dưới đồi: Liệt nửa người với khiếm khuyết cảm giác nổi bật.
Cầu não: liệt tứ chi, đồng tử như đầu kin, giảm chuyển động mắt theo chiều ngang.
Tiểu não: đau đầu, nôn ói, dáng đi thất điều.
Khiếm khuyết thần kinh tiến triển nặng dần qua 5-30 phút gợi ý chảy máu.
Bảng. NGUYÊN NHÂN XUẤT HUYẾT NỘI SỌ
MRI khuếch tán có độ nhạy cao xác định đột quỵ do thiếu máu trong vòng vài phút sau khởi phát.
Điều trị đột quỵ
Những nguyên tắc quản lý được trình bày trong Hình. 18-1. Đột quỵ cần phân biệt với các chẩn đoán tiềm ẩn, gồm co giật, đau đầu migraine, khối u và rối loạn chuyển hóa.
Hình ảnh học. Sau khi ổn định ban đầu, CT scan không chất cản quang cấp cứu cần để phân biệt đột quỵ do nhồi máu với xuất huyết.
Với đột quỵ do thiếu máu lớn, bất thường trên CT thường biểu hiện trong vòng vài giờ đầu, những nhồi máu nhỏ có thể khó nhìn thấy trên CT. Hình ảnh học mạch máu CT hoặc MR (CTA/ MRA) và truyền dịch có thể giúp biểu lộ tắc nghẽn mạch máu và mô có nguy cơ nhồi máu
Đột quỵ thiếu máu não cấp tình
Mục đích điều trị để cải thiện hoặc giảm thiểu nhồi máu mô gồm:
(1) hỗ trợ y khoa,
(2) tiêu sợi huyết và kỹ thuật nội mạch,
(3) thuốc chống kết tập tiểu cầu,
(4) kháng đông và (5) bảo vệ thần kinh
QUẢN LÝ THEO TRÌNH TỰ ĐỘT QUỴ VÀ TIA

Hình. Quản lý y khoa về đột quỵ và TIA. Các hộp góc tròn là các chẩn đoán; góc vuông là các can thiệp. Các con số là tỷ lệ phần trăm trong các trường hợp đột quỵ. ABCs, cấp cứu đường thở, hô hấp, tuần hoàn; BP, huyết áp; CEA, Cắt bỏ nội mạc động mạch cảnh; ICH, xuất huyết trong não; SAH, xuất huyết khoang dưới nhện; TIA, cơn thiếu máu não thoáng qua.
Hỗ trợ y khoa
Tối ưu hóa tưới máu vùng nửa tối do thiếu máu xung quanh ổ nhồi máu.
Không được hạ huyết áp nhanh đột ngột (làm nặng hơn tình trạng thiếu máu sãn có) và chỉ trong những trường hợp cực kỳ cần mới tiến hành hạ huyết áp từ từ (vd: tăng huyết áp ác tính với huyết áp > 220/120 hoặc nếu đã thực hiện tiêu sợi huyết mà huyết áp vẫn > 185/110 mmHg).
Nên duy trì thể tích nội mạch với dung dịch đẳng trương vì hạn chế dịch hiếm khi giúp ích. Liệu pháp thẩm thấu với mannitol có thể cần để kiểm soát phù trong nhồi máu lớn, những dung dịch đẳng trương phải được thay thế để tránh giảm thể tích.
Trong nhồi máu (hay xuất huyết) tiểu não, tình trạng bẹnh nhân xấu đi nhanh chóng có thể do chèn ép thân não và não úng thủy, đòi hỏi can thiệp ngoại thần kinh.
Tiêu sợi huyết và kỹ thuật can thiệp nội mạch
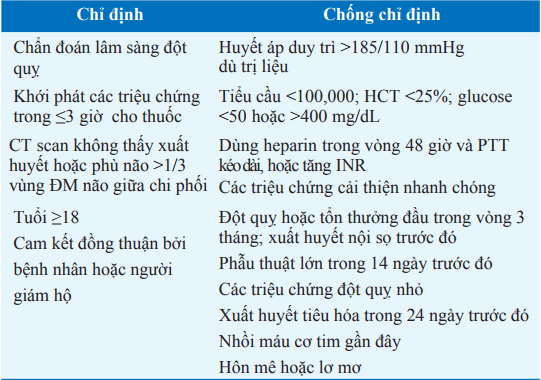
Khiếm khuyết thiểu máu kéo dài <3 giờ, và không có xuất huyết theo tiêu chuẩn trên CT, liệu pháp tiêu sợi huyết có thể hữu ích với yếu tố hoạt hóa plasminogen mô tái tổ hợp (rtPA) tiêm mạch (Bảng).
Dựa trên các tài liệu gần đây, rtPA tiêm mạch được dùng tại một sô trung tâm y khoa khi khiếm khuyết kéo dài 3–4.5 giờ, nhưng chưa được chấp nhận tại Mỹ và Canada
Bảng. DÙNG YẾU TÔ HOẠT HÓA PLASMINOGEN MÔ TÁI TỔ HỢP TIÊM TĨNH MẠCH (rtPA) CHO ĐỘT QUỴ THIẾU MÁU CẤP (AIS)a
Dùng rtPA
Đặt hai đường truyền tĩnh mạch ngoại biên (tránh đặt đường truyền trung tâm hoặc động mạch).
Xem xét sử dụng hợp lý rtPA.
Truyền 0.9 mg/kg đường tĩnh mạch (tối đa 90 mg) như tiêm truyền nhanh tổng liều 10% , theo sau bởi tổng liều còn lại trong 1 giờ.
Theo dõi huyết áp thường xuyên.
Không điều trị thuốc chống huyết khối khác trong 24 giờ.
Đối với giảm trạng thái thần kinh hoặc huyết áp không kiểm soát, ngừng truyền,sử dụng Huyết tương kết tủa lạnh, và chụp lại não khẩn cấp.
Tránh đặt thông niệu đạo ≥ 2 giờ.
aĐọc hướng dẫn cài trên gói thuốc Activase (yếu tố hoạt hóa plasminogen mô) và danh sách đầy đủ các chống chỉ định và liều lượng.
Từ viết tắt: BP: huyết áp; HCT:dungtíchhồng cầu; INR, chỉ số bình thường hóa quốc tế.; MCA: Động mạch não giữa; PTT, thời gian Thromboplastin từng phần.
Đột quỵ thiếu máu do tác nghẽn các mạch máu lớn trong sọ dẫn đến tăng cao tỷ lệ mắc bệnh và tử vong; thuốc tiêu sợi huyết nội động mạch có thể giúp ích với các bệnh nhân có tắc nghẽn này (thời gian <6 giờ) hoặc cắt hút huyết khối tắc nghẽn (thời gian <8 giờ) sử dụng trong thời gian chụp hình mạch máu não khển cấp tại các trung tâm chuyên khoa.
Thuốc chống kết tập tiểu cầu
Aspirin (đến 325 mg/ngày) là an toàn và tuy nhỏ những xác định lợi ích trong đột quỵ do thiếu máu cấp tính.
Kháng đông
Các thử nghiệm không ủng hộ việc sử dụng heparin hoặc các thuốc kháng đông khác cấp tính trên bệnh nhân đột quỵ cấp.
Bảo vệ thần kinh
Hạ thân nhiệt hiệu quả trên bệnh nhân hôn mê theo sau ngưng tim nhưng không có nghiên cứu đầy đủ trên bệnh nhân đột quỵ. các thuốc bảo vệ thần kinh khác không cho thấy lợi ích trong các thử nghiệm trên người mặc dù các dự liệu trên động vật nhiều triển vọng.
Trung tâm đột quỵ và phục hồi
Bệnh nhân được chăm sóc tại các đơn vị đột quỵ toàn diện, sau đó được phục hồi chức năng cải thiaanj kết cục về thần kinh và giảm tỷ lệ tử vong.
Xuất huyết não cấp tính
CT đầu không cản quang để xác định chẩn đoán.
Xác định và điều trị nhanh chóng các bệnh lý đông máu.
Gần 50% bệnh nhân chết, tiên lượng dựa vào thể tích và vị trí khối máu tụ.
Những bệnh nhân lơ mơ hoặc hôn mê thường được điều trị tăng ICP.
Điều trị phù và ảnh hưởng của khối máu tụ với các tác nhân thẩm thấu có thể cần thiết; glucocorticoids không giúp ích.
Nên hội chẩn với ngoại thần kinh để đánh giá khẩn cấp máu tụ tiểu não; ở các vị trí khác, không có dự liệu cung cấp về can thiệp ngoại khoa.
Bài viết cùng chuyên mục
Tăng calci máu: nguyên lý chẩn đoán điều trị
Cường cận giáp nguyên phát là rối loạn toàn bộ quá trình chuyển hóa xương do tăng tiết hormon cận giáp bởi u tuyến.
Bệnh lắng đọng canxi apatit và canxi oxalat
Apatit là yếu tố quan trọng trong chứng khớp vai Milwaukee, một bệnh khớp phá hủy của người già xảy ra ở khớp vai và khớp gối.
Nuốt khó: nguyên lý nội khoa
Nuốt khó gần như luôn luôn là triệu chứng của một bệnh cơ quan hơn là một than phiền chức năng. Nếu nghi ngờ nuốt nghẹn hầu, soi huỳnh quang có quay video khi nuốt có thể giúp chẩn đoán.
Chụp cắt lớp vi tính (CT): nguyên lý nội khoa
CT của não là một kiểm tra quan trọng trong việc đánh giá một bệnh nhân với những thay đổi trạng thái tâm thần để loại trừ các thực thể như chảy máu nội sọ, hiệu ứng khối.
Viêm bàng quang kẽ: nguyên lý nội khoa
Không giống như đau vùng chậu phát sinh từ các nguồn khác, đau do viêm bàng quang kẽ càng trầm trọng hơn khi đổ đầy bàng quang, và giảm khi bàng quang rỗng.
Bệnh thoái hóa dạng bột ống thận: nguyên lý nội khoa
Bệnh nhân không thể toan hóa nước tiểu mặc dù nhiễm toan hệ thống; có khoảng trống anion, phản ánh một sự giảm bài tiết amoni.
Rối loạn thất điều: nguyên lý chẩn đoán điều trị
Tăng nồng độ kháng thể kháng acid glutamic decarboxylase trong huyết thanh có liên hệ với hội chứng thất điều tiến triển mà ảnh hưởng đến lời nói và dáng điệu.
Chất hóa học gây độc thần kinh
Biểu hiện lâm sàng của nhiễm độc thần kinh là giống nhau khi phơi nhiễm hai đường hơi và dung dịch. Biểu hiện đầu tiên bao gồm co đồng tử, nhìn mờ đau đầu, và tăng tiết dịch hầu họng.
Ung thư dạ dày: nguyên lý nội khoa
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính loét niêm mạc thường gặp.
Bệnh porphyrin: nguyên lý chẩn đoán điều trị
Các biểu hiện chính bệnh porphyrin thuộc gan là các triệu chứng thuộc thần kinh, đau bụng do thần kinh, bệnh thần kinh, rối loạn tâm thần.
Chấn thương đầu: nguyên lý nội khoa
Thay đổi tri giác kéo dài có thể do máu tụ trong nhu mô não, dưới màng nhện hay ngoài màng cứng tổn thương sợi trục lan tỏa trong chất trắng.
Nhiễm khuẩn tai ngoài: nguyên lý nội khoa
Điều trị đòi hỏi phải dùng kháng sinh hoạt động toàn thân chống lại các tác nhân gây bệnh phổ biến nhất, Pseudomonas aeruginosa và S. aureus, và thường bao gồm một penicilin.
Nhiễm trùng huyết và sốc nhiễm trùng
Tỷ lệ mắc bệnh và tử vong liên quan đến nhiễm trùng huyết tăng theo tuổi và tình trạng bệnh trước đó, với hai phần ba các trường hợp xảy ra trên bệnh nhân có các bệnh lý kèm theo nặng.
Bướu cổ đa nhân độc và u tuyến độc: nguyên lý chẩn đoán và điều trị
Ngoài các đặc điểm của bướu cổ, biểu hiện lâm sàng của bướu cổ đa nhân độc bao gồm cường giáp dưới lâm sàng hoặc nhiễm độc giáp nhẹ
Bệnh van tim: nguyên lý nội khoa
Triệu chứng thường xảy ra ở độ tuổi 40, nhưng hẹp van hai lá thường gây mất chức năng nặng ở độ tuổi sớm hơn ở các nước đang phát triển. Triệu chứng chính là khó thở và phù phổi do gắng sức.
Phương pháp khám và vị trí thần kinh
Dữ liệu lâm sàng có được từ khám thần kinh cộng với bệnh sử chi tiết giúp biết được vị trí giải phẫu mà giải thích tốt nhất những dấu chứng lâm sàng.
Thiếu máu do rối loạn quá trình hồng cầu trưởng thành
Là các hậu quả hoặc do sai sót tổng hợp hemoglobin, dẫn đến các khiếm khuyết của tế bào chất trưởng thành và hồng cầu nhỏ, khá rỗng, hoặc do sao chép DNA chậm bất thường.
Nhiễm trùng huyết mà không có ổ nhiễm trùng rõ ràng
Bệnh Tularemia và bệnh dịch hạch có thể gây ra hôi chứng thương hàn hoặc nhiễm trùng huyết với tỷ lệ tử vong khoảng 30 phần trăm và nên được nghĩ đến khi có yếu tố dịch tễ.
Đỏ mắt hoặc đau mắt
Mất thị lực đột ngột hoặc nhìn đôi ở những trường hợp mắt không bị đau và không bị viêm thường là các rối loạn thị giác hoặc thần kinh nghiêm trọng và nên được theo dõi chặt chẽ.
Bệnh lắng đọng canxi pyrophosphat dihydrat (CPPD): bệnh giả gout
Các tinh thể được cho rằng không hình thành từ dịch khớp mà có thể rơi từ sụn khớp vào trong khe khớp, nơi chúng bị thực bào bởi các bạch cầu đa nhân trung tính.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Rối loạn hệ thần kinh tự chủ: nguyên lý chẩn đoán điều trị
Bệnh thần kinh ngoại biên ảnh hưởng đến sợi myelin và không myelin nhỏ của hệ giao cảm và đối giao cảm là nguyên nhân phổ biến nhất của suy tự chủ mạn.
Hội chứng rối loạn tăng sinh tủy: nguyên lý nội khoa
Bệnh nhân được kiểm soát hiệu quả bằng trích máu tĩnh mạch. Một số bệnh nhân cần cắt lách để kiểm soát triệu chứng và một số bệnh nhân ngứa nặng được điều trị hiệu quả bằng psoralens và tia UV.
Viêm tụy mãn: nguyên lý chẩn đoán điều trị
Đau là triệu chứng chủ yếu. Sút cân, đại tiện phân mỡ, và các triệu chứng kém hấp thu khác. Khám thực thể thường thường không có gì nổi bật.
Các khối u ruột non
Nội soi và sinh thiết hữu dụng nhất cho các khối u ở tá tràng và đoạn gần của hỗng tràng; phương pháp khác là chụp x quang có baryt là xét nghiệm chẩn đoán tốt nhất.
