- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Hạ thận nhiệt: nguyên lý nội khoa
Hạ thận nhiệt: nguyên lý nội khoa
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hạ thận nhiệt được xác định khi nhiệt độ bên trong cơ thể ≤ 35°C và được phân chia thành nhẹ (32.2°-35°C), trung bình (28°-32.2°C), hoặc nặng (<28°C).
Nguyên nhân
Hầu hết các trường hợp xảy ra trong mùa đông khí hậu lạnh, nhưng hạ thân nhiệt cũng có thể xảy ra trong điều kiện khí hậu ấm áp và thường do đa yếu tố. Nhiệt được sản xuất ở hầu hết các mô cơ thể và được loại bỏ nhờ hiện tượng bức xạ, đối lưu, bay hơi và hô hấp. Những yếu tố ngăn cản quá trình sinh nhiệt và/ hoặc tăng mất nhiệt dẫn đến hạ thân nhiệt (Bảng)
Bảng. CÁC YẾU TỐ NGUY CƠ CỦA HẠ THÂN NHIỆT
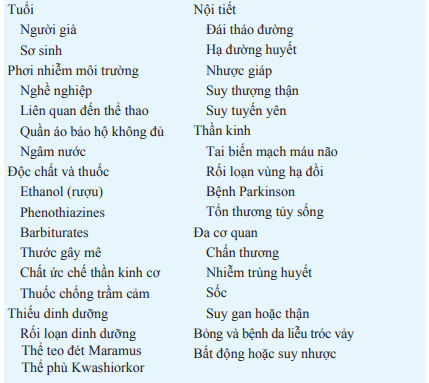
Đặc điểm lâm sàng
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn. Khi nhiệt độ cơ thể giảm xuống dưới 32°C, hệ dẫn truyền tim bắt đầu suy giảm, nhịp tim chậm lại và giảm cung lượng tim. Rung nhĩ với đáp ứng thất chậm thường gặp. Những thay đổi khác trên ECG là sóng J (sóng Osborn) giữa phức bộ QRS và đoạn ST. Triệu chứng lâm sàng khác của hạ thân nhiệt gồm giảm thể tích dịch, hạ huyết áp, tăng độ nhớt máu (có thể dẫn đến huyết khối), bệnh lý đông máu, giảm tiểu cầu, DIC, các rối loạn toan - kiềm, và co thắt phế quản. Bất thường hệ thần kinh trung ương rất đa dạng bao gồm: thất điều, giảm trí nhớ, ảo giác, giảm phản xạ và (trong giảm thân nhiệt nặng) EEG đẳng điện. Hạ thân nhiệt có thể che dấu các rối loạn cùng lúc khác, như đau bụng cấp, ngộ độc thuốc hoặc tổn thương tủy sống. Hạ thân nhiệt trong ICU (nhiễm trùng huyết, vv.) là dấu hiệu tiên lượng xấu.
Chẩn đoán
Hạ thân nhiệt được xác định khi đo nhiệt độ bên trong cơ thể, tốt nhất nên lấy ở 2 vị trí. Khi nhiệt độ đo ở miệng đã được hiệu chỉnh dưới 34.4°C, nhiệt độ chính xác của bệnh nhân có nhiệt độ đo lần đầu < 35°C nên được đo lại bằng cặp nhiệt đặt trong trực tràng ≥15 cm và không nên đặt trong phân lạnh. Đồng thời, cặp nhiệt thực quản nên đặt dưới thanh quản 24cm.
Điều trị hạ thân nhiệt
Nên khởi đầu bằng theo dõi hoạt động tim và cung cấp oxy, kèm theo cố gắng giới hạn để không mất nhiệt hơn nữa. Hạ thân nhiệt nhẹ được kiểm soát nhờ sưởi ấm thụ động bên ngoài và cách ly. Nên đặt bệnh nhân trong phòng ấm và đắp chăn giúp cho quá trình tạo nhiệt nội sinh để hồi phục lại nhiệt độ cơ thể bình thường. Khi đấu cũng được che phủ, tốc độ làm ấm thường 0.5°-2.0°C/giờ. Sưởi ấm chủ động cấn thiết đới với các trường hợp hạ thân nhiệt từ trung bình đến nặng, bất ổn định về tim mạch, tuổi quá thấp hoặc quá cao, rối loạn chức nặng hệ thần kinh trung ương, thiếu nội tiết tố hoặc hạ thân nhiệt do biến chứng của các bệnh lý hệ thống. Sưởi ấm chủ động có thể từ bên ngoài (mền làm ấm từ không khí bắt buộc, nguồn nhiệt bức xạ và túi chườm nóng) hoặc bên trong (thở không khí ấm, làm ấm oxy ẩm ở nhiệt độ 40°-45°C, truyền dịch tĩnh mạch được làm ấm ở 40°-42°C, hoặc rửa màng bụng hoặc màng phổi với dung dịch thẩm tích hoặc saline được làm ấm ở 40°-45°C). Kỹ thuật sưởi ấm chủ động từ bên trong hiệu quả nhất là sưởi ấm ngoài cơ thể bằng thẩm tách máu và cầu nối động - tĩnh mạch. Sưởi ấm bên ngoài có thể gây hạ huyết áp do làm giảm sự co mạch ngoại biên. Nên cung cấp đủ dịch bằng dung dịch đẳng trương được làm ấm; nên tránh dùng dung dịch lactated Ringer’s vì chuyển hóa lactate bị suy giảm khi hạ thân nhiêt. Nếu nghi ngờ nhiễm trùng huyết, nên cho kháng sinh phổ rộng theo kinh nghiệm sau khi lấy mẫu máu để cấy.
Rối loạn nhịp nhĩ thường không cần điều trị chuyên biệt. Rung nhĩ thường dai dẳng, khó chữa. Chỉ nên cố gắng thực hiện một chuỗi 3 lần khử cực (2J/kg) khi nhiệt độ < 30°C; có thể cố gắng khử cực lại lần nữa sau khi nhiệt độ đã lên trên 30°C. Thỉnh thoảng, khi rất khó để phân biệt giữa hạ thân nhiệt sâu với chết, cố gắng hồi sức tim phổi và sưởi ấm chủ động từ bên trong nên được tiếp tục cho đến khi nhiệt độ trung tâm > 32°C hoặc tình trạng tim mạch đã được ổn định.
Bài viết cùng chuyên mục
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Bệnh cơ tim và viêm cơ tim, nguyên lý nội khoa
Cơ tim gia tăng độ cứng làm giảm khả năng giãn của tâm thất, áp suất tâm trương tâm thất gia tăng. Các nguyên nhân bao gồm các bệnh lý thâm nhiễm
Suy hô hấp: nguyên lý nội khoa
Suy hô hấp tăng cacbondioxit do giảm thông khí phút và/hoặc tăng khoảng chết sinh lý. Trình trạng chung liên quan với suy hô hấp tăng cacbondioxit gồm bệnh lý thần kinh cơ.
Rối loạn nhịp chậm: nguyên lý nội khoa
Loại trừ hoặc chữa trị các nguyên nhân ngoại sinh như thuốc hoặc suy giáp. Mặt khác triệu chứng chậm nhịp đáp ứng với đặt máy tạo nhịp vĩnh viễn.
Viêm khớp phản ứng: nguyên lý chẩn đoán và điều trị
Viêm khớp phản ứng liên quan đến viêm khớp cấp tính không có mủ đang có biến chứng nhiễm trùng nơi khác trong cơ thể.
Bệnh Addison: suy tuyến thượng thận
Các biểu hiện bao gồm mệt mỏi, suy nhược, chán ăn, buồn nôn và nôn, sụt cân, đau bụng, sắc tố ở da và niêm mạc, thèm muối, hạ huyết áp.
Eczema và viêm da
Một trong ba bệnh liên quan của viêm da cơ địa là viêm mũi dị ứng, hen và bệnh chàm. Bệnh thường bị theo đợt, mạn tính, ngứa rất nhiều, viêm da chàm hóa với các đám hồng ban có vảy, mụn nước,vảy tiết, và nứt nẻ.
Đau bụng cấp dữ dội: nguyên lý nội khoa
Điểm quyết định ban đầu dựa vào tình trạng cân bằng huyết động của bệnh nhân. Nếu không, phải nghi ngờ một tai biến mạch máu như dò phình động mạch chủ bụng.
Nhiễm khuẩn đường hô hấp trên: nguyên lý nội khoa
Kê đơn kháng sinh không phù hợp trong nhiễm khuẩn đường hô hấp trên là một nguyên nhân hàng đầu của kháng kháng sinh của các tác nhân gây bệnh mắc phải trong cộng đồng như Streptococcus pneumoniae.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Chứng nito huyết: nguyên lý nội khoa
Khi suy thận nặng, triệu chứng thiếu máu có thể tiến triển dẫn đến một hoặc nhiều các triệu chứng sau, chán ăn, mất vị giác, nôn, buồn nôn, hôn mê, lơ mơ, run vỗ cánh, viêm màng phổi.
Bệnh khí ép
Phần lớn xuất hiện các biểu hiện nhẹ đau, mệt mỏi, biểu hiện thần kinh nhẹ như dị cảm. Biểu hiện hô hấp và tim mạch có thể đe doạ sự sống như khó thở, đau ngực, loạn nhịp tim.
Viêm họng cấp: nguyên lý nội khoa
Điều trị kháng sinh cho bệnh nhân nhiễm GAS và được khuyến cáo để ngăn chặn sự tiến triển của bệnh sốt thấp khớp. Điều trị triệu chứng của viêm họng do virus thường là đủ.
Viêm gan virut cấp
Viêm gan virut cấp tính là một nhiễm trùng toàn thân chủ yếu ảnh hưởng đến gan. Biểu hiện lâm sàng là mệt mỏi, buồn nôn, nôn, ỉa chảy, sốt nhẻ, tiếp theo là nước tiểu đậm màu, vàng da, gan to mềm.
Động kinh: nguyên lý nội khoa
Các nguyên nhân chủ yếu của GCSE là không sử dụng đúng hoặc cai thuốc chống động kinh, các rối loạn chuyển hóa, ngộ độc thuốc, nhiễm trùng hệ thần kinh trung ương.
Rối loạn thính giác: nguyên lý nội khoa
Chấn thương ở trước đầu, tiếp xúc với các thuốc gây độc ốc tai, tiếp xúc với tiếng ồn nghề nghiệp hoặc giải trí, hoặc tiền sử gia đình có giảm thính lực cũng quan trọng.
U tuyến tiền liệt: nguyên lý nội khoa
Bệnh nhân không triệu chứng thường không đòi hỏi điều trị, và các biến chứng của tắc nghẽn đường dẫn niệu như không có khả năng tiểu, suy thận, nhiễm trùng đường tiết niệu.
Phối hợp vận động và tư thế dáng bộ
Đánh giá cử động thay đổi nhanh của ngón tay, ngón chân, nghiệm pháp ngón tay chạm mũi, Quan sát bệnh nhân khi họ đi trên đường thẳng.
Tâm phế mãn: nguyên lý nội khoa
Thở nhanh, nhịp đập thất phải dọc bờ trái xương ức, tiếng P2 lớn, tiếng T4 nghe bên phải, xanh tím, móng tay dùi trống là những biểu hiện muộn.
Xơ gan mật tiên phát: nguyên lý chẩn đoán điều trị
Hội chứng Sjogren, bệnh mạch collagen, viêm tuyến giáp, viêm cầu thận, thiếu máu ác tính, toan hóa ống thận.
Bất thường về cận lâm sàng thiếu máu
Hồng cầu lưới tăng, soi tiêu bản thấy hồng cầu có nhân và nhiễm sắc, có thể thấy hồng cầu hình cầu, hình elip, mảnh vỡ hồng cầu hoặc hình bia, có gai hoặc hình liềm tùy theo từng rối loạn khác nhau.
Rậm lông: rối loạn hệ sinh sản nữ giới
Cách tiếp cận khi xét nghiệm thừa androgen được mô tả trong hình. Buồng trứng đa nang là một nguyên nhân tương đối phổ biến gây rậm lông.
Bệnh thoái hóa dạng bột: nguyên lý chẩn đoán và điều trị
Bệnh thoái hóa dạng bột được xác định bởi tính chất sinh hóa của protein trong sự lắng đọng các sợi và được phân loại theo toàn thân hay tại chỗ, mắc phải hay di truyền.
Đau bụng: nguyên lý nội khoa
Bệnh sử là công cụ chẩn đoán then chốt, Khám lâm sàng có thể không phát hiện hoặc có nhầm lẫn, xét nghiệm cận lâm sàng và chụp X quang có thể bị trì hoãn hoặc không có ích.
Chọc dò màng phổi: nguyên lý nội khoa
Chọc từ phía sau là vị trí ưa thích để chọc dò. Chọn vị trí thuận lợi thì dễ dàng cho cả bệnh nhân và bác sĩ. Bệnh nhân nên ngồi ở góc giường, gập người ra trước, 2 tay ôm gối.
