- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh van tim: nguyên lý nội khoa
Bệnh van tim: nguyên lý nội khoa
Triệu chứng thường xảy ra ở độ tuổi 40, nhưng hẹp van hai lá thường gây mất chức năng nặng ở độ tuổi sớm hơn ở các nước đang phát triển. Triệu chứng chính là khó thở và phù phổi do gắng sức.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hẹp van hai lá
Nguyên nhân
Thường gặp nhất là hậu thấp, mặc dù tiền căn sốt thấp cấp hiện nay không rõ ràng; hẹp hai lá bẩm sinh hiếm gặp, chỉ thấy ở trẻ sơ sinh.
Bệnh sử
Triệu chứng thường xảy ra ở độ tuổi 40, nhưng hẹp van hai lá thường gây mất chức năng nặng ở độ tuổi sớm hơn ở các nước đang phát triển. Triệu chứng chính là khó thở và phù phổi do gắng sức, phấn khích, sốt, thiếu máu, nhịp nhanh kịch phát, mang thai, quan hệ tình dục, v.v..
Thăm khám lâm sàng
Thất phải nảy cạnh ức; ”sờ được” T1; clack mở van (OS) sau A2 khoảng 0.06-0.12 s; khoảng OS–A2 đảo ngược tỉ lệ với mức độ hẹp van. Âm thổi rung tâm trương và gia tăng ngay trước kì tâm thu trong nhịp xoang.
Độ dài của âm thổi tương quan với mức độ hẹp van.
Biến chứng
Ho ra máu, thuyên tắc phổi, nhiễm trùng phổi, huyết khối hệ thống; viêm nội tâm mạc ít gặp trong hẹp van hai lá đơn thuần.
ECG
Thường thấy rung nhĩ hoặc lớn nhĩ trái với nhịp xoang. Trục lệch phải và lớn thất phải khi có tăng áp phổi.
Xquang ngực
Cho thấy lớn nhĩ trái và thất phải và các đường Kerley B.
Siêu âm tim
Phương pháp không xâm lấn có lợi nhất; cho thấy độ phân chia không đồng đều, vôi hoá và dày các lá van và bộ máy dưới van, và lớn nhĩ trái. Siêu âm Doppler cung cấp độ chênh áp ước lượng giữa hai bên vùng van hai lá, và mức độ tăng áp phổi.
Điều trị hẹp van hai lá
Những bệnh nhân có nguy cơ nên được dùng kháng sinh dự phòng cho sốt thấp tái phát (penicillin V 250–500 mg uống 2 lần/ngày hoặc benzathine penicillin G 1–2 M đơn vị tiêm bắp hàng tháng). Nếu có khó thở, nên hạn chế muối và dùng lợi tiểu uống; beta blockers, digitalis, hay kiểm soát nhịp tim bằng chẹn kênh calci (v.d verapamil or diltiazem) để làm giảm tần số thất trong rung nhĩ. Warfarin (mục tiêu INR 2.0–3.0) ở những bệnh nhân rung nhĩ và/hoặc tiền căn huyết khối hệ thống hay thuyên tắc phổi. Nếu rung nhĩ mới xuất hiện, xem xét hồi phục lại nhịp xoang (hoá học hay dùng điện), lý tưởng là ≥ 3 tuần dùng chống đông. Phẫu thuật van hai lá nếu có triệu chứng và kích thước lỗ van ≤ ~1.5 cm2. Trong hẹp hai lá đơn giản, nong van bằng bóng qua da là thủ thuật được lựa chọn; nếu không khả thi, thì phẫu thuật mở.
Hở van hai lá
Nguyên nhân
Sa van hai lá (xem ở dưới), bệnh tim hậu thấp, bệnh tim thiếu máu có rối loạn chức năng cơ nhú, giãn thất trái do bất cứ nguyên nhân nào, vôi hoá vòng van hai lá, bệnh cơ tim phì đại, viêm nội tâm mạc nhiễm trùng, bẩm sinh.
Đặc điểm lâm sàng
Mệt mỏi, yếu người, khó thở khi gắng sức. Thăm khám lâm sàng: mạch động mạch nảy mạnh, thất trái nảy mạnh, T1 mờ: T2 tách đôi giãn rộng; T3 âm thổi toàn tâm thu lớn và thường có âm thổi đầu-giữa tâm trương ngắn do gia tăng lưu lượng giữa hai bên van.
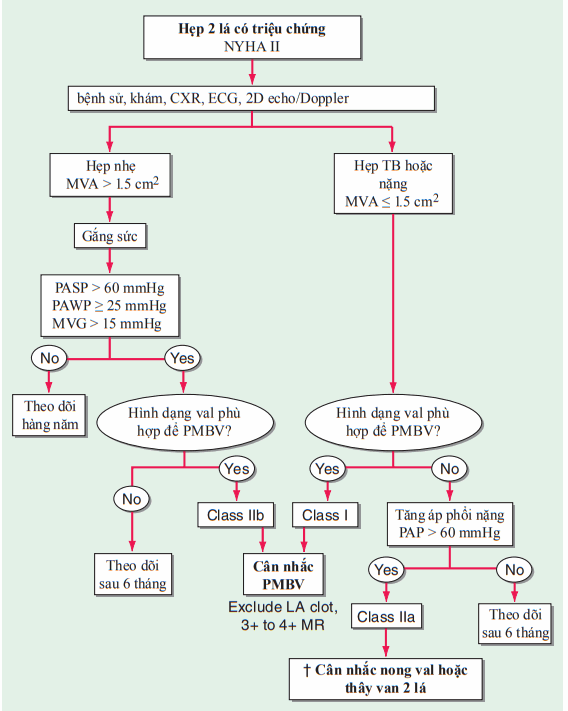
Hình. Điều trị hẹp van hai lá (MS).
†Có sự tranh cãi ở những bệnh nhân hẹp nặng (MVA < 1.0 cm2) và tăng áp phổi nặng (PH) (PASP >60 mmHg) nên được nong van bằng bóng (PMBV) hoặc thay van hai lá (MVR) để phòng ngừa suy thất phải. CXR: xquang ngực; ECG: điện tâm đồ; echo: siêu âm tim; LA: nhĩ trái; MR: hở van hai lá; MVA: diện tích van hai lá; MVG: độ chênh áp trung bình giữa hai van; NYHA:Hội tim mạch New York; PASP: áp lực động mạch phổi; PAWP :áp lực giường mao mạch phổi; van hai lá; 2D: 2 chiều.
Siêu âm tim
Lớn nhĩ trái, thất trái tăng động, xác định cơ chế của hở hai lá; Doppler giúp ích trong chẩn đoán và đánh giá độ nặng của hơ van hai lá và mức độ tăng áp phổi.
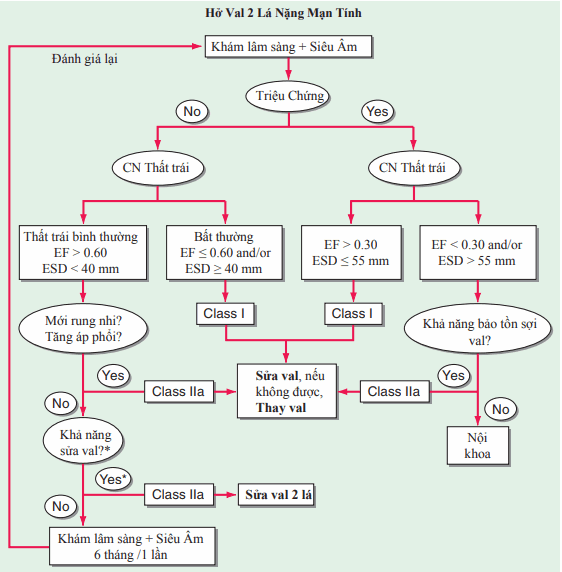
Hình. Điều trị hở van hai lá tiến triển.
*Phẫu thuật van hai lá có thể được thực hiện ở bệnh nhân không triệu chứng với chức năng thất trái bình thường nếu được thực hiện bởi đội ngũ phẫu thuật có kinh nghiệm và nếu khả năng thành công > 90%. AF: rung nhĩ; Echo: siêu âm tim; EF: phân suất tống máu; ESD: đường kính cuối tâm thu; eval, đánh giá; HT, tăng huyết áp; MVR: thay van hai lá.
Điều trị hở van hai lá
Đối với hở van hai lá nặng/mất bù, điều trị như suy tim. Thuốc giãn mạch tiêm tĩnh mạch (v.d nitroprusside) có lợi trong hở van hai lá cấp, nặng. Kháng đông được chỉ định khi có rung nhĩ. Điều trị phẫu thuật, cũng như sửa chữa hay thay thế van, thì phù hợp cho bệnh nhân có triệu chứng hay bằng chứng của rối loạn chức năng thất trái tiến triển [phân suất tống máu thất trái ≤ 60% hoặc đường kính thất trái cuối tâm trương trên siêu âm ≥ 40 mm]. Phẫu thuật cần được thực hiện trước khi tiến triển triệu chứng của suy tim mạn.
Sa van hai lá
Nguyên nhân
Thường là vô căn; có thể liên quan đến sốt thấp, bệnh tim thiếu máu, thông liên nhĩ, hội chứng Marfan, hội chứng Ehlers-Danlos.
Bệnh học
Mô van hai lá thừa với phù niêm thoái triển và thừng gân bị kéo dãn.
Đặc điểm lâm sàng
Thường gặp ở nữ. Hầu hết bệnh nhân không có triệu chứng. Triệu chứng thường gặp nhất là đau ngực mơ hồ, nhịp nhanh trên thất và loạn nhịp thất. Biến chứng quan trọng nhất là hở van hai lá nặng gây hậu quả suy thất trái. Hiếm hơn, huyết tắc hệ thống do tiểu cầu-fibrin kết tụ tại van. Đột tử là một biến chứng rất hiếm gặp.
Thăm khám thực thể
Tiếng click giữa hoặc cuối tâm thu theo sau bởi âm thổi cuối tâm thu ở mỏm; gia tăng khi làm nghiệm pháp Valsava, giảm khi ngồi xổm hoặc gắng sức bất động.
Siêu âm tim
Cho thấy một hay hai lá van hai lá lạc vị cuối kì tâm thu.
Điều trị sa van hai lá
Bệnh nhân không triệu chứng nên được tái khám. Beta blockers có thể làm giảm khó chịu ở ngực và đánh trống ngực. Dự phòng viêm nội tâm mạc nhiễm trùng được chỉ định chỉ khi có tiền căn viêm nội tăm mạc trước đó. Sửa chữa hoặc thay thế van cho những bệnh nhân hở van hai lá nặng; aspirin hay kháng đông cho những bệnh nhân tiền căn có thiếu máu não thoáng qua hay huyết khối.
Hẹp van động mạch chủ
Nguyên nhân
Thường gặp nhất là (1) vôi hoá thoái triển của bệnh hai lá van bẩm sinh, (2) sự phát huỷ mạn tính của ba lá van, và (3) bệnh tim hậu thấp (gần như lúc cũng cũng gặp với bệnh hai lá hậu thấp).
Triệu chứng
Khó thở khi gắng sức, đau ngực, và ngất là các triệu chứng tại tim; chúng xảy ra trể, sau vài năm sau khi bị hẹp và diện tích van ≤ 1.0 cm2.
Thăm khám thực thể
Mạch động mạch yếu và nảy chậm (parvus et tardus) với rung động mạch cảnh. Mỏm tim nảy hai lần (T4 sờ được); A2 yếu hay mất; T4 thường gặp.
Âm thổi tâm thu dạng “kim cương” ≥ độ 3/6, thường có rung tâm thu.
Âm thổi điển hình nghe rõ ở gian sườn hai, lan lên động mạch cảnh và đôi khi ở mỏm (hiệu ứng Gallavardin).
ECG
Thường cho thấy phì đại thất trái, nhưng không hữu ích trong ước lượng độ chênh áp.
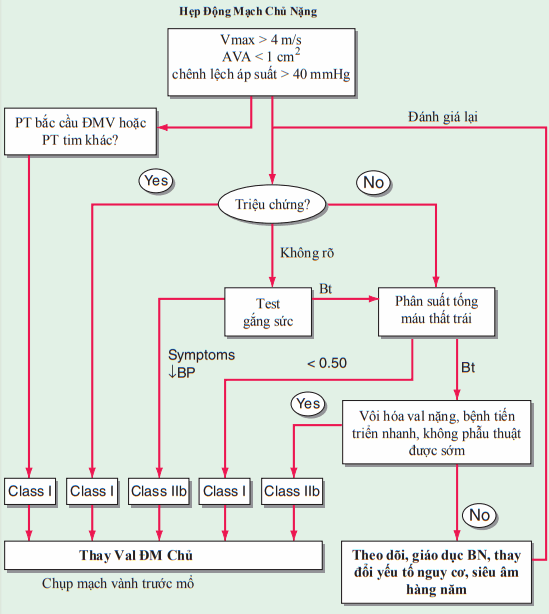
Hình. Phác đồ điều trị hẹp van động mạch chủ (AS). AVA: diện tích van động mạch chủ; BP: huyết áp; CABG: phẫu thuật bắc cầu động mạch vành; LV: thất trái; Vmax: vận tốc máu lớn nhất qua van trên siêu âm Doppler.
Siêu âm tim
Cho thấy phì đại thất trái, vôi hoá và dày các lá van động mạch chủ với giảm động mở kì tâm thu. Thất trái giãn và giảm khả năng co bóp là một tiên lượng xấu. Doppler giúp đo lường độ chênh áp và cho phép tính diện tích của lỗ van.
Điều trị hẹp van động mạch chủ
Tránh gắng sức quá mạnh trong hẹp van động mạch chủ nặng, kể cả khi không có triệu chứng. Điều trị suy tim theo tiêu chuẩn, nhưng cẩn thận khi dùng giãn mạch cho những bệnh nhân có bệnh tiến triển. Thay thế van được chỉ định ở người lớn có triệu chứng do hẹp van và có bằng chứng thay đổi huyết động do tắc nghẽn. Ghép van động mạch chủ qua cathether (TAVI) là một phương pháp đang được nghiên cứu cho những bệnh nhân có nguy cơ phẫu thuật cao và đã cho thấy kết quả khả quan.
Hở van động mạch chủ
Nguyên nhân
Tại van: hậu thấp (đặc biệt nếu có bệnh van hai lá hậu thấp), bệnh hai lá van, viêm nội tâm mạc. Dãn gốc động mạch chủ: dãn do hoại tử áo giữa dạng nang, bóc tách động mạch chủ, ankylosing spondylitis, giang mai.
Ba phần tư bệnh nhân là nam.
Đặc điểm lâm sàng
Khó thở khi gắng sức và cảm thấy tim đập mạnh, đau thắt ngực, và các dấu hiệu của suy thất trái. Wide pulse pressure, water hammer pulse, mạch mao mạch (dấu Quincke), A2 yếu hay mất, T3 thường gặp. Âm thổi giảm dần kì tâm trương dọc theo bờ trái ức (dọc theo bờ phải nếu dãn động mạch chủ). Có thể có âm thổi tâm thu do tăng lượng máu kì tâm thu.
ECG và Xquang ngực
Lớn thất trái.
Siêu âm tim
Lớn nhĩ trái, lớn thất trái, van hai lá rung với tần số cao kì tâm trương.
Các lá van động mạch có thể mất ăn khớp với nhau. Doppler cho phép phát hiện và đánh giá hở van động mạch chủ.
Điều trị hở van động mạch chủ
Điều trị chuẩn cho suy thất trái. Thuốc dãn mạch (nifedipine tác dụng dài hay ức chế men chuyển) được khuyến cáo nếu có tăng huyết áp. Phẫu thuật thay thế van nên được thực hiện ở bệnh nhân hở van nặng khi tiến triển triệu chứng hoặc ở bệnh nhân không triệu chứng có rối loạn chức năng thất trái (phân suất tống máu thất trái < 50%, thể tích thất trái cuối tâm thu > 55 mL/m2, đường kính cuối tâm thu > 55 mm, hay đường kính thất trái tâm trương > 75 mm) bằng hình ảnh học.
Hẹp van ba lá
Nguyên nhân
Thường do hậu thấp; thường gặp ở nữ; hầu như lúc nào cũng kèm theo hẹp van hai lá.
Đặc điểm lâm sàng
Gan to, báng bụng, phù, vàng da, tĩnh mạch cổ nổi với sóng y xuống chậm. Rung tâm trương dọc bờ trái ức gia tăng khi hít vào và tăng cường độ vào tiền tâm thu. Lớn nhĩ phải và tĩnh mạch chủ trên trên phim Xquang. Siêu âm Doppler cho thấy dày các lá van và giảm độ phân tách của các lá van, cho phép ước tính độ chênh áp giữa hai bên van.
Điều trị hẹp van ba lá
Trong hẹp van ba lá nặng, điều trị phẩu thuật sửa van hay thay thế van thường được chỉ định.
Hở van ba lá
Nguyên nhân
Thường hở chức năng và thứ phát do dãn lớn thất phải do bất cứ nguyên nhân gì và thường kèm theo tăng áp động mạch phổi.
Đặc điểm lâm sàng
Suy thất phải nặng, kèm phù, gan to, nhịp tĩnh mạch cảnh có sóng v nhô cao và sóng y xuống nhanh. Âm thổi tâm thu dọc phần dưới bờ trái ức gia tăng khi hít vào. Siêu âm Doppler giúp xác định chẩn đoán và ước tính độ nặng.
Điều trị hở van ba lá
Điều trị lợi tiểu tích cực khi có dấu hiệu của suy tim phải. Trong các trường hợp nặng (không có tăng áp phổi nặng), điều trị phẫu thuật bao gồm thắt vòng van ba lá hoặc thay thế van.
Bài viết cùng chuyên mục
Phương pháp thăm dò không xâm lấn tim
Siêu âm là phương pháp không xâm lấn được lựa chọn để nhanh chóng xác định tràn dịch màng ngoài tim và các ảnh hưởng huyết động, trong chèn ép tim thì có sập thất phải và nhĩ phải kì tâm trương.
Các bệnh rối loạn quanh khớp
Kết quả của sự bất động khớp vai kéo dài, Vai đau và nhạy cảm khi sờ nắn, cả vận động chủ động và thụ động đều bị hạn chế.
Ngăn ngừa các biến chứng của bệnh nhân nặng
Huyết khối tĩnh mạch sâu có thể xảy ra mặc dù có thể dự phòng bằng heparin tiêm dưới da hoặc các thiết bị nén khí liên tục ở chi dưới và có thể xảy ra tại vị trí đặt catheter tĩnh mạch trung ương.
Chăm sóc giảm nhẹ cho bệnh nhân giai đoạn cuối đời
Chăm sóc tối ưu phụ thuộc vào một đánh giá toàn diện nhu cầu của bệnh nhân trong cả bốn lĩnh vực bị ảnh hưởng bởi bệnh tật: thể chất tâm lý, xã hội, và tinh thần.
Khám vận động: nguyên lý chẩn đoán điều trị
Đánh giá sức chi trên bằng sự trôi cơ sấp và lực của phản xạ cổ tay, ngón tay, Đánh giá sức chi dưới yêu cầu bệnh nhân đi lại bình thường, đi bằng gót chân, bằng ngón chân.
Đánh giá ban đầu và bệnh nhân nhập viện
Bệnh nhân điều trị nội trú thường chỉ chú trọng vào chẩn đoán và điều trị những vấn đề nội khoa cấp tính. Tuy nhiên, phần lớn bệnh nhân có nhiều vấn đề ảnh hưởng trên nhiều cơ quan.
Suy gan cấp: nguyên lý chẩn đoán điều trị
Vàng da đậm, rối loạn đông máu, chảy máu, suy thận, rối loạn kiềm toan, giảm glucose máu, viêm tụy cấp, suy tuần hoàn hô hấp, nhiễm trùng.
Ung thư buồng trứng: nguyên lý nội khoa
Không giống như ung thư đại tràng, con đường dẫn đến ung thư buồng trứng là không rõ ràng. Ung thư buồng trứng cũng có thể xảy ra trong hội chứng Lynch.
Ung thư thực quản: nguyên lý nội khoa
Trong nuốt khó chụp barit cản quang kép được sử dụng hữu ích như xét nghiệm đầu tiên, nội soi dạ dày thực quản ngược dòng là xét nghiệm nhạy và đặc hiệu nhất.
Viêm tai giữa: nguyên lý nội khoa
Hầu hết các trường hợp nhẹ đến trung bình khỏi bệnh trong vòng 1 tuần mà không cần điều trị đặc hiệu, giảm các triệu chứng bằng các thuốc giảm đau.
Bệnh phổi kẽ: nguyên lý nội khoa
Các triệu chứng thường gặp trong bệnh phổi kẽ bao gồm khó thở và ho khan. Triệu chứng ban đầu và thời gian khởi phát có thể hỗ trợ trong chẩn đoán phân biệt.
Bệnh sarcoid: nguyên lý chẩn đoán điều trị
Nguyên nhân của bệnh sarcoid là chưa biết, và bằng chứng hiện tại gợi ý rằng việc kích hoạt một đáp ứng viêm bởi một kháng nguyên không xác định.
Huyết khối tăng đông
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4 đến 10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Bệnh thoái hóa dạng bột ống thận: nguyên lý nội khoa
Bệnh nhân không thể toan hóa nước tiểu mặc dù nhiễm toan hệ thống; có khoảng trống anion, phản ánh một sự giảm bài tiết amoni.
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Bạch cầu cấp thể lympho/u lympho: nguyên lý nội khoa
Điều trị tích cực gắn với độc tính cao liên quan đến nền suy giảm miễn dịch. Glucocorticoid làm giảm tình trạng tăng canxi máu. Khối u có đáp ứng với điều trị nhưng thường trong thời gian ngắn.
Phối hợp vận động và tư thế dáng bộ
Đánh giá cử động thay đổi nhanh của ngón tay, ngón chân, nghiệm pháp ngón tay chạm mũi, Quan sát bệnh nhân khi họ đi trên đường thẳng.
Sinh lý bệnh cơ quan dẫn truyền cảm giác đau
Tác nhân thay đổi cảm nhận đau hoạt động bằng cách giảm viêm ở mô, can thiệp vào con đường dẫn truyền đau, hoặc làm dịu thần kinh.
Cổ trướng do xơ gan: nguyên lý nội khoa
Nguy cơ tăng ở bệnh nhân có xuất huyết tĩnh mạch thực quản và khuyến cáo dự phòng viêm phúc mạc tự phát do vi khuẩn khi bệnh nhân có biểu hiện xuất huyết tiêu hoá trên.
Suy thượng thận ở bệnh nhân ung thư
Các triệu chứng như buồn nôn, nôn, chán ăn và hạ huyết áp tư thế có thể do ung thư tiến triển hoặc tác dụng phụ của điều trị.
Xét nghiệm tiêu bản máu ngoại vi
Hồng cầu đa kích thước-kích thước hồng cầu không đều nhau, các tế bào khổng lồ là hậu quả của quá trình tổng hợp DNA từ tiền thân hồng cầu bị chậm lại do thiếu folate hoặc vitamin B12.
Sốt: nguyên lý nội khoa
Điểm định nhiệt vùng dưới đồi tăng, gây co mạch ngoại biên, Bệnh nhân cảm thấy lạnh do máu chuyển về cơ quan nội tạng. Cơ chế của sinh nhiệt giúp tăng nhiệt độ cơ thể.
Hội chứng nhiễm trùng tại chỗ với tiến trình khởi phát nhanh chóng
Các dấu hiệu đặc trưng có thể bao gồm phá hủy van nhanh chóng, phù phổi, hạ huyết áp, áp xe cơ tim, bất thường dẫn truyền và rối loạn nhịp, các sùi dễ vỡ lớn.
Loãng xương: nguyên lý chẩn đoán điều trị
Yếu tố nguy cơ gãy xương do loãng xương được liệt kê trong bảng, và các bệnh liên quan với chứng loãng xương được liệt kê trong bảng.
