- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Nhiễm độc giáp: nguyên lý chẩn đoán và điều trị
Nhiễm độc giáp: nguyên lý chẩn đoán và điều trị
Trong bệnh Graves, hoạt hóa các kháng thể đối với thụ thể TSH, là nguyên nhân thường gặp nhất của nhiễm độc giáp và chiếm 60 phần trăm các trường hợp.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Rối loạn tuyến giáp chủ yếu do quá trình tự miễn, kích thích sản xuất quá nhiều hormone tuyến giáp (nhiễm độc giáp) hoặc gây phá hủy các tuyến nội tiết và không sản xuất đủ hormon tuyến giáp (suy giáp). Quá trình ung thư trong tuyến giáp có thể tạo các nốt lành tính hay ung thư tuyến giáp. Sản xuất hormone thyroxine (T4) và triiodothyronine (T3) được điều hòa thông qua vòng feedback nội tiết.
Một lượng T3 được tiết ra bởi tuyến giáp, nhưng hầu hết được sản xuất bởi khử iod của T4 ở các mô ngoại vi. Cả T4 và T3 được gắn kết với protein mang [globulin liên kết tuyến giáp (TBG), transthyretin (chỉ gắn T4), và albumin] trong vòng tuần hoàn. Tăng nồng độ T4 và T3 toàn phần và nồng độ tự do bình thường thấy trong các trường hợp tăng protein mang (trong mang thai, estrogen, xơ gan, viêm gan, và các rối loạn di truyền). Ngược lại, giảm nồng độ T4 và T3 toàn phần và nồng độ tự do bình thường thấy ở bệnh hệ thống nặng, bệnh gan mãn tính, và bệnh thận.
Nguyên nhân
Nguyên nhân thừa hormone tuyến giáp bao gồm cường giáp nguyên phát (bệnh Graves, bướu cổ đa nhân độc, u tuyến độc, thừa iod); phá hủy tuyến giáp (viêm tuyến giáp bán cấp, viêm tuyến giáp không triệu chứng, thuốc amiodarone chống loạn nhịp tim, bức xạ); nguồn hormone tuyến giáp ngoài tuyến giáp (nhiễm độc giáp giả, u quái buồng trứng, ung thư biểu mô thể nang hoạt động); và cường giáp thứ phát [u tuyến yên tiết TSH, khối u tiết hCG, nhiễm độc giáp khi mang thai]. Trong bệnh Graves, hoạt hóa các kháng thể đối với thụ thể TSH, là nguyên nhân thường gặp nhất của nhiễm độc giáp và chiếm 60-80% các trường hợp. Tỷ lệ gặp ở phụ nữ cao gấp 10 lần so với nam giới; tuổi hay gặp nhất là từ 20-50 tuổi.
Đặc điểm lâm sàng
Các triệu chứng bao gồm bồn chồn, khó chịu, chịu nóng kém, ra mồ hôi quá nhiều, đánh trống ngực, mệt mỏi và suy nhược, giảm cân nhưng thèm ăn nhiều, đi đại tiện thường xuyên, và kinh thưa. Bệnh nhân còn lo lắng, hồi hộp, và ngồi không yên. Da thường ấm và ẩm ướt, và móng tay có thể tách rời khỏi giường móng (móng tay Plummer). Co rút mí mắt và nhắm mắt chậm chạp có thể có. Các dấu hiệu tim mạch bao gồm nhịp tim nhanh, tăng huyết áp tâm thu, tiếng thổi tâm thu, và rung nhĩ. Tay chân run, tăng phản xạ, và yếu cơ đầu gần cũng có thể xuất hiện. Nhiễm độc giáp kéo dài có thể dẫn đến thiếu xương. Ở người già, các dấu hiệu điển hình của nhiễm độc giáp có thể không rõ ràng, các biểu hiện chính là giảm cân và mệt mỏi (“nhiễm độc giáp lãnh đạm”).
Trong bệnh Graves, tuyến giáp thường to lan tỏa kích thước tăng 2-3 lần so với bình thường, và tiếng thổi hay run có thể có mặt. Bệnh thâm nhiễm tại mắt (với các mức độ lồi mắt, sưng quanh mắt, và liệt vận nhãn) và bệnh thâm nhiễm ở da (phù niêm trước xương chày) cũng có thể được tìm thấy; đây là những biểu hiện ngoài tuyến giáp của quá trình tự miễn.
Trong viêm tuyến giáp bán cấp, tuyến giáp thường mềm và to, đau có thể lan đến hàm hoặc tai, và đôi khi kèm theo sốt và nhiễm trùng đường hô hấp trên. Nhân đơn độc hay đa nhân có thể có trong u tuyến độc hoặc bướu cổ đa nhân độc.
Cơn nhiễm độc giáp cấp, hoặc cơn bão giáp, là rất hiếm, khi xuất hiện sẽ đe dọa trầm trọng tính mạng bệnh nhân cường giáp, và có thể kèm theo sốt, mê sảng, co giật, loạn nhịp tim, hôn mê,nôn, tiêu chảy,và vàng da.
Chẩn đoán
Các xét nghiệm để xác định sự tồn tại và nguyên nhân của nhiễm độc giáp được tóm tắt trong hình. TSH huyết thanh là xét nghiệm nhạy cho nhiễm độc giáp do bệnh Graves, nhân giáp tự trị, viêm tuyến giáp, và điều trị levothyroxin ngoại sinh. Xét nghiệm bất thường liên quan bao gồm nồng độ bilirubin, men gan, và ferritin tăng cao. Xét nghiệm độ hấp thụ iod phóng xạ của tuyến giáp để phân biệt các nguyên nhân: hấp thụ nhiều trong bệnh Graves và nhân tuyến giáp, hấp thụ ít trong phá hủy tuyến giáp, thừa iốt, và nguồn tiết hormone tuyến giáp ngoài tuyến giáp. (Lưu ý: iod phóng xạ là đồng vị phóng xạ cần thiết cho định lượng hấp thụ của tuyến giáp, trong khi dùng technetium là đủ để ghi hình ảnh.)
Tốc độ lắng máu cao trong viêm tuyến giáp bán cấp.
Điều trị
Bệnh Graves được điều trị bằng thuốc kháng giáp hoặc iod phóng xạ; phẫu thuật cắt gần trọn tuyến giáp hiếm khi được chỉ định.Các loại thuốc kháng giáp chính là methimazol hoặc carbimazol (liều khởi đầu 10-20mg 2-3 lần/ngày, tăng liều lên 2,5-10 mg/ngày) và propylthiouracil (liều khởi đầu 100-200mg mỗi 8h, tăng liều lên 50mg 1-2 lần/ngày). Methimazol được dùng nhiều ở hầu hết các bệnh nhân vì liều dùng dễ dàng hơn. Xét nghiệm chức năng tuyến giáp nên được kiểm tra sau 3-4 tuần điều trị, điều chỉnh liều thuốc để duy trì nồng độ T4 tự do bình thường. Nồng độ TSH bị ức chế trở về bình thường chậm, nên TSH huyết thanh không dùng để điều chỉnh liều thuốc trong vài tháng đầu tiên. Tác dụng phụ thường gặp là phát ban, nổi mề đay, sốt, và đau khớp (1-5%). Tác dụng phụ chính nhưng không hay gặp gồm viêm gan, hội chứng giống lupus ban đỏ hệ thống, và hiếm gặp, bệnh giảm bạch cầu hạt (<1%). Tất cả các bệnh nhân cần được hướng dẫn và biết được các triệu chứng của bệnh giảm bạch cầu hạt (đau họng, sốt, viêm loét miệng) và cần phải ngừng điều trị cho đến khi xét nghiệm công thức máu xác định không bị giảm bạch cầu hạt. Propranolol (20-40mg mỗi 6h) hoặc thuốc chẹn beta kéo dài như atenolol (50 mg/ngày) có ích khi bắt đầu điều trị để kiểm soát triệu chứng của hệ adrenergic cho đến khi chức năng tuyến giáp bình thường là đạt mục tiêu điều trị. Thuốc chống đông máu warfarin cần được cân nhắc dùng với các bệnh nhân bị rung nhĩ. Iod phóng xạ cũng có thể được dùng để điều trị ban đầu hoặc ở những bệnh nhân không cải thiện sau 1-2năm điều trị thuốc kháng giáp. Điều trị thuốc kháng giáp ban đầu nên cân nhắc ở bệnh nhân già và bệnh nhân có vấn đề về tim, ngừng thuốc kháng giáp 3-5ngày trước khi dùng iod phóng xạ. Chống chỉ định điều trị iod phóng xạ khi có thai; khi đó, kiểm soát triệu chứng với liều thấp nhất có hiệu quả thuốc propylthiouracil (PTU). (Methimazole không khuyến cáo dùng trong thai kỳ vì các báo cáo gây bất sản da thai nhi.) Khô giác mạc có thể được cải thiện bằng nước mắt nhân tạo và băng mi mắt lại trong khi ngủ. Khi lồi mắt tiến triển và phù nề kết mạc, liệt vận nhãn, hoặc mất thị lực điều trị liều cao prednisone (40-80mg/ngày) và khám chuyên khoa mắt; giảm sức ép ổ mắt có thể được yêu cầu.
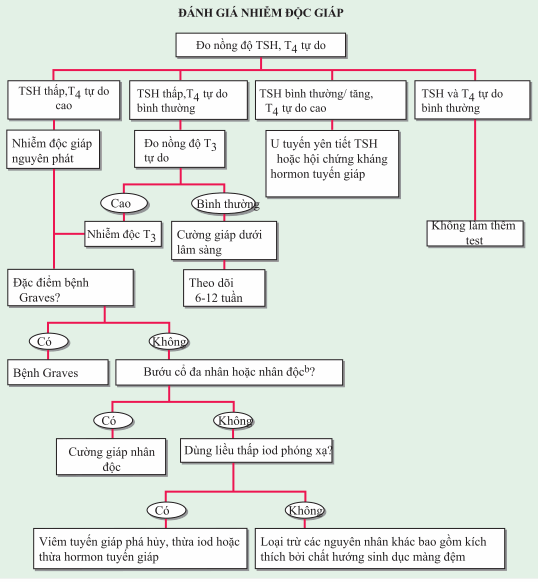
Hình. Đánh giá nhiễn độc giáp. Bướu cổ lan tỏa, kháng thể Thyroperoxidase (TPO) dương tính, bệnh ở mắt, bệnh ở da; có thể được xác định bởi xạ hình. TSH, hormon kích thích tuyến giáp.
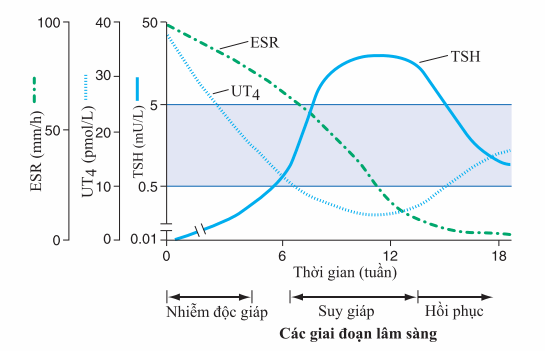
Hình. Giai đoạn lâm sàng của viêm tuyến giáp bán cấp. Giải phóng hormone tuyến giáp ban đầu liên quan đến giai đoạn nhiễm độc giáp và TSH bị ức chế. Giai đoạn suy giáp xảy ra sau đó, với nồng độ T4 và TSH mà ban đầu thấp nhưng dần dần tăng lên. Trong giai đoạn hồi phục, mức TSH tăng kết hợp với dung giải nang tuyến giáp chấn thương làm chức năng tuyến giáp trở về bình thường, thường là vài tháng sau khi khởi phát bệnh. ESR, tốc độ lắng máu; UT4, T4 tự do.
Trong cơn bão giáp, liều cao PTU (600mg) dùng đường uống, đặt sonde dạ dày qua đường mũi, hoặc ống thông trực tràng, sau đó 1h dùng 5 giọt KI bão hòa (SSKI) mỗi 6h. Tiếp tục dùng PTU (200-300mg mỗi 6h, cùng với propranolol (40-60mg uống mỗi 4h hoặc 2mg tiêm tĩnh mạch mỗi 4 giờ) và dexamethasone (2mg mỗi 6 giờ). Bất kỳ nguyên nhân nào làm tiến triển bệnh cần được chẩn đoán và điều trị. Iod phóng xạ là lựa chọn điều trị cho nhân độc. Viêm tuyến giáp bán cấp giai đoạn nhiễm độc giáp nên được điều trị bằng NSAID và thuốc chẹn beta để kiểm soát triệu chứng, và theo dõi nồng độ TSH và T4 tự do mỗi 4 tuần. Thuốc kháng giáp không có hiệu quả trong viêm tuyến giáp. Diễn biến lâm sàng của viêm tuyến giáp bán cấp được tóm tắt trong hình. 181-3. Điều trị thay thế tạm thời levothyroxin (50-100 mg/ngày) có thể được yêu cầu nếu giai đoạn suy giáp kéo dài. Viêm tuyến giáp thầm lặng (hay viêm tuyến giáp sau sinh nếu bị trong 3-6 tháng sau đẻ) nên được điều trị bằng thuốc chẹn beta trong giai đoạn nhiễm độc giáp và levothyroxine trong giai đoạn suy giáp, và đánh giá hồi phục sau dừng thuốc 6-9 tháng.
Bài viết cùng chuyên mục
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Đau thắt ngực ổn định: nguyên lý nội khoa
Gắng sức được thực hiện trên máy chạy bộ hoặc xe đạp đến khi nhịp tim mục tiêu đạt được hoặc bệnh nhân có triệu chứng, đau ngực,chóng mặt,tăng huyết áp, khó thở đáng kể, nhịp nhanh thất.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Ung thư chưa rõ nguyên phát: nguyên lý nội khoa
Khi khối U đã di căn, các xét nghiệm chẩn đoán nên làm để phát hiện các khối U có khả năng điều trị khỏi, như u limpho, bệnh Hodgkin, u tế bào mầm, ung thư buồng trứng.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Đánh trống ngực: nguyên lý nội khoa
Ở bệnh nhân có nhịp ngoại tâm thu nhĩ hoặc thất mà không có bệnh lý ở cấu trúc tim, chiến lược điều trị gồm giảm uống rượu và caffein, reassurance, và cân nhắc sử dụng chẹn beta.
Bệnh tủy sống: nguyên lý chẩn đoán điều trị
Những chỉ điểm tương đối mức độ của sang thương gồm vị trí của mức cảm giác, nhóm tăng cảm đau ở phần trên của các rối loạn cảm giác cuối.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Nhiễm trùng huyết mà không có ổ nhiễm trùng rõ ràng
Bệnh Tularemia và bệnh dịch hạch có thể gây ra hôi chứng thương hàn hoặc nhiễm trùng huyết với tỷ lệ tử vong khoảng 30 phần trăm và nên được nghĩ đến khi có yếu tố dịch tễ.
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Đa hồng cầu: nguyên lý nội khoa
Đa hồng cầu nguyên phát phân biệt với đa hồng cầu thứ phát qua lách to, tăng bạch cầu, tăng tiểu cầu, và tăng nồng độ vitamin B12, và giảm nồng độ erythropoietin.
Bệnh Addison: suy tuyến thượng thận
Các biểu hiện bao gồm mệt mỏi, suy nhược, chán ăn, buồn nôn và nôn, sụt cân, đau bụng, sắc tố ở da và niêm mạc, thèm muối, hạ huyết áp.
Liệt đa dây thần kinh sọ
Rối loạn vận động hoàn toàn mà không thiểu dưỡng thì nghi ngờ bệnh nhược cơ, liệt hai bên mặt thì phổ biến trong hội chứng Guillain-Barré.
Viêm tụy mãn: nguyên lý chẩn đoán điều trị
Đau là triệu chứng chủ yếu. Sút cân, đại tiện phân mỡ, và các triệu chứng kém hấp thu khác. Khám thực thể thường thường không có gì nổi bật.
Vô sinh nam: rối loạn hệ sinh sản nam giới
Kích thước và độ chắc của tinh hoàn có thể bất thường, và giãn tĩnh mạch thừng tinh có thể thấy rõ ràng khi sờ nắn.
Hội chứng Sjogren: nguyên lý chẩn đoán và điều trị
Một rối loạn miễn dịch đặc trưng bởi sự phá hủy tiến triển tế bào lympho của các tuyến ngoại tiết thường dẫn đến triệu chứng khô mắt và miệng.
Chứng mất ngủ: nguyên lý nội khoa
Tất cả bệnh nhân mất ngủ có thể trở nặng và làm bệnh kéo dài do các hành vi không có lợi cho việc bắt đầu và duy trì giấc ngủ. Vệ sinh giấc ngủ không cân xứng.
Bệnh da rối loạn mạch máu hay gặp: nguyên lý nội khoa
Viêm vách ngăn của mô mỡ dưới da đặc trưng bởi tổn thương ban đỏ, ấm, dạng nốt mềm dưới da điển hình là ở mặt trước xương chày. Tổn thương thường xuất hiện trên bề mặt da.
Yếu và liệt: nguyên lý nội khoa
Khi khai thác bệnh sử nên chú trọng vào tốc độ tiến triển của tình trạng yếu, triệu chứng về cảm giác hay các triệu chứng thần kinh khác, tiền sử dùng thuốc, các bệnh lí làm dễ và tiền sử gia đình.
Các bệnh rối loạn quanh khớp
Kết quả của sự bất động khớp vai kéo dài, Vai đau và nhạy cảm khi sờ nắn, cả vận động chủ động và thụ động đều bị hạn chế.
Buồn nôn và nôn ói: nguyên lý nội khoa
Chất trong dạ dày được đẩy vào thực quản khi khi đáy vị và cơ vòng dạ dày thực quản giãn sau một sự gia tăng áp lực nhanh chóng trong ổ bụng sinh ra từ sự co các cơ ở bụng và cơ hoành.
Đánh giá xác định nguyên nhân đột quỵ
Khám lâm sàng nên tập trung vào hệ thống mạch máu ngoại biên và mạch máu vùng cổ. Xét nghiệm thường quy gồm X quang ngực và ECG, tổng phân tích nước tiểu.
Các bệnh suy giảm miễn dịch nguyên phát
Hậu quả của suy giảm miễn dịch nguyên phát thay đổi rất rộng như sự khiếm khuyết chức năng của các phân tử và bao gồm tổn thương bị nhiễm trùng.
Nhiễm độc sinh vật biển do cắn đốt
Cân nhắc kháng sinh theo kinh nghiệm bao phủ cả Staphylococcus và Streptococcus đối với những vết thương nghiêm trọng hoặc nhiễm độc ở ký chủ bị suy giảm miễn dịch.
