- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Đông máu cầm máu: các xét nghiệm sử dụng trong lâm sàng
Đông máu cầm máu: các xét nghiệm sử dụng trong lâm sàng
Máu lấy từ bệnh nhân ngay lập tức hòa trộn với oxalat nên không xảy ra quá trình chuyển hóa prothrombin thành thrombin. Sau đó, một lượng lớn ion calci và yếu tố mô nhanh chóng được hòa trộn với máu có oxalat.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Thời gian chảy máu
Khi dùng một vật nhọn để chọc vào đầu ngón tay hoặc dái tai, thời gian chảy máu thường kéo dài 1 đến 6 phút. Thời gian này phụ thuộc rất nhiều vào độ sâu của vết thương và mức độ xung huyết ở ngón tay hay ở dái tai ở thời điểm làm xét nghiệm. Nếu thiếu bất kì yếu tố đông máu nào đều có thể làm kéo dài thời gian chảy máu, nhưng đặc biệt là do thiếu tiểu cầu.
Thời gian đông máu
Có nhiều phương pháp đã được nghĩ đến để xác định thời gian đông máu. Một phương pháp được dùng rộng rãi nhất là cho máu vào một ống nghiệm sạch, sau đó di chuyển ống theo chiều trước sau mỗi 30 giây một lần cho đến khi máu đông. Bằng phương pháp này, thời gian đông máu bình thường từ 6 đến 10 phút. Phương pháp dùng nhiều ống nghiệm được dùng để xác định thời gian đông máu chính xác hơn.
Tuy nhiên, thời gian đông máu thay đổi trong một khoảng rộng tùy thuộc vào phương pháp đo nên nó không còn được sử dụng ở nhiều cơ sở lâm sàng. Thay vào đó là kết quả đo lường các yếu tố đông máu co được từ các quy trình hóa học phức tạp.
Thời gian prothrombin và chỉ số INR
Thời gian prothrombin thể hiện nồng độ prothrombin trong máu. Hình chỉ ra mối liên hệ giữa nồng độ prothrombin và thời gian prothrombin.
Dưới đây là phương pháp xác định thời gian prothrombin.
Máu lấy từ bệnh nhân ngay lập tức hòa trộn với oxalat nên không xảy ra quá trình chuyển hóa prothrombin thành thrombin. Sau đó, một lượng lớn ion calci và yếu tố mô nhanh chóng được hòa trộn với máu có oxalat. Lượng lớn calci làm mất tác động của oxalat, và yếu tố mô hoạt hóa phản ứng chuyển hóa prothrombin thành thrombin theo con đường đông máu ngoại sinh.Thời gian để quá trình đông máu xảy ra gọi là thời gian prothrombin. Giá trị của thời gian chủ yếu được xác định bởi nồng độ prothrombin. Thời gian
prothrombin bình thường khoảng 12 giây. Ở mỗi phòng thí nghiệm đều có đường cong liên hệ giữa nồng độ prothrombin và thời gian prothrombin như ở hình để xác định nồng độ prothrombin trong máu.
Kết quả thời gian prothrombin có thể biến đổi với cùng một người nếu có sự khác nhau giữa hoạt động của yếu tố mô và hệ thống phân tích kết quả. Yếu tố mô được phân lập từ mô của người, ví dụ như mô của nhau thai, và những loại mô khác nhau sẽ có hoạt động khác nhau.
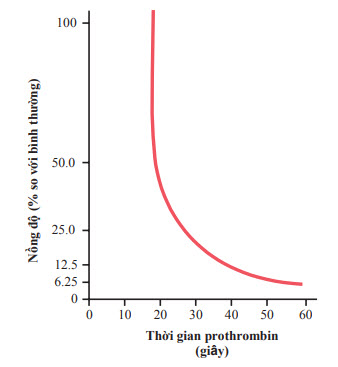
Hình Liên hệ giữa nồng độ prothrombin và thời gian prothrombin
Chỉ số INR (international normalized ratio) được dùng để chuẩn hóa thời gian prothrombin. Với mỗi loại yếu tố mô, nhà sản xuất sẽ đăng kí chỉ số độ nhạy quốc tế (international sensitivity indexISI) để biểu thị hoạt động của yếu tố mô với mẫu chuẩn. Chỉ số ISI thường dao động giữa 1.0 và 2.0. INR là tỉ lệ thời gian prothrombin của một người với mẫu chuẩn bình thường theo công thức:

Khoảng giá trị bình thường của INR ở người khỏe mạnh là 0.9 đến 1.3. Nếu INR cao (ví dụ: 4 hoặc 5) thì biểu thị nguy cơ chảy máu cao; trong khi INR thấp (ví dụ: 0.5) gợi ý rằng có thể có cục máu đông. Bệnh nhân đang điều trị wafarin thường có giá trị INR từ 2.0 đến 3.0.
Những xét nghiệm tương tự xét nghiệm thời gian prothrombin và INR được dùng để định lượng các yếu tố đông máu khác. Trong mỗi xét nghiệm này, một lượng lớn ion calci và tất cả các yếu tố khác (ngoài yếu tố đang được định lượng) được thêm vào máu chứa sẵn oxalat trong cùng một lúc. Sau đó thời gian cần cho quá trình đông máu cũng được xác định giống cách đo thời gian prothrombin. Nếu yếu tố đang được định lượng bị thiếu thì thời gian đông máu sẽ kéo dài. Thời gian sau đó sẽ được dùng để định lượng nồng độ của yếu tố đó.
Bài viết cùng chuyên mục
Các loại tế bào bạch cầu: sáu loại bạch cầu bình thường có mặt
Sáu loại bạch cầu bình thường có mặt trong máu: bạch cầu đa nhân trung tính, bạch cầu đa nhân ưa acid, bạch cầu đa nhân ưa base, tế bào mono, lympho bào, và đôi khi có tương bào.
Nội tiết điều hòa tái hấp thu ở ống thận
Để giữ cho thể tích dịch cơ thể và nồng độ các chất tan ở mức ổn định, đòi hỏi thận phải bài tiết nước và các chất tan khác nhau ở các mức độ khác nhau, chất này độc lập với chất kia.
Cơ chế điều hòa nồng độ H+: hệ thống đệm phổi thận
Khi có sự thay đổi nồng độ H+, các hệ thống đệm trong dịch cơ thể sẽ phản ứng ngay trong vòng vài giây để giảm thiểu sự thay đổi này. Hệ thống đệm không thể loại bỏ H+ hoặc thêm H+ cho cơ thể.
Thuốc chẹn kênh natri: giảm tái hấp thu natri ở ống góp
Sự giảm hoạt động của bơm Natri-Kali-ATP làm giảm vận chuyển Kali vào trong tế bào và do đó làm giảm bài tiết Kali vào dịch trong lòng ống thận. Vì lí do này, thuốc chẹn kênh Natri còn được gọi là lợi tiểu giữ kali, và giảm tỷ lệ bài tiết kali ra nước tiểu.
Giảm mức lọc cầu thận: hoạt động của hệ thần kinh giao cảm mạnh
Tất cả mạch máu trong thận, gồm tiểu động mạch đến và đi, giàu phân bố các dây thần kinh của hệ thần kinh giao cảm. Thần kinh giao cảm hoạt động mạnh làm co tiểu động mạch thận và giảm dòng chảy qua thận và mức lọc cầu thận.
Nhu cầu Vitamins của cơ thể
Vitamin là một hợp chất hữu cơ với số lượng nhỏ cần thiết cho chuyển hóa bình thường mà cơ thể không tự tổng hợp được, sự thiếu hụt vitamin trong khẩu phần có thể gây ra những rối loạn chuyển hóa nghiêm trọng.
Tính đặc hiệu của tế bào lympho B: miễn dịch dịch thể và kháng thể
Tế bào lympho B đặc hiệu ngay lập tức phóng đại kháng nguyên và giao cho sự xuất hiện của nguyên bào lympho. Một số nguyên bào Lympho đẩy mạnh biệt hóa để tạo thành tiền tương bào, đó là tiền chất của tương bào.
Những chức năng của thận
Thận thực hiện các chức năng quan trọng nhất của chúng bằng cách lọc huyết tương và loại bỏ các chất từ dịch lọc với tốc độ thay đổi, tùy thuộc vào nhu cầu của cơ thể.
Thận: vai trò trong cân bằng acid base
Thận điều chỉnh nồng độ H+ của dịch ngoại bào qua 3 cơ chế chính. Bài tiết H+, Tái hấp thu và lọc HCO3-, sản xuất HCO3- mới. Tất cả các quá trình này, được hoàn thành bởi cơ chế bài tiết cơ bản.
Một số quan niệm chưa đầy đủ về bệnh nguyên
Do không phân biệt được nguyên nhân và điều kiện hoặc không phân biệt được vai trò của mỗi yếu tố trong quá trình gây bệnh
Điều chỉnh phân phối kali trong cơ thể
Hấp thụ kali trong một bữa ăn nhiều rau và trái cây vào một thể tích dịch ngoại bào, sẽ làm tăng nồng độ kali trong huyết tương, hầu hết kali ăn vào sẽ nhanh chóng di chuyển vào các tế bào cho đến khi thận có thể loại bỏ lượng dư thừa.
Phân tích biểu đồ suy tim cung lượng cao
Nếu tập thể dục, sẽ có dự trữ tim ít do khả năng của tim đã đạt được mức gần cực đại để bơm thêm lượng máu qua lỗ thông động tĩnh mạch. Tình trạng này được gọi là suy tim cung lượng cao.
Cơ chế bệnh sinh của xơ vữa động mạch
Các mảng xơ vữa bám vào còn ảnh hưởng tới dòng máu chảy, bề mặt thô ráp của chúng làm cho các cục máu đông phát triển tại đó, tạo thành huyết khối tại chỗ hoặc cục máu đông.
Bất thường lâm sàng của điều chỉnh thể tích dịch: hạ và tăng natri máu
Hạ Na còn có thể do cơ thể hấp thu quá nhiều nước do tiết quá nhiều ADH, một hoocmon chống bài niệu, gây tái hấp thu quá nhiều nước vào cơ thể.
Shock giảm khối lượng tuần hoàn không phục hồi
Trong tình trạng shock nặng, cuối cùng sẽ đạt đến giai đoạn mà bệnh nhân đó sẽ chết mặc dù liệu pháp điều trị tích cực vẫn có thể đưa cung lượng tim trở lại bình thường trong thời gian ngắn.
Ý nghĩa sinh học của viêm
Phản ứng viêm nói chung là phương tiện để bảo vệ cơ thể khi yếu tố có hại xuất hiện, tuy nhiên khi phản ứng viêm xảy ra quá mức cũng gây nhiều biến loạn cho cơ thể.
Hội chứng Brown Sequard: liệt vận động cùng bên tổn thương
Hội chứng Brown - Séquard gây những hệ quả có thể dự đoán được nhờ vào kiến thức về chức năng các bó trong tủy sống. Theo đó, toàn bộ chức năng vận động đều bị ngăn chặn ở bên cùng phía với tổn thương.
Viêm thận kẽ mạn: nguyên nhân do tổn thương kẽ thận
Tổn thương kẽ thận do nguyên nhân nhiễm khuẩn được gọi là viêm thận-bể thận. Tình trạng nhiễm khuẩn có thể do nhiều loại vi khuẩn khác nhau nhưng thường gặp nhất là E.coli do nhiễm khuẩn ngược dòng từ đường hậu môn.
Bất thường bài tiết hormone tăng trưởng (GH)
Bất thường bài tiết hormone tăng trưởng gây ra suy tuyến yên trước, chứng lùn, bệnh khổng lồ, bệnh to cực chi, suy tuyến yên trước ở người trưởng thành.
Bệnh thận: tổn thương thận cấp và bệnh thận mạn
Trong phạm vi 2 phân loại, có rất nhiều các bệnh thận cụ thể có thể ảnh hưởng đến các mạch máu thận, cầu thận, ống thận, kẽ thận, các bộ phận của đường tiết niệu bên ngoài thận bao gồm cả niệu quản và bàng quang.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Tan máu tăng hồng cầu non ở trẻ sơ sinh
Các mô tạo máu của trẻ sơ sinh sản xuất máu thay thế các tế bào máu đã phá huỷ. Gan và lách trở nên lớn hơn và sản xuất hồng cầu giống như đã làm khi còn trong giai đoạn giữa của thai kì.
Những kết quả cơ bản nghiên cứu lão học
Chỉ số thời gian tỷ lệ chết tăng gấp đôi, mortality rate doubling time MRDT, Ở người MRDT là 8, nghĩa là cứ sau 8 năm, tỷ lệ chết lại tăng gấp đôi.
Điều chỉnh bài tiết H + ở ống thận
Những thay đổi về nồng độ K+ trong huyết tương cũng có thể ảnh hưởng đến sự tiết H+ của ông thận. Hạ kali máu kích thích và tăng kali máu ức chế H + bài tiết ở ống lượn gần.
Quá trình điều hòa ngược các đáp ứng của đại thực bào và bạch cầu đa nhân trung tính
Khi bạch cầu hạt trung tính và đại thực bào nuốt phần lớn vi khuẩn và mô hoại tử, về cơ bản thì tất cả bạch cầu hạt trung tính và phần lớn đại thực bào cuối cùng sẽ chết.
