- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Các giai đoạn cầm máu: ngăn mất máu khi mạch máu bị tổn thương
Các giai đoạn cầm máu: ngăn mất máu khi mạch máu bị tổn thương
Cơ chế tạo nút tiểu cầu cực kì quan trọng để sửa chữa hàng ngàn lỗ tổn thương xảy ra hàng ngày ở các mạch máu rất nhỏ, như trong quá trình tạo lớp tế bào nội mô mới sẽ xuất hiện nhiều lỗ tổn thương như thế.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Cầm máu (hemostasis) nghĩa là ngăn cản sự mất máu khi mạch máu bị tổn thương, diễn ra theo các cơ chế lần lượt sau: (1) co mạch, (2) tạo nút tiểu cầu, (3) tạo cục máu đông và (4) mô xơ hóa làm bịt kín tổn thương mãi mãi.
Giai đoạn co mạch
Co mạch xảy ra ngay sau khi mạch máu bị tổn thương do sự co thắt của cơ trơn thành mạch. Điều này ngay lập tức làm giảm lượng máu thoát ra từ mạch máu bị tổn thương. Sự co mạch này là kết quả của: (1) co cơ trơn thành mạch tại chỗ, (2) các chất trung gian hóa học tiết ra tại chỗ từ các mô tổn thương và tiểu cầu, (3) phản xạ thần kinh. Phản xạ thần kinh được hoạt hóa bởi cảm giác đau hoặc những cảm giác khác từ mạch máu bị tổn thương hoặc từ các mô lân cận. Tuy nhiên có vẻ như sự co mạch phần lớn là do sự co cơ trơn tại chỗ do tổn thương trực tiếp vào thành mạch. Với các mạch máu nhỏ hơn, vai trò lớn lại của tiểu cầu do sự tiết ra chất làm co mạch: thromboxan A2.
Mạch máu càng tổn thương nghiêm trọng thì sự co cơ xảy ra càng mạnh. Sự co mạch có thể kéo dài nhiều phút đến hàng giờ, trong thời gian này quá trình tạo nút tiểu cầu và tạo cục máu đông sẽ diễn ra.
Giái đoạn tạo nút tiểu cầu
Nếu mạch máu bị tổn thương rất nhỏ (như hàng ngày vẫn diễn ra ở các mạch máu khắp cơ thể), tổn thương thường được giải quyết bởi nút tiểu cầu hơn là cục máu đông. Để hiểu về quá trình này, trước tiên cần hiểu về chính tiểu cầu.
Tính chất lý hóa của tiểu cầu
Tiểu cầu (platelet, thrombocyte) có dạng hình đĩa nhỏ với đường kính từ 14 micromet. Chúng được tạo thành từ mẫu tiểu cầu (megakaryocyte) có kích thước rất lớn ở tủy xương. Quá trình chia tách mẫu tiểu cầu thành tiểu cầu diễn ra ở tủy xương hoặc ngay khi chúng đi vào máu, nhất là khi chúng phải nén kích thước lại để đi trong lòng mao mạch. Số lượng tiểu cầu bình thường từ 150.000 đến 300.000 tế bào/microlit.
Tiểu cầu có nhiều chức năng mặc dù chúng không có nhân và không có khả năng sinh sản. Ở tế bào chất của chúng có (1) các phân tử actin và myosin, là các “protein co rút” (contractile protein) như trong các tế bào cơ, và có thrombosthenin, làm co nhỏ kích thước tiểu cầu; (2) những di tích của lưới nội chất và bộ máy Golgi tổng hợp nên nhiều enzym và đặc biệt là lưu trữ một lượng lớn ion Calci; (3) ty thể và hệ thống enzym co khả năng tổng hợp adenosin triphosphat (ATP) và adenosin diphosphat (ADP); (4) các hệ thống enzym tổng hợp nên các prostaglandin – là những hormon tại chỗ gấy nên các phản ứng của mạch máu và các mô lân cận khác; (5) một protein quan trọng là yếu tố ổn định fibrin, sẽ nói sau ở phần đông máu; (6) yếu tố tăng trưởng giúp các tế bào nội mô mạch máu, tế bào cơ trơn thành mạch và các nguyên bào sợi nhân lên và phát triển, từ đó có thể giúp sửa chữa những thành mạch bị tổn thương.
Ở màng tế bào tiểu cầu có một lớp màng glycoprotein ngăn cản sự kết dính với lớp nội mô bình thường và kết dính với các vùng thành mạch bị tổn thương, đặc biệt là các tế bào nội mô và nhất là với lớp collagen bộc lộ ra từ sâu trong thành mạch. Thêm vào đó, màng tiểu cầu chứa lượng lớn các phospholipid giúp hoạt hóa nhiều giai đoạn của quá trình đông máu.
Do vậy, tiểu cầu là một cấu trúc rất hoạt động. Thời gian nửa đời của chúng (halflife) trong máu từ 8 đến 12 ngày, do đó sau một vài tuần các chức năng của nó sẽ biến mất và bị loại bỏ khỏi vòng tuần hoàn bởi hệ thống đại thực bào mô, trong đó hơn một nửa số tiểu cầu bị phá hủy ở lách khi dòng máu chảy trong mạng lưới bè xơ nhỏ hẹp (trabeculae).
Cơ chế tạo nút tiểu cầu
Khi tiểu cầu tiếp xúc với bề mặt vùng mạch máu bị tổn thương, đặc biệt là với các sợi collagen bộc lộ ra từ thành mạch, tiểu cầu sẽ nhanh chóng biến đổi tính chất.
Tiểu cầu bắt đầu to ra, từ bề mặt nhô ra nhiều chân giả; “các protein co rút” co mạnh làm giải phóng các hạt chứa các yếu tố đa hoạt hóa (multiple active factor); tiểu cầu gắn với collagen ở mô và với một protein từ huyết tương là yếu tố von Willebrand; chúng còn tiết ra một lượng lớn ADP và các enzym tổng hợp nên thromboxan A2. ADP và thromboxan đến lượt mình lại hoạt hóa những tiểu cầu gần đó, làm chúng kết dính với những tiểu cầu đã hoạt hóa ban đầu.
Do đó, tại nơi tổn thương thành mạch sẽ thu hút ngày càng nhiều tiểu cầu kết dính với nhau tạo nên nút tiểu cầu.
Ban đầu nút tiểu cầu sẽ lỏng lẻo nhưng chúng sẽ có hiệu quả với các tổn thương nhỏ. Sau đó, mạng lưới fibrin sẽ được tạo thành sau quá trình đông máu. Mạng lưới này sẽ gắn chặt với tiểu cầu tạo nên một khối nút chắc chắn.
Tầm quan trọng của tiểu cầu để đóng kín lỗ tổn thương
Cơ chế tạo nút tiểu cầu cực kì quan trọng để sửa chữa hàng ngàn lỗ tổn thương xảy ra hàng ngày ở các mạch máu rất nhỏ, như trong quá trình tạo lớp tế bào nội mô mới sẽ xuất hiện nhiều lỗ tổn thương như thế. Do đó ở người có lượng tiểu cầu thấp sẽ có hàng ngàn vùng xuất huyết nhỏ xuất hiện hàng ngày dưới da và ở nội tạng.
Biểu hiện này sẽ không xảy ra ở người có lượng tiểu cầu bình thường.
Quá trình đông máu
Giai đoạn thứ ba của cầm máu là tạo cục máu đông.
Cục máu đông sẽ bắt đầu được tạo thành trong vòng 1520 giây nếu thành mạch bị tổn thương nghiêm trọng và trong 12 phút nếu tổn thương nhỏ. Các chất hoạt hóa từ thành mạch bị tổn thương, từ tiểu cầu và từ protein máu sẽ gắn với thành mạch bị tổn thương để bắt đầu quá trình tạo cục máu đông. Quá trình này được minh họa ở hình và các yếu tố đông máu quan trọng nhất sẽ được liệt kê ở bảng.
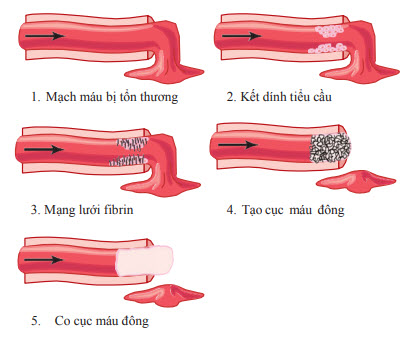
Hình. Quá trình đông cầm máu.

Bảng. Các yếu tố đông máu.
Trong vòng 36 phút sau khi thành mạch bị tổn thương, vết thương sẽ được bịt kín bởi cục máu đông nếu nó có kích thước không quá lớn.
Sau 20 phút đến một giờ, cục máu đông co lại càng đóng kín lỗ tổn thương hơn. Tiểu cầu có vai trò quan trọng trong quá trình này, điều này sẽ được đề cập đến sau.
Mô xơ hóa hoặc tan cục máu đông
Cục máu đông được tạo thành có thể trải qua một trong hai quá trình: (1) Nó có thể bị xâm nhập bởi nguyên bào sợi (fibroblast) là chất liệu tạo mô liên kết trong lòng cục máu đông hoặc (2) nó tan ra. Đối với tổn thương nhỏ thì thông thường nguyên bào sợi sẽ xâm nhập, quá trình này bắt đầu trong vòng một vài giờ sau khi tạo thành cục máu đông (được xúc tác một phần bởi yếu tố tăng trưởng từ tiểu cầu tiết ra) và tiếp tục cho đến khi mô xơ hóa hoàn toàn cục máu đông trong vòng 1 đến 2 tuần.
Ngược lại, khi có quá nhiều máu rò rỉ vào mô và cục máu đông hình thành tại nơi không cần thiết, những chất đặc biệt từ ngay trong cục máu đông sẽ được hoạt hóa. Những chất này hoạt động như những enzym để làm tan cục máu đông, điều này sẽ đề cập ở phần sau.
Bài viết cùng chuyên mục
Các nguyên nhân rối loạn cân bằng acid base trên lâm sàng
Cách điều trị tốt nhất cho nhiễm acid hoặc nhiễm kiềm là điều chỉnh lại tình trạng gây ra sự bất thường. Điều này thường rất khó, đặc biệt đối với các bệnh mạn tính làm suy yếu chức năng của phổi hoặc gây ra suy thận.
Sinh lý bệnh soi sáng công tác dự phòng và điều trị
Sự hiểu biết về vai trò của nguyên nhân và điều kiện gây bệnh sẽ giúp cho việc đề ra kế hoạch phòng bệnh đúng.
Mối liên quan giữa ổ viêm và toàn thân
Ngày nay, người ta biết dùng corticoid và các thuốc kháng viêm không steroid, để làm giảm bớt hiện tượng viêm khi cần thiết
Giảm mức lọc cầu thận: tăng áp suất thẩm thấu keo mao mạch cầu thận
Tăng áp suất keo huyết tương động mạch kéo theo tăng áp suất keo mao mạch cầu thận, quay trở lại làm giảm mức lọc cầu thận.
Một số chỉ định điều trị shock
Bởi vì tác động có hại chính của hầu hết các loại shock là phân phối quá ít oxy đến các mô, việc cho bệnh nhân thở oxy có thể có lợi trong một số trường hợp.
Bó gai đồi thị cũ và mới: hai con đường dẫn truyền đau trong tủy sống và thân não
Khi vào tủy sống, tín hiệu đau có hai con đường đến não, qua (1) bó gai đồi thì mới và (2) bó gai đồi thị cũ. Con đường dẫn truyền cảm giác đau chậm trong bó gai đồi thị cũ phần lớn sẽ tận cùng trong thân não.
Phản hồi cầu thận và tự động điều chỉnh mức lọc cầu thận
Phức hợp cầu thận bao gồm các tế bào điểm vàng ở phần ban đầu của ống lượn xa và các tế bào cạnh cầu thận trong thành của tiểu động mạch hướng tâm và tiểu động mạch ra.
Kiểm soát sự bài tiết Canxi của thận
Tái hấp thu canxi tương tự như đối với natri, sự bài tiết canxi được điều chỉnh để đáp ứng nhu cầu của cơ thể, khi tăng lượng canxi ăn vào, cũng làm tăng bài tiết canxi qua thận. Canxi vừa được lọc vừa tái hấp thu ở thận nhưng không được bài tiết ra ngoài. Do đó, tốc độ bài tiết canxi qua thận...
Tái hấp thu và bài tiết của thận: tính từ sự thanh thải
Nếu lưu lượng thải một chất lớn hơn lưu lượng lọc chất đó, khi đó, lưu lượng bài tiết sẽ là tổng của lưu lượng lọc và bài tiết của ống thận.
Ước tính mức lọc cầu thận: độ thanh thải inulin
Inulin không được sản xuất bởi cơ thể, được tìm thấy ở rễ một số loại thực vật và phải tiêm tĩnh mạch cho bệnh nhân để đo mức lọc cầu thận.
Các chỉ số cơ bản trong rối loạn cân bằng Acid Base
Các chỉ số cần theo dõi.(Giá trị bình thường) pH = 7,36 - 7,45. PaCO2 = 35 - 45 mmHg. HCO3- = 22 - 27 mmol/l. BE = (-1) đến (+2) mmol/l.
Điều trị shock phản vệ và shock thần kinh: tác dụng của thuốc cường giao cảm
Thuốc cường giao cảm có tác dụng co mạch đối lập với tác dụng giãn mạch của histamine. Do đó, epinephrine, norepinephrine, hoặc các loại thuốc cường giao cảm khác thường là cứu cánh.
Bộ đệm Protein: điều chỉnh thăng bằng kiềm toan nội bào
Ngoài nồng độ cao trong tế bào, một yếu tố khác góp phần vào khả năng đệm của protein là pKs của nhiều hệ thống protein khá gần với pH nội bào.
Tăng tái hấp thu natri ở ống thận: kích hoạt thần kinh giao cảm
Hoạt hóa hệ thần kinh giao cảm, nếu trầm trọng, có thể gây giảm sự bài tiết natri và nước do co mạch thận, làm giảm mức lọc cầu thận.
Cân bằng thẩm thấu được duy trì giữa dịch nội và ngoại bào
Nếu dung dịch muối đẳng trương được đưa vào ngoại bào thì nồng độ thẩm thấu sẽ không đổi, chỉ có thể tích dịch ngoại bào tăng lên.
Sốc do tim: suy tim giảm cung lượng tim
Hội chứng sốc tuần hoàn do tim bơm không đủ máu được gọi là sốc do tim. Một khi sốc do tim tiến triển, tỉ lệ sống sót thường nhỏ hơn 30% ngay cả khi có cấp cứu nhanh chóng.
Rối loạn cân bằng glucose máu
Trong đói dài ngày, giảm glucose máu có biểu hiện lâm sàng trung bình sau khoảng 50 ngày (đối với người khỏe mạnh) do kiệt cơ chất cần cho sinh đường mới.
Đại cương sinh lý bệnh lão hóa
Tăng nhạy cảm với bệnh tật, tăng nguy cơ tử vong: hầu hết cơ thể già mang một hoặc nhiều bệnh và có tỷ lệ tử vong cao nhất so với mọi giai đoạn phát triển trước đó.
Đối kháng thụ thể mineralocorticoid: giảm tái hấp thu natri và giản bài tiết kali của ống góp
Do các thuốc này cũng ức chế tác dụng của aldosterone trong việc làm tăng bài tiết kali, nên dẫn đến giảm bài tiết kali ra nước tiểu. Đối kháng thụ thể mineralocorticoid cũng làm kali từ các tế bào đi vào trong dịch ngoại bào.
Cơ chế bệnh sinh của rối loạn tiêu hóa
Cơ chế bệnh sinh của rối loạn tiêu hóa, nôn mửa và buồn nôn, tắc nghẽn đường tiêu hóa, đầy hơi ứ khí đường tiêu hóa.
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Hồng cầu: sản sinh biệt hóa và tổng hợp
Hầu hết hồng cầu được sản xuất tại các xương có màng như xương cột sống, xương ức, các xương sườn và các xương chậu. Thậm chí, các xương này cũng giảm sản xuất khi tuổi tăng lên.
ADH: vai trò trong việc bài tiết nước qua thận
Nồng độ ADH cao không gây ra sự gia tăng lớn về thể tích dịch cơ thể hoặc áp lực động mạch, mặc dù nồng độ ADH cao có thể làm giảm nghiêm trọng nồng độ ion natri ngoại bào.
Aldosterone: vai trò trong việc kiểm soát bài tiết của thận
Trong trường hợp hoàn toàn không có aldosterone, tình trạng suy giảm thể tích có thể nghiêm trọng trừ khi người đó được phép ăn nhiều muối và uống nhiều nước để cân bằng lượng muối và nước trong nước tiểu tăng lên.
Hình thành nước tiểu: lọc ở cầu thận tái hấp thu ở ống thận và sự bài tiết ở ống thận
Khi dịch được lọc ra khỏi bao Bowman và đi qua các ống, nó được biến đổi bằng cách tái hấp thu nước và các chất hòa tan cụ thể trở lại máu hoặc bằng cách tiết các chất khác từ các mao mạch phúc mạc vào ống.
