- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Tăng mức lọc cầu thận: tăng áp suất thủy tĩnh mao mạch cầu thận
Tăng mức lọc cầu thận: tăng áp suất thủy tĩnh mao mạch cầu thận
Áp suất thủy tĩnh cầu thận được xác định bởi ba biến số, mỗi biến số đều nằm trong tầm kiểm soát sinh lý, áp lực động mạch, sức cản của tiểu động mạch hướng tâm, và sức cản của tiểu động mạch.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Áp suất thủy tĩnh mao mạch cầu thận được ước tính là khoảng 60 mm Hg trong điều kiện bình thường. Những thay đổi về áp suất thủy tĩnh cầu thận đóng vai trò là phương tiện chính để điều hòa sinh lý của mức lọc cầu thận. Tăng áp suất thủy tĩnh cầu thận làm tăng mức lọc cầu thận, trong khi giảm áp suất thủy tĩnh cầu thận làm giảm mức lọc cầu thận.
Áp suất thủy tĩnh cầu thận được xác định bởi ba biến số, mỗi biến số đều nằm trong tầm kiểm soát sinh lý: (1) áp lực động mạch, (2) sức cản của tiểu động mạch hướng tâm, và (3) sức cản của tiểu động mạch. Tăng áp lực động mạch có xu hướng làm tăng áp lực thủy tĩnh cầu thận và do đó, làm tăng mức lọc cầu thận (tuy nhiên, như đã thảo luận ở phần sau, tác động này được đệm bởi cơ chế tự điều hòa giúp duy trì áp suất cầu thận tương đối ổn định khi huyết áp dao động).
Tăng sức cản của các tiểu động mạch hướng tâm làm giảm áp lực thủy tĩnh cầu thận và giảm mức lọc cầu thận. Ngược lại, sự giãn nở của các tiểu động mạch hướng tâm làm tăng cả áp suất thủy tĩnh cầu thận và mức lọc cầu thận.
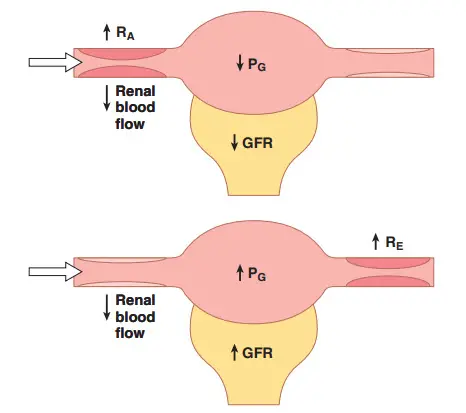
Hình. Ảnh hưởng của việc tăng sức cản của tiểu mạch hướng tâm (RA, bảng trên) hoặc sức cản của tiểu động lực (RE, bảng dưới) lên lưu lượng máu, áp lực thủy tĩnh cầu thận (PG) và lọc cầu thận (GFR).
Sự co thắt của các tiểu động mạch tràn ra ngoài làm tăng sức cản đối với dòng chảy ra từ mao mạch cầu thận. Cơ chế này làm tăng áp lực thủy tĩnh cầu thận, và miễn là sự gia tăng sức cản không làm giảm lưu lượng máu qua thận quá nhiều, mức lọc cầu thận sẽ tăng nhẹ. Tuy nhiên, do sự co thắt của tiểu động mạch cũng làm giảm lưu lượng máu đến thận, phần lọc và áp suất thẩm thấu keo cầu thận tăng khi sức cản của tiểu động mạch tăng lên. Do đó, nếu sự co thắt của các tiểu động mạch tràn ra nghiêm trọng (tăng hơn khoảng gấp ba lần sức cản của tiểu động mạch tràn ra ngoài), thì sự gia tăng áp suất thẩm thấu keo sẽ vượt quá sự gia tăng áp lực thủy tĩnh mao mạch cầu thận do co thắt tiểu động mạch tràn ra. Khi tình huống này xảy ra, lực lọc thực sự giảm, gây ra giảm mức lọc cầu thận.
Do đó, sự co thắt của tiểu động mạch có ảnh hưởng hai pha đến mức lọc cầu thận. Ở mức độ co thắt vừa phải, có tăng nhẹ mức lọc cầu thận, nhưng với mức độ co thắt nghiêm trọng, có giảm mức lọc cầu thận. Nguyên nhân chính của việc giảm mức lọc cầu thận cuối cùng là như sau: Khi sự co thắt quá mức trở nên nghiêm trọng và khi nồng độ protein huyết tương tăng lên, áp suất thẩm thấu keo tăng nhanh, phi tuyến do hiệu ứng Donnan; nồng độ protein càng cao, áp suất thẩm thấu keo càng tăng nhanh do tương tác của các ion liên kết với protein huyết tương, điều này cũng gây ra hiệu ứng thẩm thấu.
Tóm lại, sự co thắt của các tiểu động mạch hướng tâm làm giảm mức lọc cầu thận. Tuy nhiên, hiệu quả của co thắt tiểu động mạch phụ thuộc vào mức độ nghiêm trọng của sự co thắt; co thắt hiệu quả khiêm tốn làm tăng mức lọc cầu thận, nhưng co thắt hiệu quả nghiêm trọng (tăng gấp ba lần sức đề kháng) có xu hướng làm giảm mức lọc cầu thận.
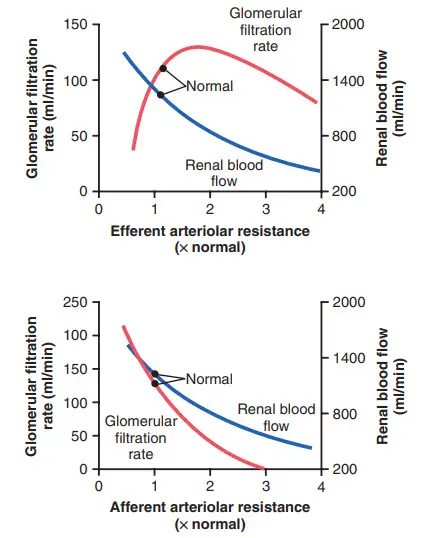
Hình. Ảnh hưởng của sự thay đổi sức cản của tiểu mạch hướng tâm hoặc sức cản của tiểu mạch lên mức lọc và lưu lượng máu qua thận.
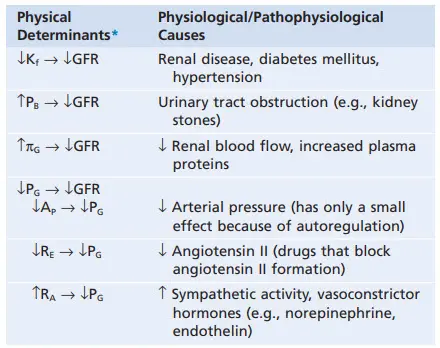
Bảng. Các yếu tố có thể làm giảm mức lọc cầu thận.
* Những sự thay đổi trái ngược nhau trong các yếu tố quyết định thường làm tăng mức lọc cầu thận. AP, áp lực mạch toàn thân; mức lọc cầu thận, mức lọc cần thận; Kf, hệ số lọc cần thận; PB, áp suất thủy tĩnh khoang Bowman; πG, áp suất thẩm thấu mao mạch cầu thận; PG, áp suất thủy tĩnh mao mạch cầu thận; RA, sức cản của tiểu động mạch hướng tâm; RE, sức cản của tiểu động mạch.
Bài viết cùng chuyên mục
Cơ chế bệnh sinh của rối loạn tiêu hóa
Cơ chế bệnh sinh của rối loạn tiêu hóa, nôn mửa và buồn nôn, tắc nghẽn đường tiêu hóa, đầy hơi ứ khí đường tiêu hóa.
Viêm thận kẽ mạn: nguyên nhân do tổn thương kẽ thận
Tổn thương kẽ thận do nguyên nhân nhiễm khuẩn được gọi là viêm thận-bể thận. Tình trạng nhiễm khuẩn có thể do nhiều loại vi khuẩn khác nhau nhưng thường gặp nhất là E.coli do nhiễm khuẩn ngược dòng từ đường hậu môn.
Bệnh thận mạn tính: thường liên quan đến suy giảm chức năng thận không hồi phục
Nói chung, bệnh thận mạn, cũng giống như tổn thương thận cấp, có thể xảy ra do tổn thương khởi phát ở hệ mạch thận, cầu thận, ống thận, tổ chức kẽ thận hay đường niệu thấp.
Những chức năng của thận
Thận thực hiện các chức năng quan trọng nhất của chúng bằng cách lọc huyết tương và loại bỏ các chất từ dịch lọc với tốc độ thay đổi, tùy thuộc vào nhu cầu của cơ thể.
Những yếu tố chính gây xơ vữa động mạch
Gây xơ vữa động mạch bằng cách làm tăng nồng độ LDLs trong huyết tương, yêu tố khác như là tăng huyết áp, dẫn tới xơ vữa động mạch do làm tổn thương lớp nội mạc mạch máu và những thay đổi khác lên các mô mạch máu.
Phản xạ tiểu tiện khi bàng quang đầy
Khi bàng quang chỉ được lấp đầy một phần, những cơn co thắt cơ này thường giãn ra một cách tự nhiên sau một phần của phút, các cơ ức chế ngừng co bóp và áp lực giảm trở lại mức ban đầu.
Bạch cầu đa nhân trung tính và đại thực bào chống lại nhiễm khuẩn
Cả bạch cầu hạt trung tính và đại thực bào có thể di chuyển trong mô bằng chuyển động kiểu amip. Vài tế bào di chuyển với tốc độ nhanh khoảng 40 µm/ph, một khoảng cách lớn so với chiều dai cơ thể chúng mỗi phút.
Giãn nở và co phổi: sự tham gia của các cơ hô hấp
Trong kì hít vào, cơ hoành co làm kéo bề mặt phần dưới phổi xuống. Sau đó, kì thở ra, với cơ hoành giãn, phổi đàn hồi, thành ngực, sự nén các tạng bụng làm tống không khí ra ngoài.
Đông máu cầm máu: các xét nghiệm sử dụng trong lâm sàng
Máu lấy từ bệnh nhân ngay lập tức hòa trộn với oxalat nên không xảy ra quá trình chuyển hóa prothrombin thành thrombin. Sau đó, một lượng lớn ion calci và yếu tố mô nhanh chóng được hòa trộn với máu có oxalat.
Hình thành nước tiểu: lọc ở cầu thận tái hấp thu ở ống thận và sự bài tiết ở ống thận
Khi dịch được lọc ra khỏi bao Bowman và đi qua các ống, nó được biến đổi bằng cách tái hấp thu nước và các chất hòa tan cụ thể trở lại máu hoặc bằng cách tiết các chất khác từ các mao mạch phúc mạc vào ống.
Đau quy chiếu: cảm nhận đau xuất phát từ mô cơ thể
Những sợi thần kinh dẫn truyền cảm giác đau từ các tạng có vị trí tiếp nối synapse trong tủy sống trên cùng một neuron thứ 2 (1 và 2) mà cũng nhận tín hiệu đau từ da.
Xác định vị trí đau của tạng: đường dẫn truyền đau tạng và đau thành
Cảm giác đau từ các tạng khác nhau thường khó xác định rõ vị trí. Thứ nhất, não không nhận thức được về sự hiện diện của các cơ quan. Thứ hai, cảm giác từ ổ bụng và lồng ngực được dẫn truyền lên hệ thần kinh trung ương qua hai con đường:
Cung cấp lưu lượng máu đến thận
Tuần hoàn thận là duy nhất ở chỗ có hai giường mao mạch, mao mạch cầu thận và màng bụng, được sắp xếp thành dãy và ngăn cách nhau bởi các tiểu động mạch.
Hệ thần kinh giao cảm kiểm soát bài tiết của thận: cơ quan thụ cảm động mạch và phản xạ áp suất
Sự giảm thể tích máu đủ lớn để làm giảm áp lực động mạch hệ thống, thì sự hoạt hóa hơn nữa của hệ thần kinh giao cảm xảy ra do sự giảm căng của các cơ quan thụ cảm động mạch nằm trong xoang động mạch cảnh và cung động mạch chủ.
Kiểm soát áp suất thẩm thấu và nồng độ natri: cơ chế osmoreceptor-ADH và cơ chế khát
Trong trường hợp không có các cơ chế ADH-khát, thì không có cơ chế feedback khác có khả năng điều chỉnh thỏa đáng nồng độ natri huyết tương và áp suất thẩm thấu.
Định lượng nồng độ hormone trong máu
Phương pháp rất nhạy đã định lượng các hormone, tiền thân của chúng và sản phẩm chuyển hóa của chúng, bổ sung thêm nhiều phương pháp, như xét nghiệm miễn dịch gắn enzyme.
Kiểm soát áp suất thẩm thấu và nồng độ natri: tầm quan trọng của sự khát nước
Nhiều yếu tố trong số các yếu tố tương tự nhau gây kích thích sự bài tiết ADH cũng làm tăng sự khát nước, nó được định nghĩa là ý thức rõ ràng sự mong muốn nước.
Hệ thống Opiate của não: Endorphins và Enkephalins
Hệ thống opiate của não vẫn chưa được hiểu biết thấu đáo, hoạt động của hệ thống vô cảm thông qua tín hiệu thần kinh vào chất xám quanh cống não và vùng quanh não thất.
Tăng thể tích máu do tăng lưu lượng mạch máu
Trong thai kỳ, sức chứa mạch máu của tử cung, nhau thai và các cơ quan mở rộng khác của cơ thể người phụ nữ tăng lên thường xuyên làm tăng lượng máu từ 15 đến 25 phần trăm.
Cảm giác nhiệt: Receptor và sự hưng phấn của chúng
Những receptor nóng và lạnh nằm ngay dưới da ở những điểm tách biệt riêng rẽ. Hầu hết các vùng của cơ thể, các điểm lạnh gấp 3 đến 10 lần điểm nóng, và những vùng khác nhau thì có số điểm khác nhau.
Định nghĩa bệnh nguyên
Về lý luận, nó thể hiện rõ lập trường duy tâm hay duy vật. Về thực hành, nó quyết định kết quả của công tác phòng bệnh và điều trị bệnh.
Điều chỉnh phân phối kali trong cơ thể
Hấp thụ kali trong một bữa ăn nhiều rau và trái cây vào một thể tích dịch ngoại bào, sẽ làm tăng nồng độ kali trong huyết tương, hầu hết kali ăn vào sẽ nhanh chóng di chuyển vào các tế bào cho đến khi thận có thể loại bỏ lượng dư thừa.
Thành phần của dịch lọc cầu thận
Dịch lọc cầu thận gồm chủ yếu muối và các phân tử hữu cơ, tương tự như trong huyết thanh. Trừ một số trường hợp ngoại lệ đó là các phân tử có trọng lượng phân tử thấp như Canxi và acid béo không được lọc một cách tự do.
Lợi tiểu thiazide: ức chế tái hấp thu natri và clo ở phần đầu ống lượn xa
Trong điều kiện thuận lợi, các thuốc này có thể bài tiết thêm tối đa khoảng 5-10% lượng dịch lọc cầu thận vào nước tiểu, tương đương với lượng natri bình thường được tái hấp thu ở ống lượn xa.
Thận: vai trò trong cân bằng acid base
Thận điều chỉnh nồng độ H+ của dịch ngoại bào qua 3 cơ chế chính. Bài tiết H+, Tái hấp thu và lọc HCO3-, sản xuất HCO3- mới. Tất cả các quá trình này, được hoàn thành bởi cơ chế bài tiết cơ bản.
