- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Điều trị suy thận: ghép thận hoặc lọc máu với thận nhân tạo
Điều trị suy thận: ghép thận hoặc lọc máu với thận nhân tạo
Lọc máu không thể duy trì hoàn toàn bình thường các thành phần dịch cơ thể và không thể thay thế hoàn toàn các chức năng phức tạp của thận, sức khỏe của bệnh nhân vẫn bị suy giảm đáng kể.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Mất chức năng thận nặng, cấp tính hoặc mạn tính, là một mối đe dọa đối với tính mạng , đòi hỏi phải loại bỏ các chất thải độc hại và khôi phục lại thể tích và thành phần bình thường của dịch cơ thể. Điều này có thể được giải quyết nhờ ghép thận hoặc lọc máu với thận nhân tạo. Khoảng 600,000 bệnh nhân ở Mỹ đang được điều trị bằng các phương pháp thay thế thận.
Thành công của viêc ghép 1 thận của người cho cho một bệnh nhân bệnh thận giai đoạn cuối là có thể phục hồi lại chức năng thận tới mức đủ để duy trì cân bằng nội môi của dịch và các chất điện giải ở ngưỡng bình thường tối thiểu. Khoảng 18,000 ca ghép thận được thực hiện mỗi năm ở Mỹ. Bệnh nhân được ghép thận thường sống lâu hơn và gặp ít các vấn đề sức khỏe hơn so với những người được duy trì chức năng thận bằng chạy thận nhân tạo. Việc duy trì ức chế miễn dịch được áp dụng nhằm ngăn chặn tình trạng thải ghép cấp tính và tổn thương thận ghép. Tác dụng phụ của việc dùng ức chế miễn dịch là làm tăng nguy cơ nhiễm khuẩn và tăng nguy cơ mắc một số bệnh ung thư, tuy nhiên liều ức chế miễn dịch sử dụng có thể được giảm dần qua thời gian nhằm giảm các nguy cơ trên.
Khoảng 400,000 người Mỹ bị suy thận không hồi phục hoặc cắt thận toàn bộ đang được duy trì bằng lọc máu với thận nhân tạo. Lọc máu có thể được sử dụng trong một số thể tổn thương thận cấp nhằm hỗ trợ bệnh nhân cho đến khi chức năng thận trở lại bình thường. Trong trường hợp mất chức năng thận không hồi phục, cần thiết phải lọc máu chu kì để duy trì sự sống. Do lọc máu không thể duy trì hoàn toàn bình thường các thành phần dịch cơ thể và không thể thay thế hoàn toàn các chức năng phức tạp của thận, sức khỏe của bệnh nhân vẫn bị suy giảm đáng kể.
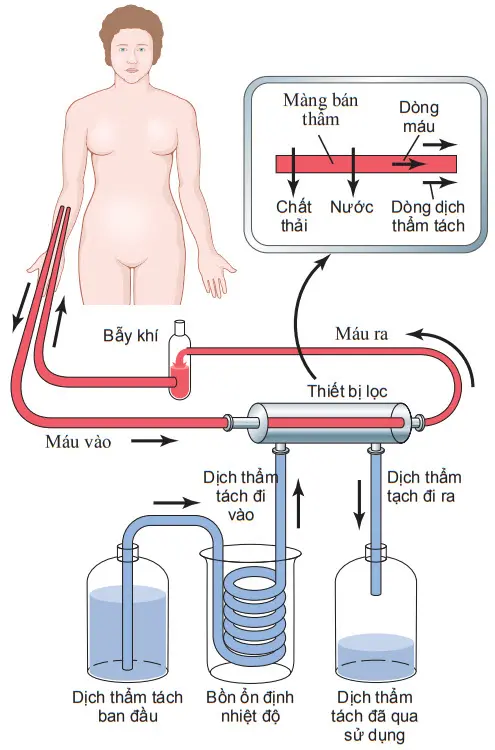
Sơ đồ. Nguyên tắc lọc máu với thận nhân tạo
Nguyên tắc cơ bản của lọc máu
Nguyên tắc cơ bản của thận nhân tạo là đưa máu vào ống dẫn được giới hạn bằng một màng mỏng trong một phút. Ở phía bên kia của màng là dịch thẩm tách, nơi các chất không cần thiết trong máu sẽ thoát ra theo cơ chế khuếch tán.
Sơ đồ cho thấy các thành phần cấu tạo của một loại thận nhân tạo, trong đó máu chảy liên tục giữa 2 màng mỏng bằng cellophane, bên ngoài màng là dịch thẩm tách.
Màng cellophane là màng bán thấm cho phép các thành phần của huyết tương đi qua, ngoại trừ protein huyết tương, khuếch tán theo cả 2 hướng - từ huyết tương ra dịch thẩm tách và từ dịch thẩm tách trở lại huyết tương. Nếu nồng độ các chất ở trong huyết tương lớn hơn so với dịch thẩm tách, sẽ có một lưới vận chuyển các chất từ huyết tương vào trong dịch thẩm tách.
Tốc độ vận chuyển các chất tan qua màng phụ thuộc vào (1) gradient nồng độ của chất tan giữa 2 bên màng, (2) tính thấm của màng với chất tan, (3) diện tích bề mặt của màng, và (4) thời gian máu và dịch tiếp xúc với nhau qua màng.
Do đó, tốc độ vận chuyển của các chất tan đạt lớn nhất vào thời điểm ban đầu, khi mà gradient nồng độ đạt cao nhất (khi bắt đầu quá trình lọc máu) và chậm lại khi gradient nồng độ giảm.
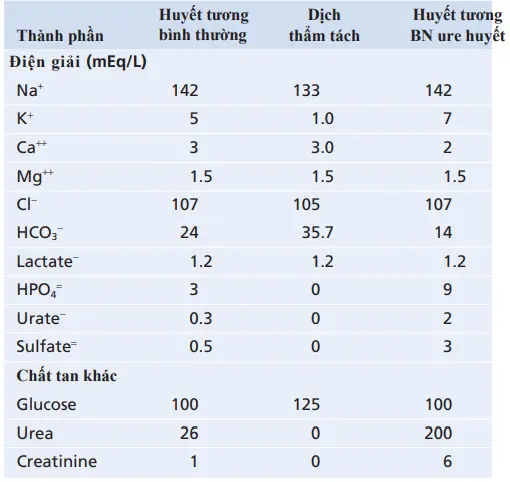
Bảng. So sánh dịch thẩm tích bình thường và huyết tương bệnh nhân ure huyết
Trong hệ thống lọc, với trường hợp này là “chạy thận nhân tạo”, máu và dịch thẩm tách chảy trong thận nhân tạo, sự khuếch tán theo gradient nồng độ có thể giảm xuống và sự vận chuyển chất tan qua màng có thể được tối ưu hóa bằng cách tăng tốc độ dòng chảy của máu, của dịch thẩm tách, hoặc cả hai.
Trong hoạt động bình thường của thận nhân tạo, máu chảy lại về tĩnh mạch liên tục hoặc không liên tục. Tổng lượng máu chứa trong thận nhân tạo ở bất kỳ thời điểm nào đều nhỏ hơn 500 ml, tốc độ dòng chảy có thể lên tới hàng trăm ml một phút, và tổng diện tích bề mặt khuếch tán là từ 0,6 đến 2,5 mét vuông. Để tránh hiện tượng đông máu trong thận nhân tạo, một lượng nhỏ heparin được đưa vào máu khi máu bắt đầu vào thận nhân tạo. Ngoài việc khuếch tán của các chất tan, có thể tăng lượng vận chuyển nước và các chất tan bằng cách thêm dịch làm tăng áp lực thủy tĩnh và đẩy các chất tan qua màng của thiết bị lọc; quá trình lọc như vậy được gọi là siêu lọc.
Dịch thẩm tách
Bảng so sánh thành phần của dịch thẩm tách điển hình với huyết tương bình thường và huyết tương của bệnh nhân bị ure huyết. Nhận thấy rằng, nồng độ các ion và các chất khác trong dịch thẩm tách không giống với nồng độ các chất đó trong huyết tương và huyết tương bệnh ure huyết.
Để thay thế thận, chúng được điều chỉnh ở mức thích hợp nhằm đảm bảo tạo ra sự vận chuyển qua lại của nước và các chất hòa tan qua màng trong suốt quá trình lọc.
Lưu ý rằng không có phosphat, ure, urat, sulfat, hay creatinin trong dịch thẩm tách; tuy nhiên, những chất tan này hiện diện với nồng độ cao trong máu của các trường hợp bị nhiễm ure huyết. Vì vậy, khi một bệnh nhân có hội chứng ure huyết phải lọc máu, các chất này sẽ mất đi một lượng lớn vào trong dịch thẩm tách.
Hiệu quả của thận nhân tạo được thể hiện qua lượng huyết tương được làm sạch các chất tan mỗi phút, đây là thông số cơ bản để đánh giá hiệu quả chức năng thận trong việc đào thải các chất không mong muốn khỏi cơ thể. Hầu hết thận nhân tạo có thể làm sạch ure từ huyết tương vơí tốc độ 100-225 ml/min, điều này cho thấy tốc độ ít nhất để thải trừ ure, thận nhân tạo có thể hoạt động với tốc độ nhanh gấp đôi 2 thận bình thường cùng làm việc - độ thanh thải ure chỉ 70 ml/min. Thận nhân tạo thường được sử dụng 4-6 giờ mỗi ngày, 3 lần 1 tuần. Vì vậy, độ thanh thải toàn bộ huyết tương sẽ bị giới hạn rõ thì thay thận nhân tạo bằng thận bình thường. Tuy nhiên, nên nhớ rằng thận nhân tạo không thể thay thế được các chức năng khác của thận, ví dụ như tiết erythropoietin, chất cần thiết cho quá trình sản sinh hồng cầu.
Bài viết cùng chuyên mục
Suy tim cấp: những thay đổi huyết động học
Nhiều người đặc biệt là người già có cung lượng tim khi nghỉ ngơi bình thường nhưng có tăng nhẹ áp lực nhĩ phải do mức độ bù của suy tim.
Chống đông: các chất sử dụng ngoài cơ thể
Bất kì chất nào làm mất đi dạng ion của calci máu đều có thể ngăn ngừa quá trình đông máu. Ion citrat tích điện âm là rất phù hợp và thường được hòa trộn với máu ở dạng natri citrat, amoni citrat hoặc kali citrat.
Phần đầu ống thận: H+ được bài tiết bởi sự hoạt hóa lần hai
Ống thận tái hấp thu HCO3- bằng cách kết hợp H+ với HCO3- thành acid carbonic, sau đó lại phân ly thành CO2 và nước. Ion Na, được tái hấp thu nhờ sự trao đổi với H+ được bài tiết.
Sinh lý bệnh ung thư
Tác dụng gián tiếp qua chuyển hoá (tiền thân chất gây ung thư): sau khi đưa vào cơ thể thì sẽ được các enzym hay vi khuẩn đường ruột biến đổi trở thành chất gây ung thư.
Cơ chế bệnh sinh của rối loạn tiêu hóa ruột non
Tình trạng thiếu bài tiết tuyến tụy thường xuyên xảy ra ở những người bị viêm tụy, khi ống tụy bị tắc do sỏi mật ở nhú Vater, hoặc sau khi đầu tụy bị cắt bỏ vì của bệnh ác tính.
Điều chỉnh trao đổi dịch và cân bằng thẩm thấu dịch trong và ngoài tế bào
Sự trao đổi giữa dịch nội bào và ngoại bào chủ yếu dựa vào chênh lêch áp suất thẩm thấu của những chất tan như Na, K, Cl.
Receptor đau: sự kích thích đầu tận cùng tự do của dây thần kinh
Các receptor đau trong da và trong các mô khác là các đầu tận cùng tự do của các dây thần kinh. Chúng có nhiều trên bề mặt da cũng như trong các nội tạng, như màng xương, thành động mạch, màng khớp, liềm đại não và lều tiểu não trong vòm sọ.
Thận bài tiết nước dư thừa bằng cách hình thành nước tiểu loãng
Thận bình thường có một khả năng rất lớn để thay đổi tỷ lệ tương đối của các chất tan và nước trong nước tiểu để đáp ứng với những thách thức khác nhau.
Phì đại tim: xẩy ra ở bệnh van tim và tim bẩm sinh
Phì đại tim thường được coi là phản ứng bù trừ của tim đối với khối lượng công việc tăng lên và thường có lợi cho việc duy trì cung lượng tim khi đối mặt với những bất thường làm giảm hiệu quả hoạt động của tim.
Kết hợp của H+ dư thừa với đệm photphat và amoniac trong ống thận tạo ra HCO3-
Các bộ đệm quan trọng nhất là bộ đệm phosphate và bộ đệm ammoniac. Ngoài ra còn có có hệ thống đệm yếu khác như đệm urat và citrate nhưng ít quan trong hơn.
Ghép mô và cơ quan: phản ứng miễn dịch trong cấy ghép mô
Một số mô khác nhau và cơ quan đã được cấy ghép (hoặc nghiên cứu, hoặc thực nghiệm, điều trị) từ người này sang người khác là: da, thận, tim, gan, mô tuyến, tuỷ xương, phổi.
Bài giảng rối loạn cân bằng nước điện giải
Sự tiết ADH vẫn xãy ra ngay cả khi đáng lẽ ra nó phải được ức chế. Sự tăng tiết ADH này có nguồn gốc thể tạng đưa đến sự bài tiết nước tự do qua thận bị thay đổi trong khi sự điều hòa cân bằng muối là bình thường.
Ước tính mức lọc cầu thận: độ thanh thải và nồng độ creatinin huyết tương
Nếu như mức lọc cầu thận đột ngột giảm xuống còn 50% giá trị bình thường, thận sẽ không lọc hết và chỉ bài tiết một nửa lượn creatinine, gây lắng đọng creatinine trong cơ thể.
Đời sống của bạch cầu: thời gian trong máu tuần hoàn và trong mô
Đời sống bạch cầu sau khi rời khỏi tủy xương thường là 4-8h trong máu tuần hoàn và khoảng 4-5 ngày trong các mô cần chúng. Trong các nhiễm khuẩn nghiêm trọng ở mô, đời sống thường bị rút ngắn chỉ còn vài giờ.
Đặc tính của lympho T: hoạt hóa tế bào T và miễn dịch trung gian tế bào
Tế bào T đi vào tuần hoàn và được phân bố khắp cơ thể, đi qua thành mao mạch vào các khoảng gian bào, trở lại vào bạch huyết và máu một lần nữa, và tuần hoàn một lần nữa và một lần nữa trên khắp cơ thể.
Quá trình bệnh lý
Thời kỳ tiệm phát có thể kéo dài mấy ngày và nếu sức đề kháng của cở thể mạnh thì bệnh cũng có thể kết thúc trong giai đoạn nầy, ta gọi là bệnh ở thể sẩy.
Cân bằng thẩm thấu được duy trì giữa dịch nội và ngoại bào
Nếu dung dịch muối đẳng trương được đưa vào ngoại bào thì nồng độ thẩm thấu sẽ không đổi, chỉ có thể tích dịch ngoại bào tăng lên.
Bệnh thận mạn tính: thường liên quan đến suy giảm chức năng thận không hồi phục
Nói chung, bệnh thận mạn, cũng giống như tổn thương thận cấp, có thể xảy ra do tổn thương khởi phát ở hệ mạch thận, cầu thận, ống thận, tổ chức kẽ thận hay đường niệu thấp.
Cơ chế thận bài tiết nước tiểu pha loãng
Qúa trình pha loãng đạt được bằng cách tái hấp thu các chất tan đến một mức độ lớn hơn so với nước, nhưng điều này chỉ xảy ra trong các phân đoạn nhất định của hệ thống ống thận.
Đại cương rối loạn phát triển tổ chức
Mọi sinh vật đều được cấu tạo từ các tế bào, các tế bào họp thành các mô, các mô họp thành các cơ quan như tim, phổi, gan.v.v.
Hồng cầu: sản sinh biệt hóa và tổng hợp
Hầu hết hồng cầu được sản xuất tại các xương có màng như xương cột sống, xương ức, các xương sườn và các xương chậu. Thậm chí, các xương này cũng giảm sản xuất khi tuổi tăng lên.
Quan niệm khoa học về bệnh nguyên
Nguyên nhân quyết định tính đặc hiệu của bệnh. Nguyên nhân và những điều kiện nhất định gây nên một bệnh gọi chung là các yếu tố bệnh nguyên.
Khuếch tán của màng hô hấp: công xuất khuếch tán O2 và CO2 và tỷ lệ thông khí tưới máu
Một số vùng của phổi có sự lưu thông khí nhưng không có sự lưu thông máu và ngược lại. Chỉ cần 1 trong các điều kiện đó, trao đổi khí qua màng hô hấp khó khăn nghiêm trọng và người đó có thể suy hô hấp nặng.
Vỏ não thị giác sơ cấp: hậu quả của sự loại bỏ vỏ não
Để chẩn đoán mù ở các vị trí cụ thể của võng mạc, một bảng ghi lại sự đánh giá thị trường của mỗi mắt bằng một quá trình gọi là đo thị trường (perimetry).
Tổn thương thận cấp sau thận: nguyên nhân do các bất thường đường tiết niệu dưới
Một số nguyên nhân gây ra tổn thương thận cấp sau thận bao gồm tắc nghẽn cả 2 bên niệu quản hoặc bể thận do sỏi lớn hoặc cục máu động, tắc nghẽn bàng quang, và tắc nghẽn niệu đạo.
