- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Sự hình thành bạch cầu: quá trình hình thành trong tủy xương
Sự hình thành bạch cầu: quá trình hình thành trong tủy xương
Bạch cầu được hình thành trong tủy xương được dự trữ trong tủy xương đến khi chúng cần thiết phải đi vào hệ tuần hoàn. Sau đó, khi có nhu cầu, các yếu tố khác nhau làm cho chúng được giải phóng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Cơ thể chúng ta liên tục tiếp xúc với vi khuẩn, virut, nấm và kí sinh trùng, hầu hết chúng đều không gây bệnh và có sự khác nhau ở da, miệng, đường hô hấp, đường ruột, màng mắt, và cả đường tiết niệu. Nhiều tác nhân nhiễm khuẩn có thể gây ra các bất thường nghiêm trọng về chức năng sinh lý hoặc thâm chí gây tử vong nếu chúng xâm nhập sâu vào các mô. Chúng ta cũng có thể tiếp xúc một cách không liên tục với các vi khuẩn và virut có khả năng lây nhiễm cao không nằm trong số các loại bình thường trên cơ thể, và các tác nhân này có thể gây ra bệnh cấp tính chết người như viêm phổi, nhiễm liên cầu khuẩn và sốt thương hàn.
Cơ thể chúng ta có một hệ thống đặc biệt để tiêu diệt các tác nhân gây nhiễm khuẩn và nhiễm độc khác nhau. Hệ thống này bao gồm bạch cầu (WBCs) và các tế bào nguồn gốc bạch cầu. Các tế bào này hoạt động cùng nhau theo hai cách để xử lý bệnh: (1) tiêu diệt thật sự các vi khuẩn và virut xâm nhập bằng cách thực bào và (2) tạo ra các kháng thể và làm tăng nhạy cảm với các tế bào lympho có thể tiêu diệt hoặc bất hoạt tác nhân xâm nhập.
Bạch cầu (leukocytes/ white blood cells) là các đơn vị di động của hệ thống bảo vệ cơ thể. Chúng được tạo ra một phần ở tủy xương (bạch cầu hạt và bạch cầu đơn nhân và một ít lympho bào) và một phần ở mô lympho (lympho bào và các tương bào). Sau khi hình thành, chúng được vận chuyển vào máu đến các nơi khác nhau trong cơ thể, những nơi cần chúng.
Giá trị thực tế của bạch cầu là hầu hết chúng được vận chuyển rõ rệt đến các vùng nhiễm khuẩn nghiêm trọng và các ổ viêm, nhờ đó cung cấp một sự bảo vệ nhanh chóng và mạnh mẽ chống lại tác nhân nhiễm khuẩn. Như chúng ta sẽ được biết ở phần sau, bạch cầu hạt và bạch cầu đơn nhân có một khả năng đặc biệt để “tìm và tiêu diệt” một tác nhân ngoại nhập.
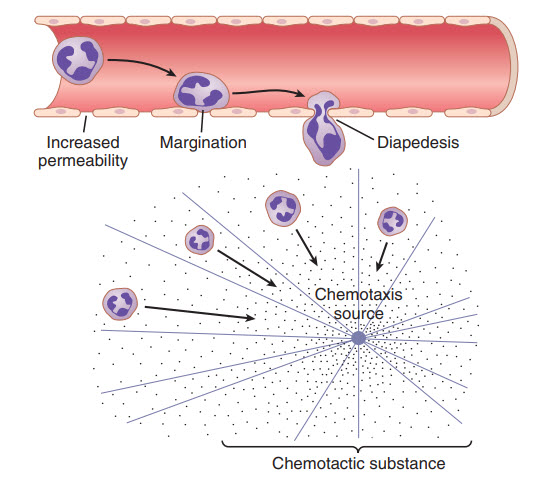
Hình. Sự di chuyển của bạch cầu trung tính bằng cách thoát qua các lỗ mao mạch và bằng phương pháp điều hòa hóa học tới khu vực mô bị tổn thương.
Sự biệt hóa sớm nhất của tế bào gốc tạo máu đa năng thành các typ tế bào gốc biệt hóa khác nhau được thể hiện ở hình trong chương trước. Bên cạnh các tế bào biệt hóa thành hồng cầu, hai dòng quan trọng của bạch cầu cũng được hình thành, đó là dòng tủy và dòng lynpho.
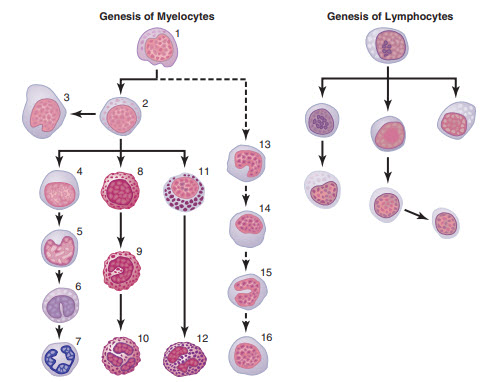
Hình. Nguồn gốc của bạch cầu. Các tế bào khác nhau của loạt tế bào tủy là 1, nguyên tủy bào; 2, tiền tủy bào; 3, tế bào nhân khổng lồ; 4, bạch cầu trung tính dòng tủy; 5, bạch cầu trung tính non hậu tủy bào; 6, "dải" bạch cầu trung tính hậu tủy bào; 7, bạch cầu đa nhân trung tính; 8, bạch cầu ái toan dòng tủy; 9, bạch cầu ái toan hậu tủy bào; 10, bạch cầu ái toan dòng hạt; 11, bạch cầu ưa kiềm dòng tủy; 12, bạch cầu ái kiềm dòng hạt; 13-16, các giai đoạn hình thành bạch cầu đơn nhân.
Vị trí bên trái của hình thể hiện dòng tủy, bắt đầu với nguyên bào tủy (myeloblast); vị trí bên phải thể hiện dòng lypmpho, bắt đầu với nguyên bào lympho (lymphoblast).
Bạch cầu hạt và bạch cầu mono chỉ được tạo thành ở tủy xương. Bạch cầu lympho và tương bào được sản xuất củ yếu ở các mô lympho, đặc biệt là các tuyến bạch huyết, lách, tuyến ức, hạch hạnh nhân và các túi của mô lympho ở các nơi khác trong cơ thể, ví dụ như trong tủy xương và trong mảng Peyer dưới lớp biểu mô thành ruột.
Bạch cầu được hình thành trong tủy xương được dự trữ trong tủy xương đến khi chúng cần thiết phải đi vào hệ tuần hoàn. Sau đó, khi có nhu cầu, các yếu tố khác nhau làm cho chúng được giải phóng (các yếu tố này sẽ được bàn luận sau). Bình thường, bạch cầu dự trữ gấp khoảng 3 lần bạch cầu lưu thông trong máu. Số lượng này có thể cung cấp được khoảng 6 ngày.
Bạch cầu lympho hầu hết được dự trữ trong các mô lympho, trừ một lượng nhỏ được vận chuyển tạm thời trong máu.
Như được thể hiện ở hình, mẫu tiểu cầu (tế bào số 3) cũng được hình thành ở tủy xương. Các mẫu tiểu cầu phân mảnh trong tủy xương; các mảnh nhỏ được gọi là tiểu cầu (platelet/ thrombocyte), sau đó đi vào máu. Chúng đóng vai trò quan trọng trong việc tạo cục máu đông.
Bài viết cùng chuyên mục
Giai đoạn mạn của suy tim: sự giữ dịch và cung lượng tim được bù
Ảnh hưởng bất lợi của ứ quá nhiều dịch lên suy tim nặng. Ngược với ảnh hưởng tích cực của giữ dịch mức độ trung bình trong suy tim, quá nhiều dịch ứ đọng sẽ gây nên những hậu quả sinh lý nghiêm trọng.
Động lực học của hệ đệm bicarbonate trong thăng bằng kiềm toan
Nồng độ của H2CO3 không phân ly không thể đo bằng dung dịch bởi vì nó nhanh chóng phân ly thành CO2 và H2O hoặc H + và HCO3-. Tuy nhiên, lượng CO2 hòa tan trong máu là tỷ lệ thuận với số lượng của H2CO3 không phân ly.
Đại cương sinh lý bệnh cân bằng nước điện giải
Kích thích chủ yếu của sự nhập nước là khát, xuất hiện khi áp lực thẩm thấu hiệu quả tăng hoặc thể tích ngoại bào hay huyết áp giảm.
Tái hấp thu clorua, urê và các chất hòa tan khác ở thận bằng cách khuếch tán thụ động
Creatinine là một phân tử lớn hơn ure và hầu như không thấm qua màng tế bào ống thận. Do đó, creatinin lọc ở cầu thận gần như không được tái hấp thu, và do đó tất cả creatinin lọc ở cầu thận đều bài tiết ra nước tiểu.
Điều chỉnh bài tiết phốt phát của thận
Những thay đổi về khả năng tái hấp thu phosphat ở ống thận cũng có thể xảy ra trong các điều kiện khác nhau và ảnh hưởng đến sự bài tiết phosphat.
Sinh lý bệnh soi sáng công tác dự phòng và điều trị
Sự hiểu biết về vai trò của nguyên nhân và điều kiện gây bệnh sẽ giúp cho việc đề ra kế hoạch phòng bệnh đúng.
Phần đầu ống thận: H+ được bài tiết bởi sự hoạt hóa lần hai
Ống thận tái hấp thu HCO3- bằng cách kết hợp H+ với HCO3- thành acid carbonic, sau đó lại phân ly thành CO2 và nước. Ion Na, được tái hấp thu nhờ sự trao đổi với H+ được bài tiết.
Kích thích gây đau: phá hủy mô đạt mức đau
Trung bình một người bắt đầu cảm thấy đau khi da bị nóng trên 45 độ C. Đây cũng là nhiệt độ mà mô bắt đầu bị phá hủy bởi tác nhân nhiệt; thực tế là, mô thậm chí bị hủy hoại nếu nhiệt độ duy trì trên mức này.
Các giai đoạn cầm máu: ngăn mất máu khi mạch máu bị tổn thương
Cơ chế tạo nút tiểu cầu cực kì quan trọng để sửa chữa hàng ngàn lỗ tổn thương xảy ra hàng ngày ở các mạch máu rất nhỏ, như trong quá trình tạo lớp tế bào nội mô mới sẽ xuất hiện nhiều lỗ tổn thương như thế.
Thận bài tiết kali: bởi tế bào chính của ống lượn xa và ống góp
Việc bài tiết kali từ máu vào lòng ống là một quá trình gồm hai bước, bắt đầu bằng sự hấp thu từ các kẽ vào trong tế bào nhờ bơm natri-kali ATPase ở màng tế bào bên.
Phân tích biểu đồ suy tim cung lượng cao
Nếu tập thể dục, sẽ có dự trữ tim ít do khả năng của tim đã đạt được mức gần cực đại để bơm thêm lượng máu qua lỗ thông động tĩnh mạch. Tình trạng này được gọi là suy tim cung lượng cao.
Duy trì áp suất thẩm thấu cao vùng tủy thận: trao đổi ngược dòng trong recta vasa
Khi máu đi vào vùng tủy thận về phía nhú, nó dần dần trở nên cô đặc hơn, một phần do chất tan đi vào từ vùng kẽ và một phần là do sự mất nước vào vùng kẽ.
Định lượng nồng độ hormone trong máu
Phương pháp rất nhạy đã định lượng các hormone, tiền thân của chúng và sản phẩm chuyển hóa của chúng, bổ sung thêm nhiều phương pháp, như xét nghiệm miễn dịch gắn enzyme.
Bệnh thận mạn: nguyên nhân do mạch máu thận
Ngay cả ở những người khỏe mạnh không có tăng huyết áp hay đái tháo đường tiềm ẩn, lượng huyết tương qua thận và mức lọc cầu thận (GFR) sẽ giảm 40-50% khi đến tuổi 80.
Sự tái hấp thu nước ở thận: thụ động bằng thẩm thấu được kết hợp chủ yếu với sự tái hấp thu natri
Ở ống lượn gần, tính thấm nước luôn cao nên nước được tái hấp thu nhanh như chất tan. Ở quai Henle, tính thấm nước thấp, nên hầu như nước không được tái hấp thu mặc dù gradient thẩm thấu lớn.
Ức chế (vô cảm) đau: hệ thống trong não và tủy sống
Mức độ mà con người phản ứng với cơn đau thì vô cùng đa dạng. Đây chủ yếu là kết quả của khả năng tự thân kiểm soát tín hiệu đau trong hệ thần kinh bằng cách hoạt hóa hệ thống ức chế đau, gọi là hệ thống vô cảm (analgesia system).
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Phản ứng trong truyền máu và cách xác định nhóm máu: quá trình ngưng kết
Thỉnh thoảng, khi truyền máu không hoà hợp, có thể gây ra sự tiêu máu trực tiếp. Trong trường hợp này, kháng thể li giải hồng cầu bằng cách kích thích hệ thống bổ thể, tiết ra enzim phân giải protein ở màng tê bào.
Hiểu biết toàn diện cơ chế bệnh sinh của béo phì
Nguy cơ béo phì ảnh hưởng đến nhiều bệnh lý khác nhau như xơ gan, tăng huyết áp, bệnh lý tim mạch, đột quỵ, và bệnh thận xuất hiện liên quan nhiều tới béo tạng (béo bụng) hơn là tăng dự trữ mỡ dưới da, hoặc dự trữ chất béo phần thấp cơ thể như là hông.
Các yếu tố chính điều chỉnh sự bài tiết kali của thận
Các yếu tố quan trọng nhất kích thích sự bài tiết kali của các tế bào chính bao gồm tăng nồng độ kali trong dịch ngoại bào, tăng aldosterone, và tăng tốc độ dòng chảy của ống thận.
Kiểm soát áp suất thẩm thấu và nồng độ natri: cơ chế osmoreceptor-ADH và cơ chế khát
Trong trường hợp không có các cơ chế ADH-khát, thì không có cơ chế feedback khác có khả năng điều chỉnh thỏa đáng nồng độ natri huyết tương và áp suất thẩm thấu.
Phì đại tim: xẩy ra ở bệnh van tim và tim bẩm sinh
Phì đại tim thường được coi là phản ứng bù trừ của tim đối với khối lượng công việc tăng lên và thường có lợi cho việc duy trì cung lượng tim khi đối mặt với những bất thường làm giảm hiệu quả hoạt động của tim.
Hội chứng Brown Sequard: liệt vận động cùng bên tổn thương
Hội chứng Brown - Séquard gây những hệ quả có thể dự đoán được nhờ vào kiến thức về chức năng các bó trong tủy sống. Theo đó, toàn bộ chức năng vận động đều bị ngăn chặn ở bên cùng phía với tổn thương.
Hệ thống đệm H+ trong dịch cơ thể
Tầm quan trọng của hệ thống đệm được thể hiện rõ khi nồng độ H+ thấp trong các dịch cơ thể và lượng tương đối lớn acid được sản xuất ra trong cơ thể.
Sinh lý bệnh rối loạn chuyển hóa lipid
Tùy theo phương pháp, có thể đánh giá khối lượng mỡ toàn phần, hoặc sự phân bố mỡ trong cơ thể.
