- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Hôn mê nhiễm toan ceton do đái tháo đường
Hôn mê nhiễm toan ceton do đái tháo đường
Nhiễm toan ceton do đái tháo đường, là hậu quả của tình trạng thiếu nghiệm trọng insulin, do bệnh nhân ngừng hay giảm liều insulin, nhiễm khuẩn, nhồi máu cơ tim.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bệnh tiểu đường nhiễm toan ceton bao gồm một nhóm các hội chứng tiểu đường được đặc trưng bởi rối loạn chức năng tế bào beta nghiêm trọng và một quá trình lâm sàng thay đổi. Các hội chứng này không phù hợp với các loại bệnh tiểu đường truyền thống được xác định bởi Hiệp hội Tiểu đường Hoa Kỳ (ADA). Cho đến nay, các nỗ lực phân biệt bệnh nhân mắc nhiễm toan ceton thành các nhóm nhỏ khác biệt về mặt lâm sàng đã dẫn đến bốn sơ đồ phân loại khác nhau: hệ thống ADA, hệ thống ADA được sửa đổi, hệ thống dựa trên chỉ số khối cơ thể (BMI) và hệ thống Aß (dựa trên sự hiện diện hoặc không có tự kháng thể và sự hiện diện hoặc vắng mặt chức năng tế bào beta dự trữ).
Trong một nghiên cứu dài hạn so sánh bốn sơ đồ phân loại về độ chính xác và giá trị tiên đoán, hệ thống Aß được chứng minh là chính xác nhất trong việc dự đoán sự phụ thuộc insulin dài hạn 12 tháng sau chỉ số nhiễm toan ceton, với độ nhạy 99% và độ đặc hiệu 96%
Nhiễm toan ceton do đái tháo đường là hậu quả của tình trạng thiếu nghiệm trọng insulin. Biến chứng này thường gặp ở bệnh nhân đái tháo đường phụ thuộc insulin. Nguyên nhân thường gặp là do bệnh nhân ngừng hay giảm liều insulin đang dùng, nhiễm khuẩn, nhồi máu cơ tim...
Chẩn đoán xác định
Triệu chứng lâm sàng
Rối loạn ý thức các mức độ khác nhau, từ vật vã kích thích đến hôn mê sâu.
Buồn nôn, nôn, đau bụng và tăng thông khí (thở nhanh và sâu, kiểu thở Kussmaul).
Các dấu hiệu mất nước: da khô, giảm độ chun giãn da, khô các màng niêm mạc, nước tiễu ít, hạ huyết áp hay tình trạng sốc.
Các biểu hiện lâm sàng của các yếu tố mất bù: nhiễm khuẩn hô hấp, tiết niệu...
Triệu chứng cận lâm sàng
Tăng đường huyết: thường gặp trong khoảng: 14mmol/l < đường huyết < 44mmol/l.
Khí máu động mạch: toan chuyển hóa có tăng khoảng trống anion.
Ceton máu, ceton niệu dương tính.
Hạ kali máu.
Chẩn đoán nguyên nhân mất bù của toan ceton do đái tháo đường
Nhiễm khuẩn.
Không tuân thủ chế độ điều trị (dừng hoặc giảm liều insulln).
Không tuân thủ chế độ ăn của bệnh tiểu đường.
Căng thẳng kéo dài.
Nhồi máu cơ tim cấp, tai biến mạch não.
Chẩn đoán phân biệt
Bảng. Phân biệt nhiễm toan ceton do đái tháo đường và hôn mê tăng áp lực thẩm thấu
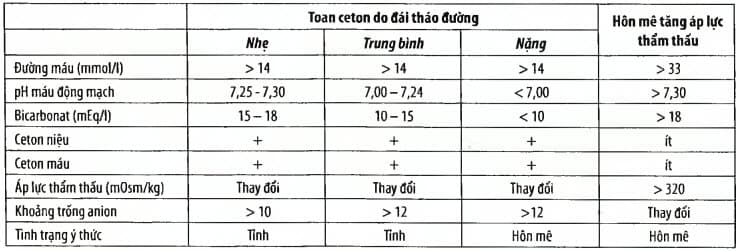
* Áp lực thẩm thấu ước tính = 2 x [(natri (mmol/l)] + glucose (mmol/l)]. Khoảng trống anion = (Na+) - (Cl- + HCO3-)
Nguyên tắc điều trị
Kiểm soát chức năng sống (các bước ABC).
Bù kali tích cực, bù ngay kể cả trong trường hợp xét nghiệm chưa có giảm kali.
Theo dõi đường máu mao mạch 1 giờ/lần đến khi bệnh nhân ổn định làm 3 giờ/lần để điều chỉnh liều insulin. Xét nghiệm điện giải đồ 6 giờ/lần, khí máu động mạch 12 giờ/lần cho đến khi bệnh nhân ổn định.
Chẩn đoán và điều trị nguyên nhân
Bù dịch
Nếu có tụt huyết áp: muối đẳng trương, truyền tốc độ nhanh (500ml/15 phút), đảm bảo áp lực tĩnh mạch trung tâm 10 - 12cm nước.
Truyền muối đẳng trương 15 - 20ml/kg/giờ, nếu không có biểu hiện suy tim, trong vài giờ đầu cho những bệnh nhân có giảm thể tích nhưng không có biểu hiện sốc.
Sau khi đã bù đủ khối lượng tuần hoàn:
+ Truyền natri clorua 0,45% 4-14ml/kg/giờ nếu như natri hiệu chỉnh bình thường hoặc tăng.
+ Tiếp tục truyền natri đẳng trương nếu như natri hiệu chỉnh giảm.
+ Truyền thêm đường khi đường máu 10mmol/l).
Bù kali
Nếu nồng độ kali ban đầu < 3,5mmol/l, duy trì insulin và truyền tĩnh mạch 20 - 30mmol/giờ cho đến khi nồng độ kali > 3,5mmol/l.
- Nếu nồng độ kali ban đầu từ 3,5 - 5,3mmol/l, truyền tĩnh mạch dịch có pha kali 20mmol/l để đảm bảo nồng độ kali máu từ 4 - 5mmol/l.
Nếu nồng độ kali ban đầu > 5,3mmol/l, không bù kali, kiểm tra kali máu mỗi 3 giờ và theo dõi điện tim liên tục.
Insulin
Bolus 0,1 đơn vị/kg sau đó truyền tĩnh mạch liên tục 0,1 đơn vị/kg/giờ.
Truyền insulin liên tục cho đến khi hết toan ceton, đường máu < 11mmol/l và chuyền sang insulin đường tiêm dưới da.
Truyền bicarbonat cho bệnh nhân có pH < 7,00
Nếu pH từ 6,9 - 7,0 truyền 250ml dung dịch natri bicarbonat 1,4% trong 2 giờ.
Nếu pH < 6,9 truyền 500ml dung dịch natri bicarbonat 1,4% trong 2 giờ.
Sau đó làm lại xét nghiệm pH máu động mạch.
Điều trị nguyên nhân mất bù
Kháng sinh hợp lý, cụ thể theo các tình huống trên lâm sàng.
Dùng thuốc chống đông tùy theo chẩn đoán.
Phòng bệnh
Bệnh nhân đái tháo đường phải được theo dõi diễn biến bệnh chặt chẽ, khám bệnh định kì đầy đủ, thay đổi liều lượng thuốc điều trị tùy thuộc vào tiến triển của người bệnh.
Khám, phát hiện và điều trị các bệnh lí phối hợp như nhiễm trùng, bệnh lí tim mạch.
Hướng dẫn, tư vấn bệnh nhân không được bỏ thuốc điều trị và có chế độ ăn hợp lí nhất.
Bài viết cùng chuyên mục
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
Đau thần kinh tọa: chẩn đoán và điều trị nội khoa
Nguyên nhân thường gặp nhất là do thoát vị đĩa đệm. Điều trị nội khoa là chính. Tuy nhiên, nếu đau kéo dài ảnh hường nhiều đến khả năng vận động, cần xem xét phương pháp phẫu thuật.
Đau ngực cấp: chẩn đoán và xử trí cấp cứu
Đau ngực cấp phổ biến nhất ở khoa cấp cứu, đánh giá ngay lập tức là bắt buộc, để đảm bảo chăm sóc thích hợp, không có hướng dẫn chính thức về đau ngực có nguy cơ thấp
Suy tuyến yên: chẩn đoán và điều trị nội khoa
Suy tuyến yên, có thể không có triệu chứng, hoặc xuất hiện liên quan đến thiếu hụt hormon, hoặc tổn thương hàng loạt.
Viêm khớp thiếu niên tự phát: chẩn đoán và điều trị nội khoa
Tùy theo mỗi thể bệnh mà có triệu chứng lâm sàng và cận lâm sàng khác nhau, ở tất cả các thể, trong đợt tiến triển thường có tình trạng viêm khớp về lâm sàng và xét nghiệm.
Loét bàn chân do đái tháo đường: chẩn đoán và điều trị nội khoa
Do sự kết hợp của nhiều yếu tố như biến chứng thần kinh, mạch máu làm giảm tưới máu, chậm liền vết thương, tăng áp lực quá mức vùng bàn chân, chấn thương, nhiễm trùng
Hội chứng tiêu cơ vân cấp: chẩn đoán và điều trị hồi sức tích cực
Tiêu cơ vân, là một hội chứng trong đó các tế bào cơ vân bị tổn thương, và huỷ hoại dẫn đến giải phóng một loạt các chất trong tế bào cơ vào máu
Hôn mê tăng áp lực thẩm thấu đái tháo đường: chẩn đoán và điều trị tích cực
Hôn mê tăng áp lực thẩm thấu, là một biến chứng rất nặng của bệnh đái tháo đường, thường gặp ở người bệnh đái tháo đường typ 2
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Chảy máu đường tiêu hóa trên là một trường hợp khẩn cấp phổ biến, với một loạt các triệu chứng thực quản dạ dày tá tràng như nôn máu, phân đen, ít bị thiếu máu
Loãng xương: chẩn đoán và điều trị nội khoa
Chẩn đoán sớm và định lượng mất xương và nguy cơ gãy xương rất quan trọng vì sự sẵn có của các liệu pháp có thể làm chậm hoặc thậm chí đảo ngược tiến trình của bệnh loãng xương.
Viêm gan virus cấp: chẩn đoán và điều trị nội khoa
Viêm gan virus cấp, là bệnh truyền nhiễm thường gặp, nhất là ở các nước đang phát triển, do các virus viêm gan, gây viêm nhiễm và hoại tử tế bào gan.
Biến chứng bệnh mạch máu ngoại vi đái tháo đường: chẩn đoán và điều trị nội khoa
Để ngăn ngừa các biến chứng vi mô và vĩ mô, như bệnh mạch máu ngoại biên, điều trị tích cực, nhắm mục tiêu, nên được bắt đầu ngay sau khi chẩn đoán
Khó thở cấp: chẩn đoán và điều trị cấp cứu
Khó thở là một triệu chứng phổ biến, gây ra do mắc bệnh phổi, thiếu máu cơ tim hoặc rối loạn chức năng, thiếu máu, rối loạn thần kinh cơ, béo phì
Ngộ độc cấp thuốc diệt chuột loại warfarin: điều trị hồi sức tích cực
Hầu hết các loại thuốc diệt chuột warfarin, lượng chính xác rất khó xác định, và hoàn cảnh lâm sàng cũng như loại thuốc được sử dụng để xác định có độc hay không
Viêm tuyến giáp không đau sau sinh: chẩn đoán và điều trị nội khoa
Viêm tuyến giáp sau sinh xảy ra ở khoảng 5 đến 7 phần trăm phụ nữ sau sinh đẻ, có thể liên quan đến hiện tượng tự miễn.
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Ong đốt: chẩn đoán và điều trị hồi sức tích cực
Việc xử trí sớm, và tích cực ong đốt tập trung vảo việc truyền dịch, tăng cường bài niệu và quyết định kết quả cuối cùng của nhiễm độc
Cường cận giáp tiên phát: chẩn đoán và điều trị nội khoa
Yếu, mệt, khát nước, tiểu nhiều, chán ăn, sụt cân, táo bón, buồn nôn, nôn, đau bụng do viêm tụy cấp, nhược cơ.
Hội chứng Cushing: chẩn đoán và điều trị nội khoa
Tăng cân là triệu chứng đầu tiên, mặt tròn như mặt trăng, da ừng đỏ, gáy có bướu mỡ, rối loạn phân bố mỡ, mỡ tập trung ở mặt, cổ.
Hạ đường huyết: chẩn đoán và xử trí cấp cứu
Hạ đường huyết được định nghĩa là đường huyết nhỏ hơn 3 mmol mỗi lít, ở những bệnh nhân nhập viện, nên điều trị đường huyết nhỏ hơn hoặc bằng 4 mmol
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Ngộ độc Nereistoxin (thuốc trừ sâu): chẩn đoán và điều trị hồi sức tích cực
Nếu không được cấp cứu khẩn trương, ngộ độc Nereistoxin, bệnh nhân sẽ nhanh chóng tử vong hoặc chuyển sang giai đoạn sốc không hồi phục, nhiễm toan, suy thận cấp
Biến chứng thận do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thận, do đái tháo đường chiếm gần 50 phần trăm các trường hợp suy thận giai đoạn cuối, và là nguyên nhân hàng đầu gây tử vong
Lỵ trực khuẩn: chẩn đoán và điều trị nội khoa
Lỵ trực khuẩn Shigella là một bệnh nhiễm trùng đại tràng, đặc biệt là phần trực tràng của đại tràng. Bệnh nhân bị viêm dạ dày Shigella thường xuất hiện sốt cao, đau quặn bụng và tiêu chảy ra máu, nhầy.
