- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Ung thư dạ dày: nguyên lý nội khoa
Ung thư dạ dày: nguyên lý nội khoa
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính loét niêm mạc thường gặp.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tỷ lệ mắc cao nhất ở Nhật Bản, Trung Quốc, Chile, Ireland; tỷ lệ giảm trên toàn cầu, giảm 8 lần ở Hoa Kỳ trong 60 năm qua; Trong năm 2012, 21,320 ca mắc và 10,540 người tử vong. Nam: Nữ = 2:1; tỷ lệ đạt đỉnh trong những thập kỷ thứ 6 và 7; tỷ lệ sống thêm 5 năm <15%.
Yếu tố nguy cơ
Tăng tỷ lệ ở các nhóm kinh tế xã hội thấp; yếu tố môi trường được đề xuất bằng các nghiên cứu về sự di dân và con cháu của họ. Một số yếu tố chế độ ăn liên quan đến tăng tỷ lệ mắc bệnh: nitrat, thực phẩm hun khói, thực phẩm ướp muối nhiều; yếu tố di truyền cũng được đề ra vì sự tăng mắc bệnh của những người thân cận với người bệnh; các yếu tố nguy cơ khác: viêm teo dạ dày, nhiễm Helicobacter pylori, cắt dạ dày Billroth II, mở thông dà dày hỗng tràng, các polyp tuyến của dạ dày, thiếu máu ác tính, polyp tăng sản dạ dày (2 bệnh sau thường kèm theo viêm teo dạ dày ), bệnh Ménétrier’, nguy cơ nhẹ với người nhóm máu A.
Bệnh học
Ung thư tuyến trong 85%; tập trung (dạng giống polyp, loét), 2/3 phát sinh từ hang vị và bờ cong nhỏ, thường gặp loét (“dạng ruột”); ít gặp thâm nhiễm lan tỏa (xơ cứng) hoặc lan tỏa bề mặt (tổn thương lan rộng thường gặp nhiều hơn ở bệnh nhân trẻ tuổi; ít xuất hiện các vùng khác nhau; tiên lượng rất nghèo nàn); đầu tiên thâm nhiễm vào hạch vùng, gan, phúc mạc, ít thâm nhiễm toàn thân; u lympho chiếm khoảng15% (hầu hết vị trí ngoài hạch ở bệnh nhân có miễn dịch), u mô lympho tế bào bạch huyết kết hợp với niêm mạc (MALT) hoặc u lympho tế bào B lớn lan tỏa mạnh; sarcoma mô mền hoặc u mô đệm đường tiêu hóa đều hiếm gặp.
Đặc điểm lâm sàng
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính (loét niêm mạc) thường gặp; khó nuốt (vị trí ở tâm vị); nôn (u vùng môn vị hoặc lan rộng); giai đoạn sớm; thăm khám thường không phát hiện gì rõ ràng; muộn hơn, đau bụng, nhợt nhạt, khó nuốt là những dấu hiệu thường gặp nhất; có thể sờ thấy khối bất thường; di căn có thể được phát hiện khi gan to, cổ trướng, bệnh hạch bạch huyết vùng tam giác hoặc vùng trên đòn bên trái , xung quanh rốn, buồng trứng, hoặc khối trước trực tràng (dấu hiệu kệ Blumer), sốt nhẹ, bất thường ở da (hòn nhỏ. viêm da cơ, da xạm và dày, hoặc nhiều mảng sừng tiết nhờn mạnh). Dấu hiệu cận lâm sàng: thiếu máu thiếu sắt gặp 2/3 số bệnh nhân; máu ẩn trong phân chiếm khoảng 80%; hiếm kết hợp cùng với sự giảm các tế bào máu và thiếu máu tan huyết vi mạch (từ thâm nhiễm tủy xương), phản ứng của bạch cầu, viêm tắc tĩnh mạch.
Chẩn đoán
Chụp Baryt cản quang kép hữu ích; nội soi dạ dày là xét nghiệm có độ nhạy và đặc hệu cao nhất; xác định tác nhân gây bệnh bằng sinh thiết và kiểm tra tế bào học của diềm bàn chải niêm mạc; các sinh thiết bề mặt có độ nhạy kém trong u lympho (thường là lớp dưới niêm mạc); sinh thiết nhiều mảnh và thăm khám theo dõi biểu hiện sự lành ổ loét là quan trọng trong phân biệt ổ loét dạ dày lành tính hoặc ác tính.
Điều trị ung thư dạ dày
Ung thư biểu mô tuyến: Cắt dạ dày ít có cơ hội chữa khỏi (chỉ có khả năng nhỏ hơn 1/3); các khối u hiếm mà bị giới hạn trong niêm mạc có thể được phẫu thuật chữa khỏi 80%; xâm nhập sâu hơn, di căn các hạch nhưng không thật sự rõ ràng giảm 20% tỷ lệ sống sống 5 năm ở những bệnh nhân có khối có thể cắt bỏ (Bảng); CT và nội soi siêu âm hỗ trợ trong xác định các phần có thể cắt bỏ của khối u. Trong tổn thương dạ dày đoạn xa, cắt dạ dày bán phần có hiệu quả tương tự như cắt dạ dày toàn phần, nhưng ít biến chứng hơn; không có lợi ích rõ ràng cho việc cắt bỏ lách và 1 phần tụy, hoặc lấy đi các hạch bạch huyết xung quanh. Bổ trợ bằng hóa trị (5FU/leucovorin) kết hợp với xạ trị sau phẫu thuật lần đầu dẫn tới sống thêm 7 tháng so với thời gian sống trung bình. Hóa trị trước điều trị chính với epirubicin, cisplatin, và 5FU có thể giảm giai đoạn bệnh và tăng hiệu quả của phẫu thuật. Điều trị giảm đau, tắc nghẽn, và xuất huyết bao gồm phẫu thuật, nong khi nội soi, hóa trị, xạ trị.
U lympho: U lympho MALT mức độ nhỏ do nhiễm H. pylori, tiêu diệt vi sinh vật gây nhiễm có thể thuyên giảm hoàn toàn ở 50% số bệnh nhân; phần còn lại phản ứng với hóa trị phối hợp gồm cyclophosphamide, doxorubicin, vincristine, prednisone (CHOP) với rituximab. U lympho tế bào B lớn lan tỏa có thể được điều trị với CHOP kết hợp rituximab hoặc cắt dạ dày bán phần sau hóa trị; tỷ lệ sống 5 năm là 50–60% .
U sarcom cơ trơn: Phẫu thuật cắt bỏ có thể chữa khỏi ở hầu hết các bệnh nhân. Các khối u biểu lộ c-kit tyrosine kinase (CD117)-GIST-đáp ứng với ima-tinib mesylate đáng kể trong các trường hợp.
Bảng. HỆ THỐNG PHÂN LOẠI CHO UNG THƯ DẠ DÀY
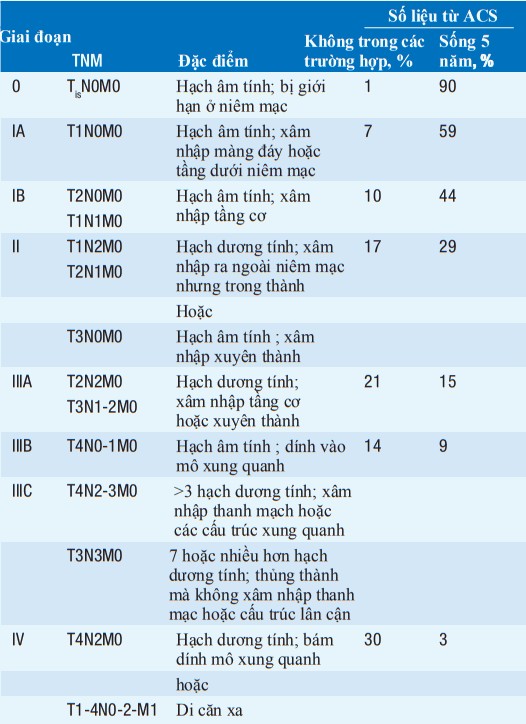
Viết tắt: ACS, Hiệp hội Ung thư Mỹ; TNM, u, hạch, di căn
Các khối u lành tính dạ dày
Ít phổ biến hơn các khối u dạ dày ác tính; các polyp tăng sản thường gặp nhất, với các u tuyến, hamartomas, và u cơ trơn hiếm gặp ; 30% u tuyến và một vài polyp tăng sản thường liên quan với ung thư dạ dày ác tính; các hội trứng đa polyp bao gồm Peutz-Jeghers và đa polyp gia đình (hamartomas và u tuyến), Gardner’s (u tuyến), và Cronkhite-Canada (polyp dạng nang). Xem “Các polyp đại tràng”.
Đặc điểm lâm sàng
Thường không triệu chứng; thỉnh thoảng biểu hiện chảy máu hoặc khó chịu bụng không rõ ràng.
Điều trị các khối u lành tính dạ dày
Nội soi hoặc phẫu thuật cắt bỏ.
Bài viết cùng chuyên mục
Khám cảm giác: nguyên lý chẩn đoán điều trị
Bệnh nhân với sang thương não bộ có những bất thường về phân biệt cảm giác như là khả năng cảm nhận được hai kích thích đồng thời, định vị chính xác kích thích.
Ung thư da biểu mô tế bào đáy: nguyên lý nội khoa
Loại bỏ tại chỗ bằng electrodesiccation và nạo, cắt bỏ, phẫu thuật lạnh hoặc xạ trị; hiếm khi di căn nhưng có thể lan rộng tại chỗ. Ung thư da biểu mô tế bào đáy gây tử vong là điều rất bất thường.
Xạ hình: nguyên lý nội khoa
PET là rất hữu ích cho việc phát hiện các mô hoạt động trao đổi chất, chẳng hạn như ung thư và di căn, và đã thay thế phần lớn các phương thức cũ của quét hạt nhân phóng xạ.
Rối loạn thông khí tăng giảm: nguyên lý nội khoa
Thông khí áp lực dương không xâm nhập trong khi ngủ, mang lại sự hỗ trợ về thông khí, và điều trị ngưng thở khi ngủ, do các bệnh thần kinh cơ.
Bệnh khí ép
Phần lớn xuất hiện các biểu hiện nhẹ đau, mệt mỏi, biểu hiện thần kinh nhẹ như dị cảm. Biểu hiện hô hấp và tim mạch có thể đe doạ sự sống như khó thở, đau ngực, loạn nhịp tim.
Mất thị lực từ từ
U thần kinh thị hoặc u giao thoa thị giác tương đối hiếm, nhưng thường không phát hiện ra vì chúng gây mất thị lực từ từ và ít khi tìm ra khi khám lâm sàng, ngoại trừ có mờ đĩa thị.
Liệt đa dây thần kinh sọ
Rối loạn vận động hoàn toàn mà không thiểu dưỡng thì nghi ngờ bệnh nhược cơ, liệt hai bên mặt thì phổ biến trong hội chứng Guillain-Barré.
Vô sinh nữ: rối loạn hệ sinh sản nữ giới
Các đánh giá ban đầu bao gồm khai thác thời điểm giao hợp thích hợp, phân tích tinh dịch ở nam giới, xác định sự rụng trứng ở nữ, và, trong phần lớn các trường hợp.
Viêm xoang cấp tính: nguyên lý nội khoa
Rất khó để phân biệt viêm xoang do virus hay vi khuẩn trên lâm sàng, mặc dù nguyên nhân do virus thường gặp nhiều hơn so với vi khuẩn.
Tăng cholesterol và triglyceride
Nồng độ cả triglyceride và cholesterol cao là do nồng độ cả VLDL và LDL cao hoặc các hạt VLDL còn sót lại.
Bệnh lắng đọng canxi apatit và canxi oxalat
Apatit là yếu tố quan trọng trong chứng khớp vai Milwaukee, một bệnh khớp phá hủy của người già xảy ra ở khớp vai và khớp gối.
Bệnh Addison: suy tuyến thượng thận
Các biểu hiện bao gồm mệt mỏi, suy nhược, chán ăn, buồn nôn và nôn, sụt cân, đau bụng, sắc tố ở da và niêm mạc, thèm muối, hạ huyết áp.
Đánh giá tình trạng dinh dưỡng: nguyên lý nội khoa
Năng lượng trung bình nhập vào khoảng 2800 kcal một ngày cho đàn ông và khoảng 1800 kcal một ngày cho phụ nữ, mặc dù sự tính toán này còn phụ thuộc vào tuổi, trọng lượng cơ thể.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Rối loạn chức năng hô hấp: nguyên lý nội khoa
Tốc độ thể tích và lưu lượng phổi được so sánh với giá trị bình thường của quần thể đánh giá theo tuổi, cân nặng, giới, và chủng tộc.
Đỏ mắt hoặc đau mắt
Mất thị lực đột ngột hoặc nhìn đôi ở những trường hợp mắt không bị đau và không bị viêm thường là các rối loạn thị giác hoặc thần kinh nghiêm trọng và nên được theo dõi chặt chẽ.
Cường Aldosteron: cường năng tuyến thượng thận
Chẩn đoán được gợi ý khi tăng huyết áp kháng trị kết hợp với hạ kali máu kéo dài ở bệnh nhân không bị phù và không dùng lợi tiểu gây giảm kali.
Viêm túi mật mãn: nguyên lý nội khoa
Có thể không có triệu chứng trong nhiều năm, có thể tiến triển thành bệnh túi mật hoặc viêm túi mật cấp, hoặc xuất hiện biến chứng.
Bệnh phổi do môi trường: nguyên lý nội khoa
Khí dạng hòa tan trong nước như ammonia được hấp thụ ở đường thở trên và gây kích thích và co phế quản phản ứng, trong khi khí ít hòa tan trong nước.
Ngưng thở khi ngủ: nguyên lý nội khoa
Ngưng thở khi ngủ trung ương đặc trưng bởi tình trạng ngưng thở khi ngủ do mất đi sự gắng sức thở. Ngưng thở khi ngủ trung ương hay gặp ở bệnh nhân suy tim đột quỵ.
Chụp cộng hưởng từ (MRI): nguyên lý nội khoa
Cardiac MRI được chứng minh hữu ích để đánh giá vận động thành tim và để đánh giá khả năng phát triển cơ tim trong bệnh tim thiếu máu cục bộ.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Tràn dịch màng phổi: nguyên lý nội khoa
Hai phân loại chính của tràn dịch màng phổi là dịch thấm, gây nên bởi tác động toàn thân lên sự tạo thành dịch màng phổi hoặc tái hấp thu.
Hạ đường huyết: nguyên lý nội khoa
Hạ đường huyết tái phát làm thay đổi ngưỡng của các triệu chứng thần kinh thực vật và đáp ứng chống điều hòa với mức glucose thấp, dẫn đến mất ý thức do hạ đường huyết.
