- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Hạ đường huyết: nguyên lý nội khoa
Hạ đường huyết: nguyên lý nội khoa
Hạ đường huyết tái phát làm thay đổi ngưỡng của các triệu chứng thần kinh thực vật và đáp ứng chống điều hòa với mức glucose thấp, dẫn đến mất ý thức do hạ đường huyết.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Glucose là nhiên liệu chuyển hoá bắt buộc đối với não. Hạ đường huyết nên được nghĩ đến trên bệnh nhân lú lẫn, thay đổi ý thức hoặc co giật. Đáp ứng điều chỉnh đối lập với hạ đường huyết gồm giảm insuline và giải phóng catecholamines, glucagon, hormone tăng trưởng và cortisol.
Chẩn đoán hạ đường huyết thường được xác định khi nồng độ glucose huyết tương <2.5–2.8 mmol/L (<45–50 mg/dL), mặc dù với mức đường huyết tuyệt đối này, triệu chứng lâm sàng rất đa dạng tùy người bệnh. Vì lý do này, nên dựa vào tam chứngWhipple’s triad: (1) triệu chứng lâm sàng phù hợp với hạ đường huyết, (2) nồng độ glocose huyết tương thấp khi đo bằng phương pháp có thể đo chính xác mức độ glucose (không phải theo dõi đường huyết liên tục), and (3) các triệu chứng lâm sàng giảm sau khi nâng glucose huyết tương.
Nguyên nhân
Hạ đường huyết thường gặp nhất trên những bệnh nhân đang điều trị đái tháo đường.
Trên bệnh nhân hạ đường huyết, xem xét các yếu tố thuận lợi được liệt kê dưới đây:
1. Thuốc: insulin, chất kích thích bài tiết insulin (đặc biệt là chlorpropamide, repaglinide, nateglinide), rượu, salicylates nồng độ cao, sulfonamides, pentamidine, quinine, quinolones.
2. Bệnh lý nặng: suy gan, suy thận hoặc suy tim; nhiễm trùng huyết; nhịn đói kéo dài.
3. Thiếu hormone: suy thượng thận, suy giảm chức năng tuyến yên (đặc biệt là trẻ nhỏ)
4. U insulin (u tế bào β tuyến tuỵ), tăng sản tế bào β (tình trạng tế bào β tuyến tụy tăng sản xuất insuline; bẩm sinh hoặc sau phẫu thuật dạ dày hay phẫu thuật thu nhỏ dạ dày giảm béo)
5. Nguyên nhân hiếm gặp khác: U tế bào không-β (u biểu mô hoặc trung mô lớn sản xuất IGF-II chưa hoàn chỉnh, u ngoài tụy khác), kháng thể đối với insulin hoặc với thụ thể của insulin, thiếu men di truyền như không dung nạp fructose di truyền và rối loạn chuyển hóa tăng galactose trong máu.
Triệu chứng lâm sàng
Các triệu chứng hạ đường huyết có thể chia thành các dấu hiệu thần kinh thực vật (giao cảm: nhịp tim nhanh, đánh trống ngực, run vẫy, và lo lắng; đối giao cảm: vã mồ hôi, đói và dị cảm) và các dấu hiệu tổn thương thần kinh do thiếu glucose não (thay đổi hành vi, lú lẫn, mệt mỏi, co giật, mấy y thức và tử vong nếu hạ đường huyết nặng kéo dài). Các dấu hiệu của rối loạn thần kinh thực vật, như nhịp tim nhanh, tăng huyết áp tâm thu, da xanh tái, và vã mồ hôi thường gặp trên bệnh nhân mất ý thức do hạ đường huyết những có thể ít gặp trên bệnh nhân chỉ có các dấu hiệu tổn thương thần kinh do hạ đường huyết.
Hạ đường huyết tái phát làm thay đổi ngưỡng của các triệu chứng thần kinh thực vật và đáp ứng chống điều hòa với mức glucose thấp, dẫn đến mất ý thức do hạ đường huyết. Theo vòng luẩn quẩn này, biểu hiện lâm sàng đầu tiên của hạ đường huyết là các dấu hiệu tổn thương thần kinh, gặp trên những bệnh nhân có nguy cơ không có khả năng tự điều trị.
TIẾP CẬN BỆNH NHÂN HẠ ĐƯỜNG HUYẾT
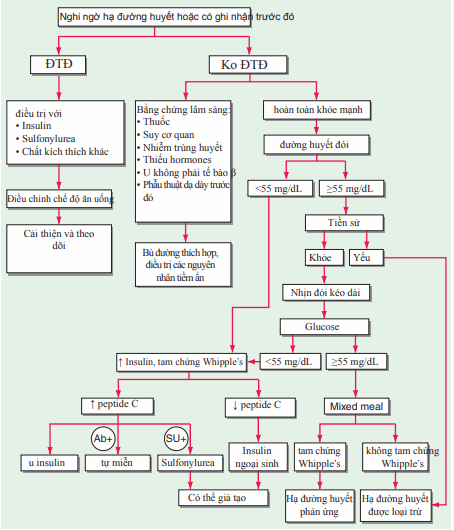
Hình. Tiếp cận chẩn đoán một bệnh nhân nghi ngờ hạ đường huyết dựa trên bệnh sử, nồng độ glucose huyết tương thấp, hoặc cả hai. AB+, kháng thể kháng insulin hoặc thụ thể insulin dương tính; SU+, sulfonylurea dương tính
Chẩn đoán
Chẩn đoán cơ chế hạ đường huyết là cơ sở lựa chọn phương pháp điều trị nhằm ngăn ngừa hạ đường huyết tái phát (Hình). Điều trị cấp cứu thường cần thiết trên bệnh nhân nghi ngờ hạ đường huyết. Tuy nhiên, nên lấy máu ngay lúc có triệu chứng lâm sàng, mỗi khi có thể trước khi cho truyền glucose, để tạo dữ liệu về nồng độ glucose trong máu. Nếu nồng độ glucose thấp và chưa biết rõ nguyên nhân hạ đường huyết, nên làm thêm các xét nghiệm khác trên mẫu máu lấy cùng lúc glucose huyết tương thấp, gồm: iginsulin, proinsulin, C-peptide, nồng độ sulfonylurea, cortisol và ethanol. Trong trường hợp không ghi nhận hạ đường huyết trước đó, đường huyết đói qua đêm hoặc quan sát thấy không có thức ăn khi khám đối với bệnh nhân ngoại trú đôi khi có thể giúp loại trừ hạ đường huyết và cho phép đánh giá chẩn đoán.
Bảng. XÉT NGHIỆM CHẨN ĐOÁN HẠ ĐƯỜNG HUYẾT
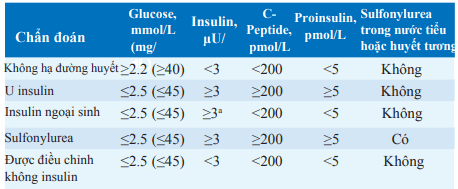
aThường rất cao.
Mặc khác, nhịn đói kéo dài (đến 2 giờ) dưới sự giám sát cẩn thận trong bệnh viện có thể cần làm - xét nghiệm này nên ngừng nếu glucose huyết tương giảm dưới 2.5 mmol/L (45 mg/dL) và bệnh nhân có triệu chứng lâm sàng.
Diễn giải kết quả xét nghiệm nhịn đói được trình bày trong Bảng.
Điều trị hạ đường huyết
Hội chứng mất ý thức do hạ đường huyết trên bệnh nhân đái tháo đường có thể cải thiện sau ít nhất 2 tuần tránh tuyệt đối tình trạng hạ đường huyết. Điều này liên quan đến sự thay đổi ngưỡng đường huyết do các triệu chứng giao cảm sau khi nồng độ đường huyết tăng cao.
Điều trị nhanh chóng đối với tình trạng hạ đường huyết cần cho uống glucose hoặc nếu có thể, dùng đường hấp thu nhanh (vd, nước trái cây), hoặc tiêm mạch 25 g dung dịch 50% sau khi truyền cố định dung dịch dextrose 5% hoặc 10% nếu cần thiết. Hạ đường huyết do sulfonylureas thường kéo dài, cần điều trị và theo dõi trong vòng 24 giờ trở lên.
Glucagon tiêm dưới da hoặc tiêm bắp có thể dùng trên bệnh nhân đái tháo đường. Để phòng ngừa hạ đường huyết tái diễn, cần điều trị các nguyên nhân tiềm ẩn, gồm ngưng hoặc giảm liều thuốc gây khó chịu, điều trị các bệnh lý nền, thay thế sự thiếu hụt hormon, và phẫu thuật u insulin hoắc các khối u khác. Liệu pháp Diazoxide hoặc octreotide có thể được sử dụng để kiểm soát đường huyết đối với u tiết insulin di căn không phẫu thuật được hoặc u tế bào beta đảo tụy. Điều trị các dạng khác của hạ đường huyết như chế độ ăn kiêng, với tránh nhịn đói và tăng số bữa ăn.
Bài viết cùng chuyên mục
Mất thị lực cấp và nhìn đôi
Một điểm mù chỉ giới hạn ở một mắt được gây ra bởi tổn thương phía trước ảnh hưởng đến thần kinh thị giác hoặc nhãn cầu, phương pháp dùng đèn đưa qua đưa lại có thể cho thấy.
Đánh giá tình trạng dinh dưỡng: nguyên lý nội khoa
Năng lượng trung bình nhập vào khoảng 2800 kcal một ngày cho đàn ông và khoảng 1800 kcal một ngày cho phụ nữ, mặc dù sự tính toán này còn phụ thuộc vào tuổi, trọng lượng cơ thể.
Tăng áp mạch máu phổi: nguyên lý nội khoa
Giãn tĩnh mạch cổ, giãn thất phải, P2 mạnh, S4 bên phải, hở van 3 lá. Xanh tím và phù ngoại vi là những biểu hiện muộn.
Bệnh lý lympho ác tính: nguyên lý nội khoa
Phần lớn ung thư bạch huyết chưa rõ nguyên nhân. Các tế bào ác tính đơn dòng và thường chứa nhiều bất thường về di truyền. Một số biến đổi di truyền đặc trưng cho các thực thể mô học đặc biệt.
Nhiễm kiềm chuyển hóa: nguyên lý nội khoa
Các loại nhiễm kiềm chuyển hóa thường gặp thường được chẩn đoán dựa vào tiền sử, thăm khám, và/hoặc những xét nghiệm cơ bản. Khí máu động mạch sẽ giúp xác định.
Nhồi máu cơ tim ST chênh lên (STEMI)
Troponins T và I cơ tim khá đặc hiệu trong tổn thương cơ tim và là hai chỉ dấu được ưu tiên sử dụng để chẩn đoán nhồi máu cơ tim cấp. Nồng độ hai chỉ dấu này tăng kéo dài trong 7 đến 10 ngày.
Bóc tách động mạch chủ và một số bệnh lý động mạch chủ
Bóc tách động mạch chủ lên thường đi kèm với tăng huyết áp, hoại tử lớp áo giữa, hội chứng Marfan và Ehlers Danlos.
Các bất thường về thành phần nước tiểu
Hemoglobin và myoglobin tự do được phát hiện bởi que thử; cặn nước tiểu âm tính và que thử hem dương tính mạnh là đặc trưng của tan máu hoặc tiêu cơ vân.
Nhiễm trùng hệ thần kinh kèm hoặc không kèm sốc nhiễm trùng
Sốt rét thể não nên được xem xét khẩn cấp trên bệnh nhân gần đây có đi đến vùng dịch tễ và biểu hiện lâm sàng sốt và các dấu hiệu thần kinh.
Xanh tím: nguyên lý nội khoa
Ngón tay dùi trống có thể do di truyền, vô căn hoặc mắc phải do ung thư phổi, viêm nội tâm mạc nhiễm trùng, giãn phế quản, hoặc xơ gan.
Nuốt khó: nguyên lý nội khoa
Nuốt khó gần như luôn luôn là triệu chứng của một bệnh cơ quan hơn là một than phiền chức năng. Nếu nghi ngờ nuốt nghẹn hầu, soi huỳnh quang có quay video khi nuốt có thể giúp chẩn đoán.
Sốt không rõ nguyên nhân
Khi chẩn đoán phải nghĩ đến nước xuất xứ của bệnh nhân, bệnh nhân có đi du lịch gần đây hoặc đi đến vùng sâu, tiếp xúc với môi trường liên quan đến sở thích, vật nuôi.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Khám lâm sàng bệnh da liễu
Kiểm tra da nên được thực hiện trong phòng đủ ánh sáng và bệnh nhân phải được bộc lộ hoàn toàn khi khám. Cùng thiết bị khám hữu ích bao gồm một kính lúp.
Siêu âm: nguyên lý nội khoa
Nó nhạy và đặc hiệu hơn CT scan trong đánh giá bệnh lý túi mật. Có thể dễ dàng xác định kích thước của thận ở bệnh nhân suy thận và có thể loại trừ sự hiện diện của ứ nước.
Rối loạn chức năng hô hấp: nguyên lý nội khoa
Tốc độ thể tích và lưu lượng phổi được so sánh với giá trị bình thường của quần thể đánh giá theo tuổi, cân nặng, giới, và chủng tộc.
Phương pháp thăm dò không xâm lấn tim
Siêu âm là phương pháp không xâm lấn được lựa chọn để nhanh chóng xác định tràn dịch màng ngoài tim và các ảnh hưởng huyết động, trong chèn ép tim thì có sập thất phải và nhĩ phải kì tâm trương.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Yếu và liệt: nguyên lý nội khoa
Khi khai thác bệnh sử nên chú trọng vào tốc độ tiến triển của tình trạng yếu, triệu chứng về cảm giác hay các triệu chứng thần kinh khác, tiền sử dùng thuốc, các bệnh lí làm dễ và tiền sử gia đình.
Ung thư buồng trứng: nguyên lý nội khoa
Không giống như ung thư đại tràng, con đường dẫn đến ung thư buồng trứng là không rõ ràng. Ung thư buồng trứng cũng có thể xảy ra trong hội chứng Lynch.
Rối loạn nhịp nhanh: nguyên lý nội khoa
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Ung thư vú: nguyên lý nội khoa
Ung thư vú thường được chẩn đoán bằng sinh thiết các nốt được phát hiện trên nhũ ảnh hay sờ chạm. Phụ nữ thường được tích cực khuyến khích khám vú hàng tháng.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Chọc dò tủy sống: nguyên lý nội khoa
Với bất kì tư thế nào, người bệnh đều phải gập người càng nhiều thì càng tốt. Ở tư thế nằm nghiêng, bệnh nhân gập người sao cho đầu gối chạm vào bụng như tư thế của thai nhi.
