- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Rối loạn nhịp nhanh: nguyên lý nội khoa
Rối loạn nhịp nhanh: nguyên lý nội khoa
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Rối loạn nhịp nhanh có thể xuất hiện kèm hoặc không kèm bệnh lý cấu trúc tim, trường hợp năng hơn. Các bệnh lý gây loạn nhịp bao gồm (1) nhồi máu cơ tim, (2) suy tim, (3) thiếu oxy máu, (4) tăng C02 máu, (5) hạ huyết áp, (6) rối loạn điện giải (VD, hạ kali máu và/hoặc hạ magne máu), (7) ngộ độc thuốc (digoxin, thuốc có tác dụng dược lý làm dài khoảng QT), (8) sử dụng caffeine, (9) uống rượu.
Chẩn đoán
Xem xét ECG cho các chứng cứ về thay đổi do thiếu má, khoảng QT dài hoặc ngắn, những đặc trưng của hội chứng Wolff-ParkinsonWhite (WPW) (xem bên dưới), hoặc ST chênh ở chuyển đạo V1–V3 của hội chứng Brugada hình và bảng cho chẩn đoán rối loạn nhịp nhanh; luôn luôn xác định hoạt động nhĩ và mối quan hê giữa sóng P và phức bộ QRS. Nhằm giúp chẩn đoán:
Đo chuyển đạo DII, aVF, hoặc V1 dài. Sóng P có thể được làm cho rõ ràng bằng cách nhân đôi điện thế ECG.
Đặt các chuyển đạo ECG phụ (VD, chuyển đạo ngực phải) nhằm giúp xác định sóng. Ghi nhận ECG trong lúc massage xoang cảnh (bảng). Lưu ý: Không massage cả 2 động mạch cảnh cùng lúc.
Với các triêu chứng gián đoạn, xem xét theo dõi Holter 24h (nếu triệu chứng xảy ra mỗi ngày), 1 bệnh nhân theo dõi ghi nhận các biến cố trong 2–4 tuần, hoặc, nếu triệu chứng rất bất thường nhưng thường có triệu chứng rất nặng, an implanted loop monitor. Nghiệm pháp gắng sức chuẩn có thể được sử dụng để kích thích loạn nhịp với mục đích chẩn đoán.
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm (1) phân ly nhĩ thất, (2) QRS >0.14 s, (3) trục QRS lệch trên trái, (4) không đáp ứng với xoa xoang cảnh, (5) hình dạng QRS không giống RBBB hoặc LBBB điển hình, và tương tự với các nhịp thất sớm trước đó (bảng).
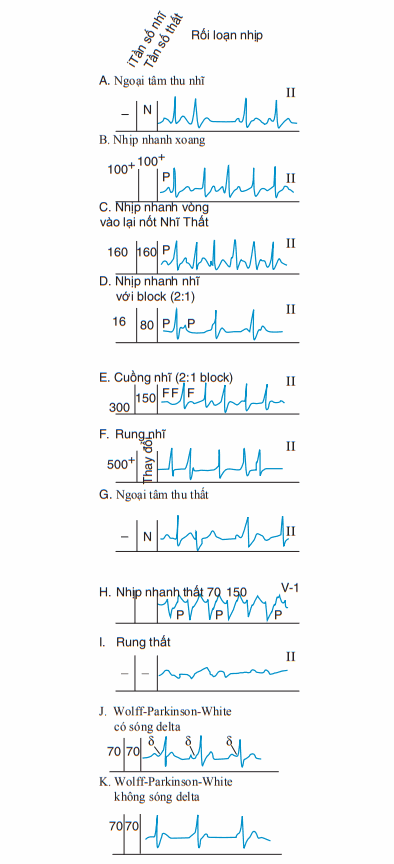
Hình. Rối loạn nhịp nhanh.
Bảng. ĐẶC ĐIỂM ĐIỆN TÂM ĐỒ VÀ LÂM SÀNG CỦA CÁC RỐI LOẠN NHỊP PHỔ BIẾN
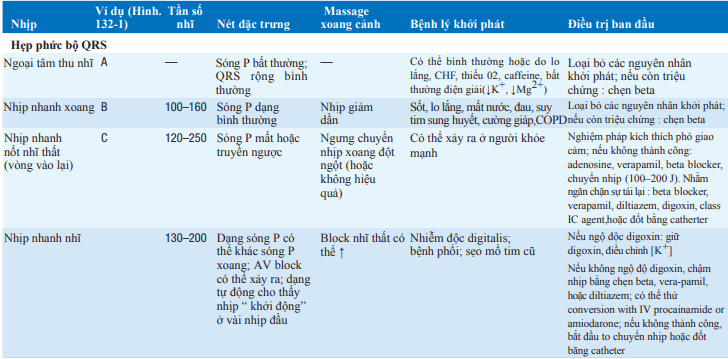


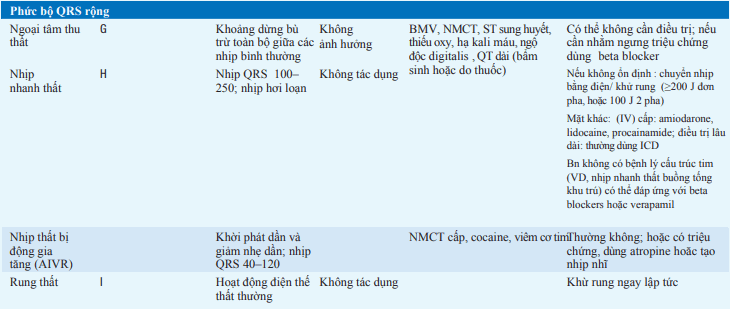
Bảng. NHỊP NHANH PHỨC BỘ QRS RỘNG

Điều trị rối loạn nhịp nhanh
Các nguyên nhân khởi phát (liệt kê trên) nên được sửa chữa. Nếu bn có vấn đề về huyết động (đau thắt ngực, hạ huyết áp, suy tim sung huyết), cần chuyển nhịp lập tức.
Không chuyển nhịp nhịp nhanh xoang; cẩn trọng khi gắng sức với nghi ngờ nhiễm độc digitalis. Thuốc đầu tiên được chỉ định nằm trong bảng; theo dõi các khoảng ECG (đặc biệt là. QRS và QT). Giảm liều cho bn rối loạn chức năng gan hoặc thận như chỉ định trong bảng 132-3.
Bảng. THUỐC CHỐNG LOẠN NHỊP
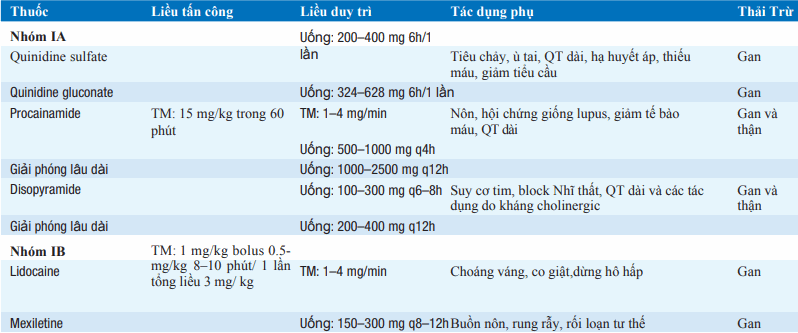
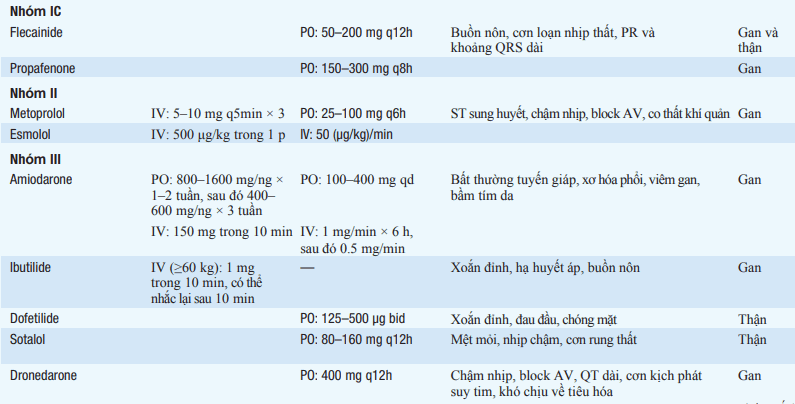

Hiệu quả của thuốc được xác nhận bằng theo dõi ECG (hoặc Holter), nghiệm pháp gắng sức, và, trong hoàn cảnh đặc biệt, xét nghiêm điện sinh lý xâm lăng.
Các thuốc chống loạn nhịp đều có tác dụng phụ, bao gồm gây loạn nhịp thất, đặc biệt với bn có rối loạn chức năng thất trái hoặc bệnh sử có loạn nhịp thất kéo dài. Sự kéo dài khoảng QT do thuốc và nhịp nhanh thất, xoắn đỉnh (bảng) là phổ biến nhất với thuốc nhóm IA và III; thuốc nên được ngưng nếu khoảng QTc (QT chia bình phương khoảng RR) tăng > 25%. Thuốc chống loạn nhịp nên tránh ở bn loạn nhịp thất không triệu chứng sau NMCT, vì tăng tỷ lệ tử vong.
Rung nhĩ mãn (AF)
Đánh giá các nguyên nhân tiềm ẩn có thể (VD, nhiễm độc giáp, hẹp van 2 lá, uống rượu nhiều, thuyên tắc phổi). Bệnh nhân với các yếu tố nguy cơ cho đột quỵ (VD, bệnh van 2 lá dothấp tim, tiền sử tai nạn mạch máunão hoặc thiếu máu thoáng qua, tăng huyết áp, tiểu đường, suy tim, tuổi >75, đường kính nhĩ trái > 5.0 cm) nên dùng thuốc đông với warfarin (INR 2.0–3.0) hoặc, cho AF không kèm bệnh van tim, thuốc mới nhất không cần theo dõi prothrombin-VD, dabigatran 150 mg 2 lần/ngày [75 mg 2 lần/ngày khi độ thanh thải creatinine (CrCl) 30–50 mL/p; không dùng nếu CrCl <30] hoặc rivaroxaban 20 mg mỗi ngày mới bữa tối (15 mg daily for CrCl 15–50 mL/min; avoid if CrCl <15). Thay bằng aspirin, 325 mg/d, cho bn không có yếu tố nguy cơ hoặc nếu có chống chỉ định với kháng đông hệ thống.
Kiểm soát nhịp thất (60–80 lần/phút khi nghỉ, <100 nhịp/min với gắng sức nhẹ) với beta blocker, chẹn kênh Ca (vera-pamil, diltiazem), hoặc digoxin.
Xem xét chuyển nhịp (100–200 J) sau ≥3 weeks điều trị chống đông, hoặc nếu cấp tính không có chứng cứ của huyết khối nhĩ trái bằng siêu âm qua đường thực quản, đặc biệt nếu có triệu chứng mặc dù đã kiểm soát nhịp. Bắt đầu với thuốc nhóm IC, III, hoặc IA trước khi chuyển nhịp bằng điện thúc đẩy gìn giữ nhịp xoang sau quy trình thành công.
Thuốc nhóm IC (bảng) được ưa dùng với bn không có bệnh lý cấu trúc tim, và thuốc nhóm III được khuyến cáo khi có rối loạn chức năng thất trái hoặc bệnh mạch vành (hình). Thuốc chống động nên được tiếp tục ít nhất 3 tuần sau khi chuyển nhịp thành công.
Đốt bằng catheter (phân cách TMP) có thể được xem xét để điều trị AF có triệu chứng tái lại trơ với điều trị nội khoa.
Hội chứng tiền kích thích (WPW)
Dẫn truyền xảy ra thông qua con đường phụ giữa nhĩ và thất. ECG căn bản thường cho thấy khoảng PR ngắn và tăng dốc QRS (sóng“delta”) (Hình). Các rối loạn nhịp nhanh đi kèm gồm 2 dạng:
Nhịp nhanh hẹp phức bộ QRS (dẫn truyền tới qua nốt AV). Điều trị cẩn trọng với IV adenosine hoặc beta blocker, verapamil, hoặc diltiazem.
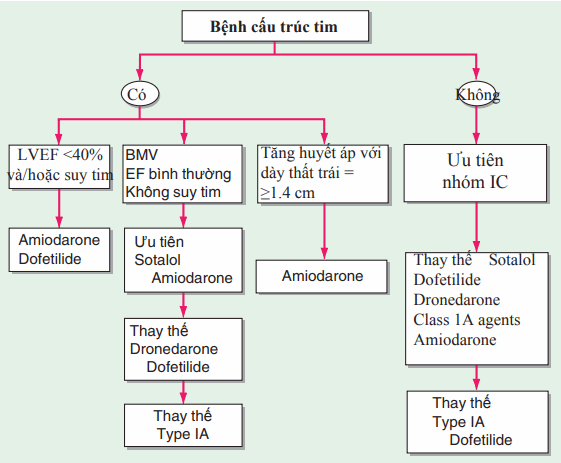
Hình. Khuyến cáo cho lựa chọn thuốc loạn nhịp nhằm ngăn chặn cơn rung nhĩ tái lại.
Nhịp nhanh với phức bộ QRS rộng (dẫn truyền tới thông qua đường dẫn truyền phụ); cũng có thể kèm AF với nhịp thất rất nhanh (>250/min), có thể trở thành rung thất. Nếu có tổn thương huyết động, chuyển nhịp ngay lập tức là bắt buộc; mặt khác, điều trị với IV procainamide hoặc ibutilide (Bảng), không digoxin, beta blocker,hoặc verapamil.
Xem xét đốt các đường dẫn truyền phụ bằng catherter nhằm ngăn chặn lâu dài.
Bài viết cùng chuyên mục
Sỏi mật: nguyên lý nội khoa
Phần lớn sỏi mật phát triển thầm lặng nghĩa là bệnh nhân không có biểu hiện triệu chứng gì. Triệu chứng xuất hiện khi sỏi gây viêm hoặc tắc ống túi mật hoặc ống mật chủ.
Đánh giá ban đầu và bệnh nhân nhập viện
Bệnh nhân điều trị nội trú thường chỉ chú trọng vào chẩn đoán và điều trị những vấn đề nội khoa cấp tính. Tuy nhiên, phần lớn bệnh nhân có nhiều vấn đề ảnh hưởng trên nhiều cơ quan.
X quang bụng: nguyên lý nội khoa
Nên là chỉ định hình ảnh ban đầu ở một bệnh nhân nghi ngờ tắc ruột. Dấu hiệu của tắc ruột cao trên X quang gồm nhiều mức hơi dịch, không có bóng hơi ruột già, và có bậc thang xuất hiện ở quai ruột non.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Chụp cộng hưởng từ (MRI): nguyên lý nội khoa
Cardiac MRI được chứng minh hữu ích để đánh giá vận động thành tim và để đánh giá khả năng phát triển cơ tim trong bệnh tim thiếu máu cục bộ.
Chọc dịch màng bụng: nguyên lý nội khoa
Đối với một chọc lớn khối lượng, hệ thống hút trực tiếp vào thùng chứa chân không lớn sử dụng kết nối ống là một lựa chọn thường được sử dụng.
Bất thường về cận lâm sàng thiếu máu
Hồng cầu lưới tăng, soi tiêu bản thấy hồng cầu có nhân và nhiễm sắc, có thể thấy hồng cầu hình cầu, hình elip, mảnh vỡ hồng cầu hoặc hình bia, có gai hoặc hình liềm tùy theo từng rối loạn khác nhau.
Chăm sóc giảm nhẹ cho bệnh nhân giai đoạn cuối đời
Chăm sóc tối ưu phụ thuộc vào một đánh giá toàn diện nhu cầu của bệnh nhân trong cả bốn lĩnh vực bị ảnh hưởng bởi bệnh tật: thể chất tâm lý, xã hội, và tinh thần.
Các rối loạn toan kiềm hỗn hợp: nguyên lý nội khoa
Hồi sức thể tích của những bệnh nhân có DKA thường sẽ làm tăng độ lọc cầu thận và thận sẽ bài tiết nước tiết chứa ceton, kết quả là giảm AG xảy ra mà không có nhiễm toan AG bình thường xuất hiện.
Say độ cao: nguyên lý nội khoa
Bệnh não có đặc điểm nổi bật là thất điều và thay đổi ý thức kèm tổn thương não lan tỏa nhưng nói chung không có dấu hiệu thần kinh khu trú.
Sốt không rõ nguyên nhân
Khi chẩn đoán phải nghĩ đến nước xuất xứ của bệnh nhân, bệnh nhân có đi du lịch gần đây hoặc đi đến vùng sâu, tiếp xúc với môi trường liên quan đến sở thích, vật nuôi.
Bỏng lạnh: nguyên lý nội khoa
Các triệu chứng luôn gồm khiếm khuyết cảm giác sờ nông, đau, và cảm nhận nhiệt, Mô bị bỏng lạnh sâu có thể giống như sáp, xuất hiện các vết đốm, màu vàng hoặc tráng nhợt hơi tím.
Dinh dưỡng qua đường ruột, nguyên lý nội khoa
Sau khi độ cao của đầu giường và xác nhận đặt ống chính xác, truyền dạ dày liên tục được bắt đầu với một chế độ ăn uống với một nửa công suất ở tốc độ 25 đến 50 ml
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Điều trị đau: nguyên lý nội khoa
Thuốc giảm đau có chất gây nghiện dùng đường uống hoặc đường tiêm có thể dùng trong nhiều trường hợp đau nặng. Đây là những thuốc hiệu quả nhất.
Xét nghiệm tiêu bản tủy xương
Chọc hút tế bào đánh giá hình thái tế bào. Sinh thiết đánh giá tổng thể cấu trúc tủy, bao gồm mật độ tế bào. Sinh thiết nên tiến hành trước chọc hút tế bào để tránh sai sót trong bệnh phẩm.
Suy tuyến yên: nguyên lý chẩn đoán và điều trị
Chẩn đoán sinh hóa của suy tuyến yên được thực hiện bằng cách chứng minh nồng độ hormon tuyến yên thấp hoặc không phù hợp với bình thường.
U tuyến tiền liệt: nguyên lý nội khoa
Bệnh nhân không triệu chứng thường không đòi hỏi điều trị, và các biến chứng của tắc nghẽn đường dẫn niệu như không có khả năng tiểu, suy thận, nhiễm trùng đường tiết niệu.
Bệnh khí ép
Phần lớn xuất hiện các biểu hiện nhẹ đau, mệt mỏi, biểu hiện thần kinh nhẹ như dị cảm. Biểu hiện hô hấp và tim mạch có thể đe doạ sự sống như khó thở, đau ngực, loạn nhịp tim.
Rối loạn thông khí tăng giảm: nguyên lý nội khoa
Thông khí áp lực dương không xâm nhập trong khi ngủ, mang lại sự hỗ trợ về thông khí, và điều trị ngưng thở khi ngủ, do các bệnh thần kinh cơ.
Sự phát triển của kháng thuốc điều trị ung thư
Trong kháng thuốc mắc phải, các khối u đáp ứng ban đầu với hóa trị sau đó xuất hiện kháng thuốc trong quá trình điều trị, thường do xuất hiện các dòng kháng thuốc trong quần thể tế bào ung thư.
Liệt đa dây thần kinh sọ
Rối loạn vận động hoàn toàn mà không thiểu dưỡng thì nghi ngờ bệnh nhược cơ, liệt hai bên mặt thì phổ biến trong hội chứng Guillain-Barré.
Các bệnh da nhiễm khuẩn hay gặp
Viêm mô tế bào ngoài da, phổ biến nhất là ở mặt, đặc trưng bởi mảng tổn thương màu đỏ tươi, ranh giới rõ, đau nhiều, ấm. Do ngoài da bị nhiễm trùng và phù nề.
Suy tim: nguyên lý nội khoa
X quang ngực có thể thấy tim to, tái phân phối tuần hoàn phổi, đường Kerley B, tràn dịch màng phổi. Rối loạn chức năng co bóp và tâm trương thất trái có thể tiếp cận bằng siêu âm tim Doppler.
Mất thị lực cấp và nhìn đôi
Một điểm mù chỉ giới hạn ở một mắt được gây ra bởi tổn thương phía trước ảnh hưởng đến thần kinh thị giác hoặc nhãn cầu, phương pháp dùng đèn đưa qua đưa lại có thể cho thấy.
