- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nguyên nhân
Tổn thương hậu môn (trĩ, nứt), chấn thương trực tràng, viêm trực tràng, viêm đại tràng (viêm loét đại tràng, bệnh Crohn, viêm đại tràng nhiễm trùng/ thiếu máu nuôi/do chiếu xạ), polyp đại tràng, carcinoma đại tràng, loạn sản mạch máu (giãn mạch máu), bệnh túi thừa, lồng ruột, loét đơn độc, loạn sản máu, viêm mạch, bệnh mô liên kết, u sợi thần kinh, amyloidosis, dùng thuốc kháng đông.
Đánh giá bệnh nhân
Bệnh sử và khám lâm sàng.
Nếu có thay đổi huyết động, nội soi tiêu hoá trên sau đó nội soi đại tràng.
Nếu không có thay đổi huyết động, nội soi hậu môn và nội soi trực tràng hoặc nội soi đại tràng: Loại trừ trĩ, nứt, loét, viêm trực tràng, u.
Nội soi đại tràng: thường là xét nghiệm được lựa chọn, nhưng có thể không thực hiện được nếu chảy máu nhiều.
Thụt barium: Không có vai trò khi đang chảy máu.
Chụp động mạch: Khi chảy máu nghiêm trọng (tốc độ mất máu > 0.5 mL / phút; có thể cần quét đồng vị phóng xạ như trên); xác định vị trí chảy máu hoặc bất thường mạch máu.
Mổ thám sát (phương án cuối cùng).
Xuất huyết không rõ nguyên nhân
Thường có nguồn gốc ở ruột non. Cân nhắc chụp X quang thụt ruột non (chụp cản quang barium qua ống thông luồn qua miệng đến ruột non), quét tìm túi thừa Meckel, nội soi ruột non, hoặc mổ bụng thám sát với nội soi ruột non trong khi mổ.
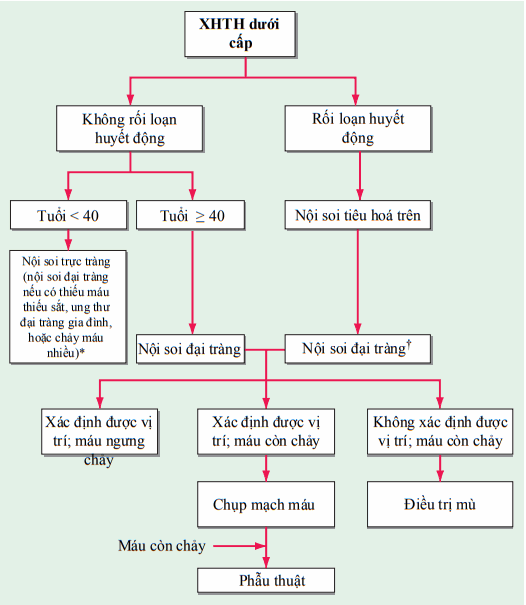
Hình. Lưu đồ gợi ý cho bệnh nhân xuất huyết tiêu hoá dưới cấp tính. *Một vài người gợi ý nội soi đại tràng cho bệnh nhân <40 tuổi có chảy máu trực tràng ở bất cứ cấp độ mất máu nào. †Nếu máu chảy nhiều không thụt rửa đại tràng được, tiến hành chụp mạch máu.
Điều trị xuất huyết tiêu hóa dưới cấp
Dùng đường truyền tĩnh mạch loại lớn (14-18 gauge); đặt đường truyền tĩnh mạch trung tâm nếu mất máu nhiều và bệnh nhân có bệnh tim; theo dõisinh hiệu qua monitor, đo lượng nước tiểu, Hct (giảm chậm). Chưa chứng minh được lợi ích của rửa dạ dày nhưng phải làm sạch dạ dày trước khi nội soi. Nước muối sinh lý ướp đá có thể làm ly giải cục máu đông; dùng nước vòi ở nhiệt độ phòng thích hợp hơn. Có thể cần đặt nội khí quản để bảo vệ đường thở.
Xét nghiệm nhóm máu và phản ứng chéo (6 đơn bị nếu chảy máu nhiều).
Sẵn sàng phẫu thuật nếu mất máu lượng lớn.
Nâng huyết áp bằng dịch đẳng trương (nước muối sinh lý); albumin và huyết tương tươi đông lạnh trong xơ gan. Hồng cầu khối nếu có sẵn (máu toàn phần nếu mất máu lượng lớn); duy trì Hct > 25-30. Huyết tương tươi đông lạnh và vitamin K (10 mg tiêm bắp hoặc tiêm tĩnh mạch) trong xơ gan kèm bệnh lý đông máu.
Calcium truyền tĩnh mạch (vd, calcium gluconate lên đến 10-20 mL 10% truyền tĩnh mạch trong 10-15 phút) nếu calci huyết thanh giảm (do truyền máu citrate). Dùng thuốc theo kinh nghiệm (kháng acid, chẹn thụ thể H2, omeprazole) chưa chứng minh được lợi ích.
Điều trị chuyên biệt: Giãn tĩnh mạch thực quản: octreotide (50μg bolus, 50μg/giờ truyền trong 2-5 ngày), chẹn bằng ống thông SengstakenBlakemore, chích xơ qua nội soi, hoặc cột thắt; propranolol hoặc nadolol liều thích hợp để gây chẹn beta, làm giảm nguy cơ chảy máu tĩnh mạch thực quản lần đầu hoặc tái phát (không sử dụng trong mất máu cấp); loét có nổi rõ mạch máu hoặc đang chảy máu: đốt nhiệt (endoscopic bipolar, heater-probe, hoặc laser coagulation) hoặc tiêm epinephrine; viêm dạ dày: thuyên tắc mạch hoặc truyền vasopressin vào động mạch vị trái; Giãn mao mạch tiêu hoá: ethinylestradiol/ norethisterone (0.05/1.0 mg uống qd) có thể ngăn ngừa xuất huyết tái phát, đặc biệt là ở bệnh nhân suy thận mạn; bệnh túi thừa: chụp động mạch mạc treo với vasopressin truyền đường động mạch; dị dạng mạch máu: đốt nhiệt (colonoscopic bipolar hoặc laser coagulation), có thể dẫn đến thay thế hẹp van động mạch chủ.
Chỉ định mổ cấp cứu: Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột. Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh (TIPS).
Bài viết cùng chuyên mục
Ung thư dạ dày: nguyên lý nội khoa
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính loét niêm mạc thường gặp.
Ung thư da biểu mô tế bào vảy: nguyên lý nội khoa
Hay gặp nhất là cắt bỏ tại chỗ và phẫu thuật vi phẫu Mohs; xạ trị một số ca chọn lọc. Bệnh di căn có thể điều trị bằng xạ trị hoặc liệu pháp sinh học kết hợp.
Truyền máu: nguyên lý nội khoa
Mục tiêu chính của thay máu là loại bỏ những hồng cầu lạ và thay bằng những hồng cầu bình thường để làm gián đoạn của chu trình tạo hồng cầu hình liềm, ứ trệ, tắc mạch.
Viêm họng cấp: nguyên lý nội khoa
Điều trị kháng sinh cho bệnh nhân nhiễm GAS và được khuyến cáo để ngăn chặn sự tiến triển của bệnh sốt thấp khớp. Điều trị triệu chứng của viêm họng do virus thường là đủ.
Bệnh thận đa nang: nguyên lý nội khoa
Biểu hiện của bệnh thận đa nang là rất khác nhau, với độ tuổi khởi phát của bệnh thận giai đoạn cuối từ trẻ em cho đến người gia.
Ung thư đầu và cổ: nguyên lý nội khoa
Tổn thương vòm họng thường không tạo ra triệu chứng cho đến khi giai đoạn muộn và sau đó gây viêm tai giữa huyết thanh một bên hay nghẹt mũi hay chảy máu mũi.
Say độ cao: nguyên lý nội khoa
Bệnh não có đặc điểm nổi bật là thất điều và thay đổi ý thức kèm tổn thương não lan tỏa nhưng nói chung không có dấu hiệu thần kinh khu trú.
Tắc cấp động mạch thận: nguyên lý nội khoa
Nhồi máu thận rộng gây đau, buồn nôn, nôn, tăng huyết áp, sốt, protein niệu, đái máu, tăng lactat dehydrogenase và aspartate aminotransferase.
Bệnh phổi tắc nghẽn mạn tính (COPD): nguyên lý nội khoa
Bệnh phổi tắc nghẽn mạn tính là bệnh tiến triển, tuy nghiên, tốc độ giảm chức năng phổi thường sẽ chậm đáng kể nếu ngừng hút thuốc.
Nhiễm toan chuyển hóa: nguyên lý nội khoa
Tiêu chảy là nguyên nhân thường gặp nhất, nhưng những bất thường từ đường tiêu hóa khác cũng tham gia với mất dịch chứa nhiều carbonhydrat có thể dẫn tới mất nhiều chất kiềm.
Dinh dưỡng qua đường ruột, nguyên lý nội khoa
Sau khi độ cao của đầu giường và xác nhận đặt ống chính xác, truyền dạ dày liên tục được bắt đầu với một chế độ ăn uống với một nửa công suất ở tốc độ 25 đến 50 ml
Globulin miễn dịch đơn dòng và bệnh thận
Chẩn đoán bệnh thận do trụ dựa vào phát hiện thấy chuỗi nhẹ trong huyết thanh và/hoặc nước tiểu, thường bằng điện di protein và immunofixation.
Bệnh viêm mạch: nguyên lý chẩn đoán điều trị
Hội chứng viêm mạch duy nhất có thể rất khác biệt với các đặc điểm lâm sàng, mức độ nghiêm trọng của bệnh, mô học và điều trị.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Nhiễm khuẩn đường hô hấp trên: nguyên lý nội khoa
Kê đơn kháng sinh không phù hợp trong nhiễm khuẩn đường hô hấp trên là một nguyên nhân hàng đầu của kháng kháng sinh của các tác nhân gây bệnh mắc phải trong cộng đồng như Streptococcus pneumoniae.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Nuốt khó: nguyên lý nội khoa
Nuốt khó gần như luôn luôn là triệu chứng của một bệnh cơ quan hơn là một than phiền chức năng. Nếu nghi ngờ nuốt nghẹn hầu, soi huỳnh quang có quay video khi nuốt có thể giúp chẩn đoán.
Biện pháp tránh thai: kế hoạch hóa gia đình
Thuốc ngừa thai khẩn cấp, chỉ chứa progestin hoặc kết hợp estrogen và progestin, có thể được sử dụng trong vòng 72h sau giao hợp không được bảo vệ.
Suy thượng thận ở bệnh nhân ung thư
Các triệu chứng như buồn nôn, nôn, chán ăn và hạ huyết áp tư thế có thể do ung thư tiến triển hoặc tác dụng phụ của điều trị.
Xét nghiệm tiêu bản máu ngoại vi
Hồng cầu đa kích thước-kích thước hồng cầu không đều nhau, các tế bào khổng lồ là hậu quả của quá trình tổng hợp DNA từ tiền thân hồng cầu bị chậm lại do thiếu folate hoặc vitamin B12.
Ung thư cổ tử cung: nguyên lý nội khoa
Phụ nữ nên bắt đầu sàng lọc khi họ bắt đầu quan hệ tình dục hoặc ở độ tuổi 20. Sau hai lần liên tiếp xét nghiệm Pap smears âm tính trong một năm, xét nghiệm nên được làm lại mỗi 3 năm.
Rối loạn chức năng hô hấp: nguyên lý nội khoa
Tốc độ thể tích và lưu lượng phổi được so sánh với giá trị bình thường của quần thể đánh giá theo tuổi, cân nặng, giới, và chủng tộc.
Sinh lý bệnh cơ quan dẫn truyền cảm giác đau
Tác nhân thay đổi cảm nhận đau hoạt động bằng cách giảm viêm ở mô, can thiệp vào con đường dẫn truyền đau, hoặc làm dịu thần kinh.
Chăm sóc giảm nhẹ cho bệnh nhân giai đoạn cuối đời
Chăm sóc tối ưu phụ thuộc vào một đánh giá toàn diện nhu cầu của bệnh nhân trong cả bốn lĩnh vực bị ảnh hưởng bởi bệnh tật: thể chất tâm lý, xã hội, và tinh thần.
Bệnh bạch cầu kinh dòng lympho/u lympho
Thường chỉ định điều trị hỗ trợ cho đến khi xuất hiện thiếu máu hoặc giảm tiểu cầu. Khi đó, các xét nghiệm được chỉ định để tìm nguyên nhân gây thiếu máu hoặc giảm tiểu cầu.
