- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Xuất huyết: nguyên lý nội khoa
Xuất huyết: nguyên lý nội khoa
Nghĩ đến khi có thời gian máu chảy kéo dài trong khi số lượng tiểu cầu bình thường. Bất thường trong kết dính tiểu cầu, kết tập và giải phóng hạt.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Xuất huyết là hậu quả của các bất thường về (1) tiểu cầu, (2) thành mạch, hoặc (3) đông máu. Rối loạn tiểu cầu đặc trưng bởi các chấm, ban xuất huyết dưới da và xuất huyết bề mặt niêm mạc. Rối loạn đông máu gây ra các vết bầm máu, khối máu tụ, xuất huyết niêm mạc và trong một số trường hợp gây chảy máu khớp tái phát (sự tu máu khớp).
Xuất huyết nguyên nhân tiểu cầu
Xuất huyết giảm tiểu cầu
Số lượng tiểu cầu bình thường là 150,000–350,000/μL. Xuất huyết giảm tiểu cầu được xác định khi số lượng tiểu cầu < 100,000/μL. Thời gian máu chảy, một xét nghiệm đánh giá chức năng tiểu cầu, kéo dài bất thường khi số lượng tiểu cầu < 100,000/μL; chấn thương hoặc phẫu thuật gây ra chảy máu quá mức.
Chảy máu tự phát không thường xảy ra trừ khi số lượng tiểu cầu < 20,000/μL; số lượng tiểu cầu < 10,000/μL thường gây nên xuất huyết nặng. Xét nghiệm tủy xương cho thấy tăng số lượng tế bào nhân khổng lồ trong các rối loạn liên quan đến tăng phá hủy tiểu cầu; giảm trong các rối loạn giảm sinh tiểu cầu.
Đánh giá xuất huyết giảm tiểu cầu trong Hình.
Nguyên nhân
(1) Do giảm sản xuất như tổn thương tủy (VD thuốc, chiếu xạ), suy tủy (VD thiếu máu bất sản), thâm nhiễm tủy VD ung thư, bệnh bạch cầu, xơ tủy);
(2) ứ máu do lách to;
(3) tăng phá hủy-nguyên nhân gồm:
Thuốc như hóa chất, thiazides, ethanol, estrogens, sulfonamides, quinidine, quinine, methyldopa.
Xuất huyết giảm tiểu cầu do thuốc heparin được thấy ở 5% số bệnh nhân điều trị > 5 ngày và do kết tập tiểu cầu trong cơ thể, thường do kháng thể kháng yếu tố VI tiểu cầu. Hậu quả gây huyết khối động mạch, có thể có huyết khối tĩnh mạch. Mặc dù tiểu cầu thấp nhưng đây là tình trạng tăng đông.
Tự miễn do cơ chế kháng thể; có thể vô căn hoặc liên quan đến lupus ban đỏ hệ thống (SLE), u lympho, HIV.
Ban xuất huyết giảm tiểu cầu vô căn (ITP) có 2 thể: cấp tính, rối loạn này chỉ giới hạn ở tuổi nhỏ, không cần điều trị đặc hiệu, và thể mạn tính ở người lớn (đặc biệt ở phụ nữ 20-40 tuổi). ITP mạn tính có thể do tự kháng thể kháng phức hợp glycoprotein IIb-IIIa hoặc glycoprotein Ib-IX.
Đông máu nội mạch rải rác (DIC)-tiêu thụ tiểu cầu với suy giảm yếu tố đông máu [thời gian prothrombin (PT) kéo dài, thời gian thromboplastin từng phần (PTT)] và kích thích hủy fibrin [tạo các sản phẩm giáng hóa fibrin (FSPs)]. Soi tiêu bản thấy tan máu do bệnh mao mạch (mảnh vỡ hồng cầu). Nguyên nhân gồm nhiễm trùng (đặc biệt viêm màng não, viêm phổi, nhiễm khuẩn gram âm), bỏng rộng, chấn thương, hoặc huyết khối; u mạch khổng lồ, giữ thai lưu, sốc nhiệt, truyền máu không phù hợp, ung thư di căn, bạch cầu cấp tiền tủy bào.
Ban xuất huyết giảm tiểu cầu huyết khối (TTP)-rối loạn hiếm gặp, đặc trưng bởi thiếu máu tan máu bệnh lý vi mạch, sốt, xuất huyết giảm tiểu cầu, rối loạn chức năng thận (và/hoặc đái máu), và rối loạn thần kinh do không ly giải yếu tố von Willebrand (vWF) bình thường.
Xuất huyết do truyền máu số lượng lớn.
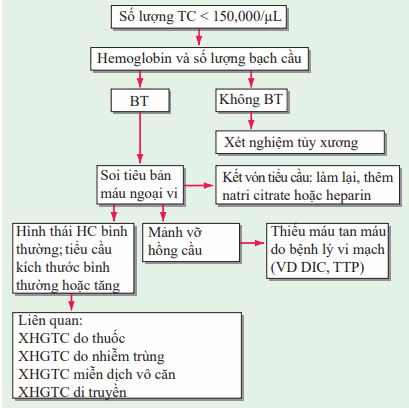
Hình. Đánh giá xuất huyết giảm tiểu cầu
Giảm tiểu cầu giả
Tiểu cầu vón cục thứ phát trong mẫu máu trong EDTA (0.3% bệnh nhân). Xét nghiệm soi tiêu bản máu để chẩn đoán.
Tăng tiểu cầu
Số lượng tiểu cầu > 350,000/μL. Có thể nguyên phát (tăng tiểu cầu chủ yếu; Chương 72) hoặc thứ phát (phản ứng); thứ phát sau chảy máu nặng, thiếu sắt, phẫu thuật, sau cắt lách (tạm thời), u ác tính (đặc biệt bệnh Hodgkin, tăng hồng cầu vô căn), các bệnh viêm mạn tính (VD bệnh viêm ruột), giai đoạn hồi phục sau nhiễm trùng cấp, thiếu vitamin B12, thuốc (đặc biệt vincristine, epinephrine). Tăng tiểu cầu phản ứng có thể xảy ra sau khi tủy hồi phục sau tiếp xúc tác nhân gây độc tế bào, rượu, bổ sung vitamin B12. Tăng tiểu cầu nguyên phát có thể bị làm mờ đi do chảy máu và/hoặc huyết khối; thứ phát hiếm khi gây nên rối loạn cầm máu.
Rối loạn chức năng tiểu cầu
Nghĩ đến khi có thời gian máu chảy kéo dài trong khi số lượng tiểu cầu bình thường. Bất thường trong kết dính tiểu cầu, kết tập và giải phóng hạt. Nguyên nhân bao gồm:
(1) thuốc-aspirin, các thuốc chống viêm không steroid khác, dipyridamole, clopidogrel hoặc prasugrel, heparin, penicillins, đặc biệt carbenicillin, ticarcillin;
(2) ure máu;
(3) xơ gan
(4) rối loạn protein máu;
(5) hội chứng rối loạn tăng sinh tủy và rối loạn sinh tủy;
(6) bệnh von Willebrand (vWD; xem dưới);
(7) tim phổi nhân tạo.
Rối loạn cầm máu do nguyên nhân thành mạch
Nguyên nhân bao gồm
(1) tuổi;
(2) thuốc-VD glucocorticoids (điều trị kéo dài), penicillin, sulfonamid;
(3) thiếu vitamin C;
(4) TTP;
(5) hội chứng ure máu tan máu;
(6) ban xuất huyết Henoch-Schönlein;
(7) paraprotein máu;
(8) xuất huyết di truyền do giãn mao mạch (bệnh Osler-Weber-Rendu).
Rối loạn đông máu
Bẩm sinh
1. Hemophilia A-tỷ lệ 1:5000; di truyền lặn liên kết giới tính, thiếu yếu tố VIII (yếu tố VIII hoạt động trong huyết tương thấp nhưng số lượng yếu tố VIII liên kết kháng nguyên bình thường-vWF). Cận lâm sàng: PTT tăng, PT bình thường.
2. Hemophilia B (bệnh Christmas)-tỷ lệ 1:30,000, di truyền lặn liên kết giới tính, do thiếu yếu tố IX. Lâm sàng và cận lâm sàng giống hemophiliaA.
3. von Willebrand disease-rối loạn đông máu do di truyền hay gặp nhất (1:800–1000), thường di truyền trội trên nhiễm sắc thể thường; tổn thương nguyên phát là giảm tổng hợp hoặc bất thường hóa học yếu tố VIII liên kết kháng nguyên được tiểu cầu và nội mạc sản xuất, dẫn đến bất thường chức năng tiểu cầu.
Mắc phải
1. Thiếu vitamin K-giảm sản xuất các yếu tố II (prothrombin), VII, IX và X; vitamin K là một cofactor trong phản ứng carboxyl hóa của glutamate dư trong các protein kết hợp prothrombin; nguồn cung cấp vitamin K chính từ dinh dưỡng (đặc biệt rau xanh) và được sản xuất một phần nhở vi khuẩn ruột. Cận lâm sàng: tăng PT và PTT.
2. Bệnh gan-dẫn đến thiếu hụt tất cả các yếu tố đông máu trừ VIII. Cận lâm sàng: PT tăng, PTT bình thường hoặc tăng.
3. Các rối loạn khác-DIC, thiếu fibrinogen (bệnh gan, liệu pháp L-asparaginase, rắn chuông cắn), thiếu các yếu tố khác, chất chống đông lưu hành (u lympho, SLE, vô căn), truyền quá nhiều (loãng các yếu tố đông máu).
Điều trị rối loạn chảy máu
Giảm tiểu cầu do thuốc
Ngừng các thuốc có nguy cơ; chờ phục hồi sau 7–10 ngày. Truyền tiểu cầu nếu số lượng tiểu cầu < 10,000/μL.
Giảm tiểu cầu do Heparin
Nhanh chóng ngừng heparin. Có thể điều trị huyết khối bằng chất ức chế thrombin trực tiếp như lepirudin (truyền 0.4-mg/kg bolus, 0.15-mg/kg/h; mục tiêu PTT gấp 1.5-2.5 lần bình thường) hoặc argatroban (truyền 2-μg/kg/phút; mục tiêu PTT gấp 1.5–3 lần bình thường). Không dùng heparin trọng lượng phân tử thấp (LMWH), vì kháng thể thường phản ứng chéo.
Ban xuất huyết giảm tiểu cầu vô căn mãn tính
Prednisone, khởi đầu 1–2 mg/kg/ngày, sau đó giảm dần liều để duy trì số lượng tiểu cầu > 60,000/μL.
Tiêm immunoglobulin tĩnh mạch (2 g/kg chia nhỏ liều trong 2–5 ngày) để ngăn phá huỷ thực bào. Rituximab có hiệu quả ở các bệnh nhân không đáp ứng glucocorticoid. Eltrombopag (50 mg uống 1 lần/ngày) làm tăng chất lượng tiểu cầu và cho phép trì hoãn hoặc tránh cắt lách.
Cắt lách, danazol (androgen) hoặc các tác nhân khác (VD vincristine, cyclophosphamide, fludarabine) được chỉ định ở các bệnh nhân kháng trị hoặc phải dùng liều > 5-10 mg prednisone hàng ngày.
DIC
Điều trị bệnh nền là quan trọng nhất; truyền tiểu cầu, huyết tương tươi đông lạnh (HTTĐL) để hiệu chỉnh các thông số đông máu.
Heparin có thể có ích cho các bệnh nhân bạch cầu cấp thể tiền tủy bào.
TTP
Lọc huyết tương và truyền huyết tương tươi đông lạnh (thay huyết tương), có thể tiêm tĩnh mạch IgG; phục hồi trong hai phần ba trượng hợp. Lọc huyết tương loại bỏ các chất ức chế enzym tách vWF (ADAMTS13), và HTTĐL thay thế enzyme.
Rối loạn chức năng tiểu cầu
Loại bỏ hoặc thay đổi nguyên nhân nền. Thẩm tách và/hoặc truyền tủa lạnh (10 túi/ 24 h) có thể có hiệu quả trong rối loạn chức năng tiểu cầu liên quan đến ure huyết.
Rối loạn cầm máu
Ngừng các thuốc gây ra rối loạn, thay thế vitamin C, lọc huyết tương và truyền huyết tương cho TTP.
Hemophilia A
Yếu tố VIII thay thế khi chảy máu hoặc thủ tục trước mổ; mức độ và thời gian thay thế phụ thuộc mức độ nặng của xuất huyết. Truyền yếu tố VIII (VD Recombinate) để nồng độ yếu tố VIII đạt 15% (xuất huyết nhẹ) đến 50% (xuất huyết nặng). Thời gian nên từ một liều yếu tố VIII đơn đến điều trị 2 lần/ngày trong 2 tuần. Liều được tính theo công thức:
Liều VIII = (Nồng độ mục tiêu – Nền) × cân nặng (kg) × 0.5 đơn vị kg.
Có đến 30% số bệnh nhân xuất hiện kháng thể kháng factor VIII; yếu tố VII hoạt động hoặc factor eight inhibitor bypass agent (FEIBA) có thể làm ngừng và tránh chảy máu ở các bệnh nhân này.
Hemophilia B
Yếu tố IX tái tổ hợp (VD Benefix), huyết tương tươi đông lạnh hoặc yếu tố IX cô đặc (VD Proplex, Konyne). Do thời gian bán thải dài, chỉ cần dùng 1 lần/ngày. Liều được tính theo công thức:
Liều IX = (Nồng độ mục tiêu – Nền) × cân nặng (kg) × 1 đơn vị/ kg.
Bệnh von willebrand
Desmopressin (1-deamino-8-darginine vasopressin) tăng giải phóng vWF từ kho dự trữ nội mạc trong type 1 vWD. Tiêm tĩnh mạch (0.3 μg/kg) hoặc xịt mũi (2 ống 1.5-mg/mL dung dịch trong mỗi bên mũi). Với type 2A, 2M và 3, tủa lạnh (huyết tương giàu yếu tố VIII) hoặc yếu tố VIII cô đặc (Humate-P, Koate HS) được sử dụng: đến 10 gói 2 lần/ngày trong 48–72 h, phj thuộc mức độ nặng của xuất huyết.
Thiếu vitamin K
Vitamin K, 10 mg tiêm dưới da hoặc tiêm tĩnh mạch chậm.
Bệnh gan
Huyết tương tươi đông lạnh.
Bài viết cùng chuyên mục
Tăng cholesterol và triglyceride
Nồng độ cả triglyceride và cholesterol cao là do nồng độ cả VLDL và LDL cao hoặc các hạt VLDL còn sót lại.
Dinh dưỡng qua đường ruột, nguyên lý nội khoa
Sau khi độ cao của đầu giường và xác nhận đặt ống chính xác, truyền dạ dày liên tục được bắt đầu với một chế độ ăn uống với một nửa công suất ở tốc độ 25 đến 50 ml
Ngộ độc và quá liều thuốc
Carbon monoxid là nguyên nhân hàng đầu gây chết do ngộ độc. Ngộ độc Acetaminophen là thuốc phổ biến nhất gây tử vong. Tử vong do các thuốc khác thường do thuốc giảm đau.
Hạ và tăng magie máu: nguyên lý chẩn đoán điều trị
Giảm Mg huyết thường do những rối loạn ở thận hoặc phân phối Mg ở ruột và được phân loại như nguyên phát hoặc thứ phát.
U lympho tiến triển nhanh
Sinh thiết chẩn đoán sớm rất quan trọng. Kiểm tra bệnh nhân khi có các triệu chứng và mô hình hướng đến bệnh. Bệnh nhân có vòng Waldeyer nên được đánh giá đường tiêu hóa cẩn thận.
Co giật và động kinh: nguyên lý chẩn đoán và điều trị
Khám tổng quát gồm tìm kiếm chỗ nhiễm trùng, chán thương, độc chất, bệnh hệ thống, bất thường thần kinh da, và bệnh mạch máu.
Xơ gan mật tiên phát: nguyên lý chẩn đoán điều trị
Hội chứng Sjogren, bệnh mạch collagen, viêm tuyến giáp, viêm cầu thận, thiếu máu ác tính, toan hóa ống thận.
Suy gan cấp: nguyên lý chẩn đoán điều trị
Vàng da đậm, rối loạn đông máu, chảy máu, suy thận, rối loạn kiềm toan, giảm glucose máu, viêm tụy cấp, suy tuần hoàn hô hấp, nhiễm trùng.
Bệnh bướu cổ không độc: nguyên lý chẩn đoán và điều trị
Bướu giáp dưới xương ức có thể cản trở phía trên ngực và nên đánh giá với các phép đo lưu lượng hô hấp và CT hoặc MRI ở bệnh nhân có dấu hiệu hoặc triệu chứng.
Hội chứng mệt mỏi mãn tính: nguyên lý nội khoa
Điều trị CFS khởi đầu bằng sự nhận biết của bác sĩ dựa vào sự suy giảm các chức năng hằng ngày của bệnh nhân. Thông tin cho bệnh nhân những hiểu biết hiện tại về CFS.
Nhiễm phóng xạ cấp
Tương tác phóng xạ với hạt nhân có thể gây ion hóa và hình thành các gốc tự do gây tổn thương mô do phá vỡ liên kết hóa học và cấu trúc phân tử, bao gồm DNA.
U tuyến tiền liệt: nguyên lý nội khoa
Bệnh nhân không triệu chứng thường không đòi hỏi điều trị, và các biến chứng của tắc nghẽn đường dẫn niệu như không có khả năng tiểu, suy thận, nhiễm trùng đường tiết niệu.
Tăng calci máu: nguyên lý chẩn đoán điều trị
Cường cận giáp nguyên phát là rối loạn toàn bộ quá trình chuyển hóa xương do tăng tiết hormon cận giáp bởi u tuyến.
Mất thị lực từ từ
U thần kinh thị hoặc u giao thoa thị giác tương đối hiếm, nhưng thường không phát hiện ra vì chúng gây mất thị lực từ từ và ít khi tìm ra khi khám lâm sàng, ngoại trừ có mờ đĩa thị.
Chất hóa học gây độc thần kinh
Biểu hiện lâm sàng của nhiễm độc thần kinh là giống nhau khi phơi nhiễm hai đường hơi và dung dịch. Biểu hiện đầu tiên bao gồm co đồng tử, nhìn mờ đau đầu, và tăng tiết dịch hầu họng.
Sốc: nguyên lý nội khoa
Tiền căn các bệnh lý nền, gồm bệnh tim, bệnh mạc vành, suy tim, bệnh màng tim, Sốt gần đây hay viêm nhiễm dẫn đến nhiễm trùng huyết, tác dụng phụ của thuốc.
Khám vận động: nguyên lý chẩn đoán điều trị
Đánh giá sức chi trên bằng sự trôi cơ sấp và lực của phản xạ cổ tay, ngón tay, Đánh giá sức chi dưới yêu cầu bệnh nhân đi lại bình thường, đi bằng gót chân, bằng ngón chân.
Một số rối loạn thần kinh sọ
Một số rối loạn thần kinh sọ, rối loạn cảm giác mùi, đau thần kinh thiệt hầu, nuốt khó và khó phát âm, yếu cổ, liệt lưỡi.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Ngất: nguyên lý nội khoa
Các rối loạn khác phải được phân biệt với ngất, bao gồm động kinh, thiếu máu động mạch sống nền, hạ oxy máu, và hạ đường huyết.
Bỏng lạnh: nguyên lý nội khoa
Các triệu chứng luôn gồm khiếm khuyết cảm giác sờ nông, đau, và cảm nhận nhiệt, Mô bị bỏng lạnh sâu có thể giống như sáp, xuất hiện các vết đốm, màu vàng hoặc tráng nhợt hơi tím.
Vũ khí vi sinh
Các sửa đổi làm tăng ảnh hưởng có hại của chất sinh học gồm thay đổi di truyền của vi khuẩn tạo ra các vi khuẩn kháng kháng sinh, bình xịt vi phân tử, xử lý hóa chất để làm ổn định.
Viêm cầu thận cấp: nguyên lý nội khoa
Hầu hết các thể của viêm cầu thận cấp đều được điều chỉnh bởi cơ chế miễn dịch dịch thể. Đặc điểm lâm sàng tùy thuộc vào tổn thương.
Tăng calci máu ở bệnh nhân ung thư
Giảm albumin máu liên quan đến bệnh lý ác tính có thể làm triệu chứng nặng hơn tùy theo nồng độ canxi huyết thanh vì càng nhiều canxi sẽ làm tăng lượng canxi tự do hơn lượng gắn kết với protein.
