- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Sốc: nguyên lý nội khoa
Sốc: nguyên lý nội khoa
Tiền căn các bệnh lý nền, gồm bệnh tim, bệnh mạc vành, suy tim, bệnh màng tim, Sốt gần đây hay viêm nhiễm dẫn đến nhiễm trùng huyết, tác dụng phụ của thuốc.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa
Tình trạng giảm tưới máu mô nặng dẫn đến tổn thương và rối loạn chức năng tế bào. Cần phát hiện và điều trị nhanh chóng để tránh tổn thương cơ quan không hồi phục và tử vong. Các nguyên nhân thường gặp được liệt kê trong Bảng.
Biểu hiện lâm sàng
Hạ huyết áp (huyết áp động mạch trung bình <60 mmHg), nhịp tim nhanh, thở nhanh, xanh xao, không ngủ được, và cảm giác thay đổi.
Các dấu hiệu co mạch ngoại biên mạnh, với mạch yếu và chi mạnh ẩm.
Trong sốc phân phối (vd: sốc nhiễm trùng), dãn mạch trội hơn và chi ấm.
Tiểu ít (<20 mL/h) và toan chuyển hóa thường xảy ra.
Tổn thương phổi cấp và hội chứng nguy ngập hô hấp cấp (ARDS) với phù phổi không do tim, hạ oxy máu và thâm nhiễm phổi lan tỏa.
Tiếp cận bệnh nhân sốc
Tiền căn các bệnh lý nền, gồm bệnh tim (bệnh mạc vành, suy tim, bệnh màng tim), Sốt gần đây hay viêm nhiễm dẫn đến nhiễm trùng huyết, tác dụng phụ của thuốc (vd: quá liều thuốc lợi tiểu hay thuốc chống tăng huyết áp), những tình trạng dẫn đến thuyên tắc phổi, nguồn xuất huyết tiềm ẩn.
Khám lâm sàng
Tĩnh mạch cảnh xẹp trong sốc phân phối (sốc nhiễm trùng) hay sốc giảm thể tích; tĩnh mạch cảnh nổi (JVD) gợi ý sốc do tim; JVD cùng với mạch nghịch có thể phản ánh chèn ép tim. Kiểm tra tính không đối xứng của mạch (bóc tách thành động mạch chủ.
Bảng. Các dạng sốc thường gặp
Sốc giảm thể tích:
Xuất huyết.
Mất dịch (vd: nôn ói, tiêu chảy, quá liều lợi tiểu, nhiễm toan ceton).
Cô lập dịch trong cơ thể (báng bụng, viêm tụy, tắc ruột).
Sốc do tim:
Bệnh cơ tim (Nhồi máu cơ tim cấp, bệnh cơ tim dãn nở).
Cơ học (hở van hai lá cấp, thông liên thất, hẹp động mạch chủ nặng).
Rối loạn nhịp.
Sốc do tắc nghẽn ngoài tim:
Chèn ép tim.
Thuyên tắc phổi diện rộng.
Tràn khí màng phổi áp lực.
Sốc phân phối (giảm nặng trương lực mạch hệ thống):
Nhiễm trùng huyết.
Quá liều độc chất.
Phản vệ.
Nguyên nhân thần kinh (vd: tổn thương tủy sống).
Nguyên nhân nội tiết (Bệnh Addison, phù niêm).
Đánh giá các bằng chứng suy tim, âm thổi do hẹp van động mạch chủ, hở van hai lá hay van động mạch chủ cấp tính, thông liên thất. Co cứng hay nhạy cảm đau dội ngược ở bụng có thể gợi ý viem phúc mạc hay viêm tụy; âm ruột cao gợi ý tắc ruột. Tìm máu ẩn trong phân để loại trừ xuất huyết tiêu hóa.
Sốt và ớn lạnh điển hình đi kèm với sốc nhiễm trùng. Nhiễm trùng huyết có thể không gây sốt ở người lớn tuổi, tăng ure máu và nghiện rượu. Sang thương da có thể gợi ý những tác nhân chuyên biệt trong sốc nhiễm trùng: đốm xuất huyết hay ban xuất huyết (Neisseria meningitidis hay Haemophilus influenzae), viêm da hoại tử (Pseudomonas aeruginosa), đỏ da lan tỏa (sốc nhiễm độc do Staphylococcus aureus hay Streptococcus pyogenes).
Xét nghiệm
Gồm dung tích hồng cầu, số lượng mạch cầu (WBC), điện giải đồ, đếm tiểu cầu, PT, PTT, tầm soát DIC. Khí máu động mạch thường cho thấy có toan chuyển hóa (trong sốc nhiễm trùng, kiềm hô hấp diễn ra trước toan chuyển hóa). Nếu nghi ngờ nhiễm trùng huyết, tiến hành cấy máu, tổng phân tích nước tiểu, và nhuộm Gram và cấy đàm, nước tiểu và các vị trí nghi ngờ khác.
Gồm ECG (nhồi máu cơ tim hay loạn nhịp cấp), x quang ngực (suy tim, tràn khí màng phổi áp lực, viêm phổi). Siêu âm tim thường giúp ích (chèn ép tim, rối loạn chức năng thất trái/phải, bóc tách động mạch chủ).
Bảng. Đặc điểm sinh lý của các loại sốc
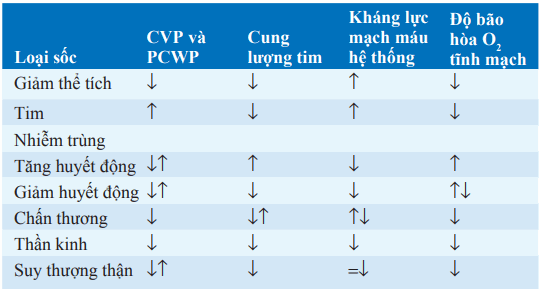
Từ viết tắt: CVP, áp lực tĩnh mạch trung tâm; PCWP, áp lực mao mạch phổi bít.
Đo áp lực tĩnh mạch trung tâm hay áp lực mao mạch phổi bít (PCW) có thể cần để phân biệt giữa sự khác nhau của các loại sốc (Bảng): PCW trung bình <6 mmHg gợi ý sốc giảm thể tích hay sốc phân phối; PCW >20 mmHg gợi ý suy thất trái. Cung lượng tim (đường biến thiên pha loãng nhiệt) giảm trong sốc tim và sốc giảm thể tích, và thường tăng trong sốc nhiễm trùng.
Điều trị sốc
Để cải thiện giảm tưới máu mô và suy hô hấp nhanh chóng:
Đo các thông số huyết áp (ưu tiên đo động mạch xâm lấn), nhịp tim, theo dõi ECG liên tục, lượng nước tiểu, oxy theo nhịp mạch, xét nghiệm máu: hct, điện giản đồ, creatinine, BUN, ABGs (khí máu động mạch), pH, canxi, phosphate, lactate, nồng độ Na trong nước tiểu (<20 mmol/L gợi ý giảm thể tích). Xem xét theo dõi CVP và/hoặc áp lực động mạch phổi/ áp lực PCW trên bệnh nhân mấy máu tiếp diễn hoặc nghi ngờ rối loạn chức năng tim.
Đặt ống thông Foley để theo dõi lượng nước tiểu.
Đánh giá tình trạng tri giác thường xuyên.
Tăng huyết áp tâm thu >100 mmHg: (1) đặt bệnh nhân trong tư thế Trendelenburg đảo ngược; (2) truyền dịch đường tĩnh mạch (tiêm truyền nhanh 500- đến 1000-mL), nếu không nghi ngờ sốc do tim (bắt đầu với dung dịch normal saline hay Ringer’s lactate, sau đó truyền máu toàn phần, hoặc khối hồng cầu, nếu thiếu máu); truyền dịch liên tục khi cần để phục hồi thể tích lòng mạch.
Thêm các thuốc vận mạch sau khi truyền dịch nội mạch là tối ưu; thêm thuốc tăng huyết áp (Bảng) nếu kháng lực mạch máu hệ thống (SVR) giảm (bắt đầu với norepinephrine [được ưu tiên] hay dopamine; đối với hạ huyết áp kéo dài thêm phenylephrine hoặc vasopressin).
Nếu suy tim sung huyết, thêm các thuốc tăng sức co bóp cơ tim (thường dobutamine) (Bảng); để duy trì chỉ số tim >2.2(L/m2)/phút [>4.0(L/m2)/phút trong sốc nhiễm trùng].
Cho thở O2 100%; đặt nội khí quản với thông khí cơ học nếu PO2 <70 mmHg.
Nếu có toan chuyển hóa nặng (pH <7.15), cho thêm NaHCO3.
Xác định và điều trị các nguyên nhân chính gây dốc. Sốc do tim trong nhồi máu cơ tim cấp được thảo luận. Tái thông mạch vành cấp cứu có thể cứu sống bệnh nhân nếu có nhồi máu cục bộ.
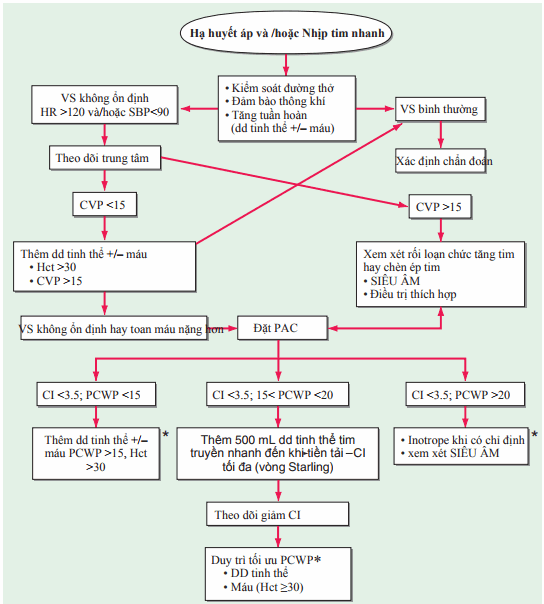
Hình. Trình tự hồi sức trên bệnh nhân sốc. *Theo dõi SVO2 , SVRI, và RVEDVI khi có các dấu phục hồi tưới mà và hạ huyết áp.
Xem xét CI điều chỉnh theo tuổi. SVO2, độ bão hòa hemoglobin với O2 trong máu tĩnh mạch; SVRI, chỉ số kháng lực mạch máu hệ thống; RVEDVI, chỉ số thể tích thất phải cuối kỳ tâm trương. CI, chỉ số tim tính bằng (L/min) mỗi m2; CVP, áp lực tĩnh mạch trung tâm; ECHO, siêu âm tim; Hct, dung tích hồng cầu; HR, nhịp tim; PAC, ống thông động mạch phổi; PCWP, áp lực mao mạch phổi bít tính bằng mmHg; SBP, huyết áp tâm thu; VS, dấu hiệu sinh tồn; W/U, chẩn đoán.
Bảng. Các thuốc vận mạch sử dụng trong sốca

aIsoproterenol không được khuyến cáo trong sốc vì tác dụng gây loạn nhịp và hạ huyết áp tiềm ẩn.
Từ viết tắt: SVR, kháng lực mạch máu hệ thống.
Bài viết cùng chuyên mục
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Động kinh: nguyên lý nội khoa
Các nguyên nhân chủ yếu của GCSE là không sử dụng đúng hoặc cai thuốc chống động kinh, các rối loạn chuyển hóa, ngộ độc thuốc, nhiễm trùng hệ thần kinh trung ương.
Bệnh sarcoid: nguyên lý chẩn đoán điều trị
Nguyên nhân của bệnh sarcoid là chưa biết, và bằng chứng hiện tại gợi ý rằng việc kích hoạt một đáp ứng viêm bởi một kháng nguyên không xác định.
Bất thường không triệu chứng của hệ tiết niệu
Trên sinh thiết thận thấy màng đáy cầu thận mỏng lan tỏa với những thay đổi tối thiểu khác. Có thể di truyền, trong một số trường hợp gây nên bởi thiếu collagen typ IV.
Tiếp cận bệnh nhân suy đa phủ tạng: nguyên lý nội khoa
Suy đa phủ tạng là một hội chứng được định nghĩa bởi có đồng thời sự giảm chức năng hoặc suy hai hay nhiều cơ quan ở những bệnh nhân có bệnh nặng.
Tăng nồng độ cholesterol đơn thuần
Hiếm gặp người có hàm lượng cholesterol HDL tăng rõ rệt cũng có thể làm tăng nồng độ cholesterol toàn phần huyết thanh.
Viêm tụy cấp: nguyên lý chẩn đoán điều trị
Siêu âm rất khó phát hiện tụy, do các quai ruột ở trên nhưng có thể phát hiện được sỏi mật, nang giả tụy, các tổn thương khối, hoặc phù hoặc phì đại tụy.
Huyết khối tăng đông
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4 đến 10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền.
Hạ canxi máu: nguyên lý chẩn đoán điều trị
Giảm calci máu thoáng qua thường xảy ra ở những bệnh nhân nặng bị bỏng, nhiễm trùng huyết và suy thận cấp, sau truyền máu do có muối citrate chống đông máu.
Xơ gan: nguyên lý chẩn đoán điều trị
Chán ăn, buồn nôn, nôn, ỉa chảy, đau âm ỉ hạ sườn phải, mệt mỏi, suy nhược, vàng da, vô kinh, liệt dương, vô sinh.
Thiếu máu do tăng phá hủy hồng cầu và chảy máu cấp
Tương tự, các nguyên nhân mắc phải có mối liên hệ với các yếu tố ngoài hồng cầu vì hầu hết các yếu tố này là ngoại sinh. Trường hợp ngoại lệ là hồng cầu tan máu ure máu có tính gia đình.
Béo phì: nguyên lý chẩn đoán điều trị
Điều trị là quan trọng bởi các nguy cơ sức khỏe liên quan, nhưng khá khó khăn bởi lựa chọn phương pháp điều trị hiệu quả bị hạn chế.
Phù phổi: nguyên lý nội khoa
Giảm oxy máu liên quan đến các nối tắt trong phổi, giảm độ giãn nở của phổi cũng xảy ra. Ảnh hưởng trên lâm sàng có thể là khó thở nhẹ đến suy hô hấp nặng.
Chụp cắt lớp vi tính (CT): nguyên lý nội khoa
CT của não là một kiểm tra quan trọng trong việc đánh giá một bệnh nhân với những thay đổi trạng thái tâm thần để loại trừ các thực thể như chảy máu nội sọ, hiệu ứng khối.
Bạch cầu cấp dòng tủy: nguyên lý nội khoa
Các yếu tố kích thích dòng có ít hoặc không có lợi ích, một số khuyến cáo sử dụng ở những bệnh nhân lớn tuổi và những người có nhiễm trùng hoạt động
Tràn khí màng phổi: nguyên lý nội khoa
Tràn khí màng phổi do chấn thương, là hậu quả của chấn thương lồng ngực dạng xuyên thấu hoặc không, thường có chỉ định mở màng phổi dẫn lưu.
Xạ hình: nguyên lý nội khoa
PET là rất hữu ích cho việc phát hiện các mô hoạt động trao đổi chất, chẳng hạn như ung thư và di căn, và đã thay thế phần lớn các phương thức cũ của quét hạt nhân phóng xạ.
Viêm mũi dị ứng: bệnh quá mẫn tức thì (typ I)
Viêm bề mặt niêm mạc mũi có thể cho phép các chất gây dị ứng thâm nhập vào sâu trong mô, nơi chúng liên kết với các tế bào mast quanh tiểu tĩnh mạch.
Nhiễm trùng hệ thần kinh kèm hoặc không kèm sốc nhiễm trùng
Sốt rét thể não nên được xem xét khẩn cấp trên bệnh nhân gần đây có đi đến vùng dịch tễ và biểu hiện lâm sàng sốt và các dấu hiệu thần kinh.
Đau thắt ngực ổn định: nguyên lý nội khoa
Gắng sức được thực hiện trên máy chạy bộ hoặc xe đạp đến khi nhịp tim mục tiêu đạt được hoặc bệnh nhân có triệu chứng, đau ngực,chóng mặt,tăng huyết áp, khó thở đáng kể, nhịp nhanh thất.
Đau bụng cấp dữ dội: nguyên lý nội khoa
Điểm quyết định ban đầu dựa vào tình trạng cân bằng huyết động của bệnh nhân. Nếu không, phải nghi ngờ một tai biến mạch máu như dò phình động mạch chủ bụng.
Bệnh lý tĩnh mạch và bạch huyết
DVT có thể phòng bằng cách đi lại sớm sau phẫu thuật hoặc heparin khối lượng phân tử liều thấp trong quá trình nằm giường bệnh kéo dài.
Xét nghiệm chức năng gan: nguyên lý nội khoa
Đo mức độ hoạt động của các yếu tố đông máu, đông máu kéo dài do thiếu hoặc các yếu tố đông máu kém hoạt động; tất cả các yếu tố đông máu trừ yếu tố VIII được tổng hợp trong gan.
Mất thị lực cấp và nhìn đôi
Một điểm mù chỉ giới hạn ở một mắt được gây ra bởi tổn thương phía trước ảnh hưởng đến thần kinh thị giác hoặc nhãn cầu, phương pháp dùng đèn đưa qua đưa lại có thể cho thấy.
