- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh não do thiếu máu cục bộ
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Giảm nguồn cung cấp oxy đến não do hạ huyết áp hoặc suy hô hấp. Các nguyên nhân thường gặp nhất là thiếu máu cơ tim, ngừng tim, sốc, ngạt, liệt hô hấp và ngộ độc CO hoặc cyanua. Trong một số trường hợp, thiếu oxy có thể chiếm ưu thế. Ngộ độc CO và cyanua gây giảm oxy mô vì làm suy giảm trực tiếp chuỗi hô hấp.
Triệu chứng lâm sàng
Giảm oxy đơn thuần mức độ nhẹ (vd: ở vùng cao hơn mực nước biển) gây giảm khả năng phán xét, giảm chú ý, mất phối hợp vận động, và đôi khi phấn khích.
Tuy nhiên, tình trạng thiếu oxy thiếu máu cục bộ cũng gây ra ngưng tuần hoàn, mất ý thức khoảng vài giây. Nếu tuần hoàn được phục hồi trong vòng 3-5 phút, bệnh nhân có thể được phục hồi hoàn toàn, nhưng thường gây tổn thương não kéo dài về sau. Rất khó để đánh giá chính xác mức độ giảm oxy thiếu máu cục bộ, và một số bệnh nhân hồi phục gần như hoàn toàn dù tình trạng thiếu máu toàn bộ kéo dài trong 8-10 phút. Việc phân biệt giữa thiếu oxy đơn thuần và thiếu oxy thiếu máu cục bộ là quan trọng, khi PaO2 giảm còn 2.7 kPa (20 mmHg) vẫn có thể chịu đựng được nếu oxy máy giảm từ từ và huyết áp vẫn duy trì trong giới hạn bình thường, nhưng nếu tuần hoàn não mất hoặc giảm rất thấp trong thời gian ngắn có thể gây tổn thương vĩnh viễn.
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương (đặc biệt là ngưng tim) giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não, như: đáp ứng đồng tử-ánh sáng bình thường, phản xạ đầu-mắt (mắt búp bê) nguyên vẹn, vẫn còn phản xạ nhãn cầu-tiền đình, phản xạ giác mạc. Mất các phản xạ này và đồng tử dãn liên tục không đáp ứng với ánh sáng là dấu hiệu tiên lượng quan trọng. Tiên lượng xa như nhau khi mất phản xạ ánh sáng đồng tử hay mất đáp ứng vận động đối với kích thích đau trong vòng 3 ngày sau tổn thương.
TIÊN LƯỢNG SỐNG CÒN
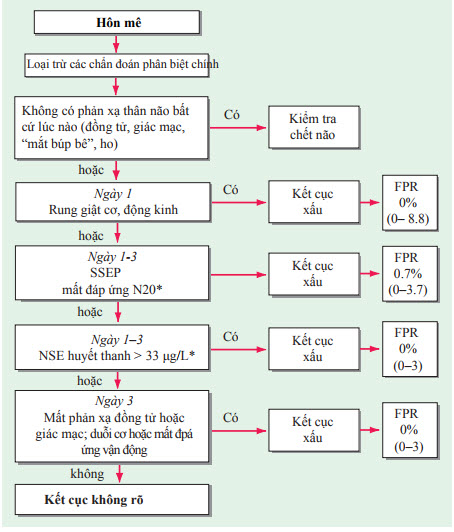
Hình. Tiên lượng kết cục sống còn trên bệnh nhân hôn mê được hồi sức tim phổi. Số trong ngoặc đơn là khoảng tin cậy 95%. Các chẩn đoán phân biệt có thể gồm sử dụng thuốc an thần hoặc các chất ức chế thần kinh cơ, liệu pháp hạ thân nhiệt, suy cơ quan, hoặc sốc. Các xét nghiệm được đánh dấu sao (*) có thể không được chuẩn hóa và không đúng thời điểm. SSEP: thử nghiệm cảm giác của cơ thể đến não bộ; NSE: men enolase chuyên biệt thần kinh; FPR: tỷ lệ dương tính giả.
Mất thử nghiệm cảm giác của cơ thể đến vỏ não (SSEP) cả 2 bên trong những ngày đầu tiên cũng là tiên lượng xấu, cũng như nồng độ men enolase chuyên biệt thần kinh (NSE) - dấu ấn sinh hóa tăng (>33 μg/L). Lợi ích của SSEP và NSE thường giới hạn: khó để có được kết quả đúng lúc; cần có sự diễn giải của các nhà chuyên môn (SSEP); và thiếu sự chuẩn hóa (phép đo NSE). Việc hạ thân nhiệt nhẹ sau khi ngưng tim có làm thay đổi lợi ích của các tiên đoán điện sinh lý và lâm sàng này hay không thì chưa rõ.
Hậu quả lâu dài gồm hôn mê kéo dài hoặc tình trạng sống thực vật, sa sút trí tuệ, mất nhận thức thị giác, hội chứng parkinson, múa vờn múa giật, thất điều, rung giật cơ, co giật và chứng hay quên. Bệnh lý não sau khi thiếu oxy bị chậm là bệnh lý không phổ biến trên những bệnh nhân có biểu hiện hồi phục ban đầu sau chấn thương và sau đó xuất hiện trở lại quá trình tiến triển dần đặc trưng bởi sự mất myelin lan rộng trên hình ảnh học.
Điều trị bệnh lý não nhồi máu giảm oxy
Đầu tiên phải phục hồi chức năng tim mạch hô hấp bình thường. Bao gồm đảm bảo thông thoáng đường thở, đảm bảo cung cấp đủ oxy và thông khí, và bồi hoàn dịch cho não, dù có hồi sức tim phổi, truyền dịch, dùng thuốc vận mạch hay điều hòa nhịp tim bằng máy tạo nhịp.
Hạ nhiệt độ nhẹ (33°C), tiến hành càng sớm càng tốt và tiếp tục trong 24- 48 giờ, có thể cải thiện kết cục trên những bệnh nhân vẫn còn hôn mê sau ngưng tim, dựa trên thử nghiệm trên những bệnh nhân có nhịp khởi phát chủ yếu là rung thất hoặc nhịp nhanh thất vô mạch. Biến chứng tiềm ẩn gồm bệnh lý đông máu và tăng nguy cơ nhiễm trùng.
Thuốc chống co giật thường không dùng để điều trị phòng ngừa nhưng có thể được dùng để kiểm soát cơm co giật.
Rung giật cơ sau khi thiếu oxy có thể được kiểm soát với clonazepam (1.5–10 mg/d) hoặc valproate (300–1200 mg/d) chia thành nhiều lần.
Động kinh rung giật cơ trong vòng 24 giờ sau hậu quả giảm oxy thiếu máu cục bộ dự báo một tiên lượng xấu hoàn toàn, thậm chí nếu co giật đã được kiểm soát.
Ngộ độc CO nặng có thể được điều trị với oxy nồng độ cao.
Bài viết cùng chuyên mục
Chụp cộng hưởng từ (MRI): nguyên lý nội khoa
Cardiac MRI được chứng minh hữu ích để đánh giá vận động thành tim và để đánh giá khả năng phát triển cơ tim trong bệnh tim thiếu máu cục bộ.
Đỏ mắt hoặc đau mắt
Mất thị lực đột ngột hoặc nhìn đôi ở những trường hợp mắt không bị đau và không bị viêm thường là các rối loạn thị giác hoặc thần kinh nghiêm trọng và nên được theo dõi chặt chẽ.
Hội chứng Cushing: cường năng tuyến thượng thận
Béo phì, tăng huyết áp, loãng xương, rối loạn tâm lý, mụn trứng cá, rậm lông, vô kinh, và bệnh đái tháo đường tương đối không đặc hiệu
Rối loạn thất điều: nguyên lý chẩn đoán điều trị
Tăng nồng độ kháng thể kháng acid glutamic decarboxylase trong huyết thanh có liên hệ với hội chứng thất điều tiến triển mà ảnh hưởng đến lời nói và dáng điệu.
Đau bụng: nguyên lý nội khoa
Bệnh sử là công cụ chẩn đoán then chốt, Khám lâm sàng có thể không phát hiện hoặc có nhầm lẫn, xét nghiệm cận lâm sàng và chụp X quang có thể bị trì hoãn hoặc không có ích.
Biến chứng sốt và giảm bạch cầu đa nhân trung tính khi điều trị ung thư
Nên lấy hai mẫu máu từ hai vị trí khác nhau và chụp X quang ngực, và các cận lâm sàng thêm nê được chỉ định tùy theo các dấu hiệu lâm sàng từ bệnh sử và thăm khám.
Liệt đa dây thần kinh sọ
Rối loạn vận động hoàn toàn mà không thiểu dưỡng thì nghi ngờ bệnh nhược cơ, liệt hai bên mặt thì phổ biến trong hội chứng Guillain-Barré.
Chất độc hóa học làm dộp da
Khử độc ngay lập tức là cần thiết để giảm thiểu tổn thương. Cởi bỏ quần áo và rửa sạch da nhẹ nhàng bằng xà phòng và nước. Mắt nên rửa sạch với nhiều nước hoặc nước muối.
Tăng calci máu ở bệnh nhân ung thư
Giảm albumin máu liên quan đến bệnh lý ác tính có thể làm triệu chứng nặng hơn tùy theo nồng độ canxi huyết thanh vì càng nhiều canxi sẽ làm tăng lượng canxi tự do hơn lượng gắn kết với protein.
Viêm tai giữa: nguyên lý nội khoa
Hầu hết các trường hợp nhẹ đến trung bình khỏi bệnh trong vòng 1 tuần mà không cần điều trị đặc hiệu, giảm các triệu chứng bằng các thuốc giảm đau.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Globulin miễn dịch đơn dòng và bệnh thận
Chẩn đoán bệnh thận do trụ dựa vào phát hiện thấy chuỗi nhẹ trong huyết thanh và/hoặc nước tiểu, thường bằng điện di protein và immunofixation.
Loét dạ dày tá tràng (PUD): nguyên lý nội khoa
Hàng rào niêm mạch tá tràng bị xâm nhập bởi các tác động động hại của H, pylori ở vùng chuyển tiếp dạ dày, nguyên nhân do tăng tiết acid dịch vị hoặc hội chứng dạ dày rỗng nhanh chóng.
Ung thư thực quản: nguyên lý nội khoa
Trong nuốt khó chụp barit cản quang kép được sử dụng hữu ích như xét nghiệm đầu tiên, nội soi dạ dày thực quản ngược dòng là xét nghiệm nhạy và đặc hiệu nhất.
Nhiễm kiềm chuyển hóa: nguyên lý nội khoa
Các loại nhiễm kiềm chuyển hóa thường gặp thường được chẩn đoán dựa vào tiền sử, thăm khám, và/hoặc những xét nghiệm cơ bản. Khí máu động mạch sẽ giúp xác định.
Nhiễm khuẩn tai ngoài: nguyên lý nội khoa
Điều trị đòi hỏi phải dùng kháng sinh hoạt động toàn thân chống lại các tác nhân gây bệnh phổ biến nhất, Pseudomonas aeruginosa và S. aureus, và thường bao gồm một penicilin.
Nhồi máu cơ tim ST chênh lên (STEMI)
Troponins T và I cơ tim khá đặc hiệu trong tổn thương cơ tim và là hai chỉ dấu được ưu tiên sử dụng để chẩn đoán nhồi máu cơ tim cấp. Nồng độ hai chỉ dấu này tăng kéo dài trong 7 đến 10 ngày.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Bệnh mô liên kết hỗn hợp (MSTD)
Bất thường xét nghiệm gồm nồng độ cao các kháng thể kháng nhân, nồng độ rất cao kháng thể kháng ribonucleoprotein.
Sinh lý bệnh cơ quan dẫn truyền cảm giác đau
Tác nhân thay đổi cảm nhận đau hoạt động bằng cách giảm viêm ở mô, can thiệp vào con đường dẫn truyền đau, hoặc làm dịu thần kinh.
Bạch cầu cấp dòng tủy: nguyên lý nội khoa
Các yếu tố kích thích dòng có ít hoặc không có lợi ích, một số khuyến cáo sử dụng ở những bệnh nhân lớn tuổi và những người có nhiễm trùng hoạt động
Ung thư đại trực tràng và hậu môn
Phần lớn ung thư đại tràng có nguồn gốc từ các polyp tuyến. Các bậc di truyền từ polyp đến loạn sản thành ung thư tại chỗ, ung thư thâm nhiễm đã được xác định.
Hội chứng tĩnh mạch chủ trên ở bệnh nhân ung thư
Xạ trị là lựa chọn điều trị đới với ung thư phổi không tế bào nhỏ, kết hợp hóa trị với xạ trị có hiệu quả trong ung thư phổi tế bào nhỏ và u lympho.
Bệnh trung thất: nguyên lý nội khoa
Có nhiều loại u trung thất khác nhau được xác định tại trung thất trước, giữa và sau. Các khối u hay gặp nhất trong trung thất trước là u tuyến ức, u lympho, u teratom và khối tuyến giáp.
Tiếp cận bệnh nhân hỗ trợ thở máy: nguyên lý nội khoa
Bệnh nhân có bệnh nặng thường được chỉ định thở máy. Trong thời gian hồi sức ban đầu, những nguyên tắc tiêu chuẩn của hỗ trợ tim mạch nâng cao nên được theo dõi.
