- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Hội chứng suy hô hấp cấp (ARDS): nguyên lý nội khoa
Hội chứng suy hô hấp cấp (ARDS): nguyên lý nội khoa
Phù phế nang đặc trưng nhất trong các phần phụ thuộc của phổi; gây xẹp phổi và giảm độ đàn hồi phổi. Hạ oxy máu, thở nhanh và phát triển khó thở tiến triển, và tăng khoảng chết trong phổi cũng có thể dẫn đến.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa và nguyên nhân
Hội chứng suy hô hấp cấp (ARDS) phát triển nhanh và gồm khó thở nặng, thâm nhiễm phổi lan tỏa và giảm oxy máu; điển hình gây suy hô hấp.
Tiêu chuẩn chià khóa chẩn đoán ARDS gồm:
(1) thâm nhiễm phổi hai bên lan tỏa trên X quang ngực (CXR);
(2) PaO2.(áp suất riêng phần oxy trong máu động mạch theo đơn vị mmHg)/FiO2 (thành phần oxy trong khí hít vào) ≤200 mmHg; và
(3) không tăng áp lực nhĩ trái (áp lực mao mạch phổi bít ≤18 mmHg). Tổn thương phổi cấp liên quan những hội chứng nhẹ hơn, với giảm oxy máu nặng (PaO2/ FiO2 ≤300 mmHg), có thể phát triển đến ARDS. Mặc dù nhiều tình trạng y khoa và phẫu thuật có thể gây ARDS, hầu hết các trường hợp (>80%) do nhiễm trùng huyết, viêm phổi do vi khuẩn, chấn thương, đa truyền dịch, hít phải acid dạ dày, và quá liều thuốc. Những bệnh nhân có hơn một yếu tố thúc đẩy có nguy cơ cao hơn phát triển ARDS. Các yếu tố nguy cơ khác gồm tuổi cao, nghiện rượu mãn tính, toan chuyển hóa và bệnh lý chính nặng toàn bộ.
Tiến triển lâm sàng và sinh lý bệnh
Có 3 giai đoạn trong tiến trình tự nhiên của ARDS:
1. Pha tiết dịch-đặc trưng bởi phù phế nang và viêm nhiễm tăng bạch cầu, với tiến triển phá hủy màng hyaline phế nang lan tỏa tiếp theo.
Phù phế nang đặc trưng nhất trong các phần phụ thuộc của phổi; gây xẹp phổi và giảm độ đàn hồi phổi. Hạ oxy máu, thở nhanh và phát triển khó thở tiến triển, và tăng khoảng chết trong phổi cũng có thể dẫn đến Hypoxemia, tachypnea, and progressive dyspnea develop, and increased pulmonary dead space can also lead dẫn đến tăng cacbondioxít máu. CXR cho thấy mờ các khoảng kẽ và phế nang lan tỏa hai bên. Chẩn đoán phân biệt rất rộng, nhưng những nguyên nhân thường gặp cần xem xét là phù phổi do tim,viêm phổi và xuất huyết phế nang. Không giống như phù phổi do tim, CXR trong ARDS hiếm khi có lớn tim, tràn dịch màng phổi hoặc tái phân bố tuần hoàn phổi. Thời gian pha tiết dịch điển hình kéo dài đến 7 ngày và thường bắt đầu trong vòng 12-36 giờ sau khi chấn thương kích động.
2. Pha tăng sinh-Pha này điển hình kéo dài từ ngày thứ 7 đến ngày 21 sau chấn thương kích động. Mặc dù hầu hết bệnh nhân hồi phục, một số có thể chuyển sang tổn thương phổi tiến triển và bằng chứng cho xơ hóa phổi. Mặc dù trong nhiều bệnh nhân cải thiện nhanh chóng, khó thở và hạ oxy máu thường vẫn còn trong suốt giai đoạn này.
3. Pha xơ hóa-Mặc dù đa số bệnh nhân hồi phục trong 3-4 tuần khời phát tổn thương phổi, một số chuyển sang xơ hóa tiến triển, buộc phải hỗ trợ thông khí kéo dài và/hoặc cung cấp O2. Tăng nguy cơ tràn khí màng phổi, giảm độ đàn hồi phổi, và tăng khoảng chết trong phổi được quan sát thấy trong giai đoạn này.
Điều trị ARDS
Tiến trình trong điều trị gần đây nhấn mạnh tầm quan trọng của chăm sóc tích cực toàn diện trên bệnh nhân ARDS kết hợp chiến lược thông khí bảo vệ phổi. Chăm sóc toàn diện yêu cầu điều trị vấn đề y khoa hoặc phãu thuật cơ bản gây tổn thương phổi, hạn chế các biến chứng do khám và điều trị (vd: liên quan đến các thủ thuật), dự phòng chống huyết khối huyết tắc tĩnh mạch và xuất huyết tiêu hóa, có gắng điều trị nhiễm trùng và hỗ trợ dinh dưỡng thích hợp. Kiểm soát ban đầu ARDS theo trình tự được trình bày trong Hình.
Hỗ trợ thông khí cơ học
Bệnh nhân với ARDS điển hình cần hỗ trợ thông khí cơ học vì hạ oxy máu và tăng công thở. Cải thiện chủ yếu kết cục trên bệnh nhân được nhận thấy sự căng dẫn quá mức liên quan thông khí cơ học của đợn vị phổi bình thường với áp lực dương có thể gây ra hoặc làm nặng hơn tổn thương phổi, gây ra hoặc làm nặng hơn ARDS. Chiến lược thông khí được khuyến cáo hiện tại giới hạn sự dãn có phế nang nhưng vẫn duy trì oxy hóa mô thích hợp.
Rõ ràng là thể tích khí lưu thông thấp (≤6 mL/kg dự đoán theo trọng lượng cơ thể) làm giảm tỷ lệ tử vong so sánh với thể tích khi lưu thông cao hơn (12 mL/kg dự đoán theo trọng lượng cơ thể). Trên bệnh nhân ARDS, có thể xảy ra xẹp phế nang do tích tụ dịch trong phế nang/khoảng kẽ và mất các chất surfactant, nên làm giảm oxy máu nặng hơn. Vì vậy, thể tích khí lưu thông thấp kết hợp với sử dụng áp lực dương cuối kỳ thở ra (PEEP) ở một mực độ cố gắng hạn chế xẹp phế nang và đạt được oxy hóa đầy đủ với FiO2 thấp nhất.
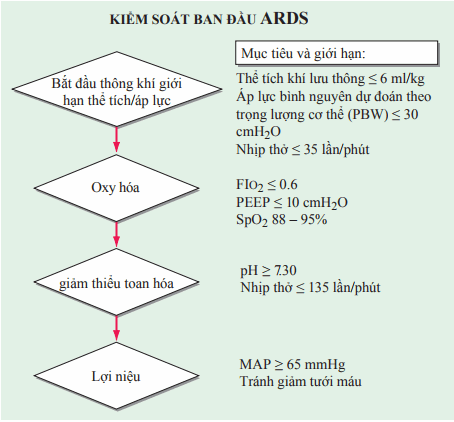
Hình. Khởi phát kiểm soát ARDS theo trình tự. Thử nghiệm lâm sàng cung cấp mục đích luệ pháp dựa trên bằng chứng theo cách tiếp cận từng bước thông khí cơ học sớm, oxy hóa, điều chỉnh toan hóa và lợi niệu của bệnh lý chính với ARDS.
Sử dụng mức độ PEEP cao hơn yêu cầu để đánh giá quá trình oxy hóa chưa được chứng minh về lợi ích. Phép đo áp lực thực qoản để ước tính áp lực qua phổi có thể giúp xác định mức độ PEEP tối ưu. Kỹ thuật khác có thể cải thiện tình trạng oxy hóa trong khi giới hạn sự căng dãn phế nang gồm dãn rộng thời gian hít vào trong quá trình thông khí (thông khí tỷ lệ đảo) và đặt bệnh nhân trong tình trạng nguy hiểm. Tuy nhiên, cách tiếp cận này chưa được chứng minh về lợi ích trong việc giảm tỷ lệ tử vong do ARDS.
Liệu pháp phụ thuộc
Bệnh nhân ARDS có tăng tính thấm mao mạch phổi dẫn đến phù mô kẽ và phế nang. Vì vậy, chỉ nên cung cáp dịch tiêm truyền tĩm mạch khi cần để đạt được cung lượng tim thích hợp và phân phối O2 mô được đanhs giá nhờ lượng nước tiểu, tình trạng toan kiềm và áp lực động mạch. Hiện tại không có bằng chứng thuyết phục hỗ trợ việc sử dụng glucocorticoids hoặc nitric oxide trong ARDS.
Kết cục
Tử vong do ARDS giảm với sự cải thiện điều trị chăm sóc tích cực chung và với sự xuất hiện thông khí thể tích khí lưu thông thấp. Tỷ lệ tử vong do ARDS hiện tại là 26-44%, với hầu hết trường hợp tử vong do nhiễm khuẩn huyết và suy cơ quan ngoài phổi. Tỷ lệ tử vong tăng do ARDS liên quan đến tuổi, rối loạn chức năng cơ quan trước đó (vd: bệnh gan mạn, nghiện rượu mạn, suy giảm miễn dịch mạn tính và suy thận mạn tính) và tổn thương phổi trực tiếp (vd: viêm phổi, dập phổi và hít phải vật chất lạ) so sánh với tổn thương phổi gián tiếp (vd: nhiễm trùng huyết, chấn thương và viêm tụy). Hầu hết những bệnh nhân ARDS sống không có mất chức năng hô hấp đáng kể về sau.
Bài viết cùng chuyên mục
Viêm bàng quang kẽ: nguyên lý nội khoa
Không giống như đau vùng chậu phát sinh từ các nguồn khác, đau do viêm bàng quang kẽ càng trầm trọng hơn khi đổ đầy bàng quang, và giảm khi bàng quang rỗng.
Hạ canxi máu: nguyên lý chẩn đoán điều trị
Giảm calci máu thoáng qua thường xảy ra ở những bệnh nhân nặng bị bỏng, nhiễm trùng huyết và suy thận cấp, sau truyền máu do có muối citrate chống đông máu.
Ho ra máu: nguyên lý nội khoa
Khái huyết thường có nguồn gốc từ phế quản có kích thước từ nhỏ đến trung bình. Vì nguồn cấp máu thường là từ động mạch phế quản, nên có khả năng mất máu nhanh chóng.
U tuyến giáp: nguyên lý chẩn đoán điều trị
U tuyến giáp có thể là lành tính hoặc ác tính, Ung thư biểu mô tuyến giáp bao gồm ung thư tuyến giáp thể nhú, thể nang và không biệt hóa.
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Hội chứng SIADH: nguyên lý chẩn đoán và điều trị
Các nguyên nhân gây ra SIADH bao gồm các khối u, nhiễm trùng phổi, rối loạn hệ thần kinh trung ương, và thuốc.
Tăng calci máu ở bệnh nhân ung thư
Giảm albumin máu liên quan đến bệnh lý ác tính có thể làm triệu chứng nặng hơn tùy theo nồng độ canxi huyết thanh vì càng nhiều canxi sẽ làm tăng lượng canxi tự do hơn lượng gắn kết với protein.
Mất thị lực từ từ
U thần kinh thị hoặc u giao thoa thị giác tương đối hiếm, nhưng thường không phát hiện ra vì chúng gây mất thị lực từ từ và ít khi tìm ra khi khám lâm sàng, ngoại trừ có mờ đĩa thị.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Viêm tụy cấp: nguyên lý chẩn đoán điều trị
Siêu âm rất khó phát hiện tụy, do các quai ruột ở trên nhưng có thể phát hiện được sỏi mật, nang giả tụy, các tổn thương khối, hoặc phù hoặc phì đại tụy.
Viêm cầu thận tiến triển nhanh: nguyên lý nội khoa
Điều trị chuẩn ban đầu cho viêm cầu thận tiến triển nhanh liên quan đến kháng thể kháng bạch cầu đa nhân gồm Methylprednisolon và Cyclophosphamid.
Bệnh khí ép
Phần lớn xuất hiện các biểu hiện nhẹ đau, mệt mỏi, biểu hiện thần kinh nhẹ như dị cảm. Biểu hiện hô hấp và tim mạch có thể đe doạ sự sống như khó thở, đau ngực, loạn nhịp tim.
Nhiễm khuẩn tiết niệu: nguyên lý nội khoa
Yếu tố nguy cơ của viêm bàng quang cấp gồm sử dụng màng ngăn diệt tinh trùng gần đây, quan hệ tình dục thường xuyên, tiền sử nhiễm trùng tiết niệu.
Suy gan cấp: nguyên lý chẩn đoán điều trị
Vàng da đậm, rối loạn đông máu, chảy máu, suy thận, rối loạn kiềm toan, giảm glucose máu, viêm tụy cấp, suy tuần hoàn hô hấp, nhiễm trùng.
Khám tâm thần
Ký ức xa hơn được đánh giá bằng khả năng cung cấp bệnh sử hay hoạt động sống cá nhân của bệnh nhân theo trình tự thời gian.
Bệnh bướu cổ không độc: nguyên lý chẩn đoán và điều trị
Bướu giáp dưới xương ức có thể cản trở phía trên ngực và nên đánh giá với các phép đo lưu lượng hô hấp và CT hoặc MRI ở bệnh nhân có dấu hiệu hoặc triệu chứng.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Chấn thương đầu: nguyên lý nội khoa
Thay đổi tri giác kéo dài có thể do máu tụ trong nhu mô não, dưới màng nhện hay ngoài màng cứng tổn thương sợi trục lan tỏa trong chất trắng.
Đau bụng cấp dữ dội: nguyên lý nội khoa
Điểm quyết định ban đầu dựa vào tình trạng cân bằng huyết động của bệnh nhân. Nếu không, phải nghi ngờ một tai biến mạch máu như dò phình động mạch chủ bụng.
Động vật thuộc bộ cánh màng đốt
Bệnh nhân với tiền căn dị ứng với vết đốt của côn trùng nên mang theo một bộ kit sơ cấp cứu khi bị ong đốt và đến bệnh viện ngay khi sơ cứu.
Sốc nhiễm trùng với các biểu hiện ở da
Biểu hiện bóng xuất huyết với hoại tử và loét trung tâm và một vành ban đỏ trên bệnh nhân sốc nhiễm trùng do Pseudomonas aeruginosa hoặc Aeromonas hydrophila.
Bệnh thận mạn tính và urê huyết: nguyên lý nội khoa
Tăng phosphat máu, thiếu máu, và những bất thường trong xét nghiệm khác không phải là chỉ số đáng tin cậy trong phân biệt bệnh cấp và mạn tính.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Xanh tím: nguyên lý nội khoa
Ngón tay dùi trống có thể do di truyền, vô căn hoặc mắc phải do ung thư phổi, viêm nội tâm mạc nhiễm trùng, giãn phế quản, hoặc xơ gan.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
