- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Đau lưng dưới: nguyên lý nội khoa
Đau lưng dưới: nguyên lý nội khoa
Đau tại chỗ gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Chi phí chữa trị đau lưng dưới ở Mỹ khoảng 100 triệu $ mỗi năm. Các triệu chứng ở lưng là nguyên nhân hay gặp nhất gây tàn tật ở người <45 tuổi; đau lưng dưới là nguyên nhân hay gặp thứ hai tại Mỹ khiến người ta phải đi gặp nhà vậy lí; ~1% dân số Mỹ bị tàn tật vì đau lưng.
Phân loại đau lưng dưới
Đau tại chỗ - gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương.
Đau có nguồn gốc lưng-bụng hoặc khung chậu; đau lưng không bị ảnh hưởng bởi các hoạt động thường ngày.
Đau có nguồn gốc tủy sống - gây hạn chế vận động lưng hoặc chi dưới hoặc hông. Các bệnh tủy thắt lưng trên gây đau vùng thắt lưng trên, háng hoặc đùi trước. Các bệnh tủy thắt lưng dưới gây đau hông, đùi sau hoặc hiếm gặp bắp chân, ngón chân.
Đau lưng kiểu rễ - lan từ đốt sống tới cẳng chân theo đường phân bố của rễ thần kinh. Ho, hắt hơi, nâng vật nặng hoặc căng giãn có thể gây đau.
Đau đi kèm với co cơ - có nhiều nguyên nhân; có căng cơ cạnh đốt sống và tư thế bất thường.
Thăm khám
Bao gồm bụng, khung chậu, và trực tràng để tìm kiếm nguồn gốc đau tạng.
Nhìn có thể quan sát được cột sống vẹo hoặc co cơ. Sờ có thể gây đau ở đoạn tủy sống bị bệnh. Đau hông có thể nhầm với đau tủy; xoay thụ động trong/ngoài cẳng chân và hông (gập đầu gối và hông) gây đau hông.
Dấu hiệu Lasegue (nâng cẳng chân thẳng) - co thụ động cẳng chân lên hông khi bệnh nhân nằm ngửa; làm căng giãn các rễ thần kinh L5/S1 và thần kinh hông đi phía sau hông; được coi là dương tính khi vận động gây đau. Nghiệm pháp Lasegue chéo dương tính khi tác động lên một chân gây đau ở chân hoặc hông đối diện; tổn thương thần kinh/rễ thần kinh dây đau toàn bộ bên đó. Nghiệm pháp Lasegue đảo ngược - gấp thụ động phần sau cẳng chân ở tư thế đứng; căng các rễ L2-L4, đám rối thắt lưng cùng và thần kinh đùi cắt qua phần trước hông.
Khám thần kinh - tìm dấu hiệu teo cơ khu trú, yếu cơ, mất phản xạ, giảm cảm giác phân bố trên da. Các dấu hiệu về rễ thần kinh được tổng hợp trong bảng.
Bảng. BỆNH RỄ THẮT LƯNG CÙNG - ĐẶC ĐIỂM THẦN KINH HỌC
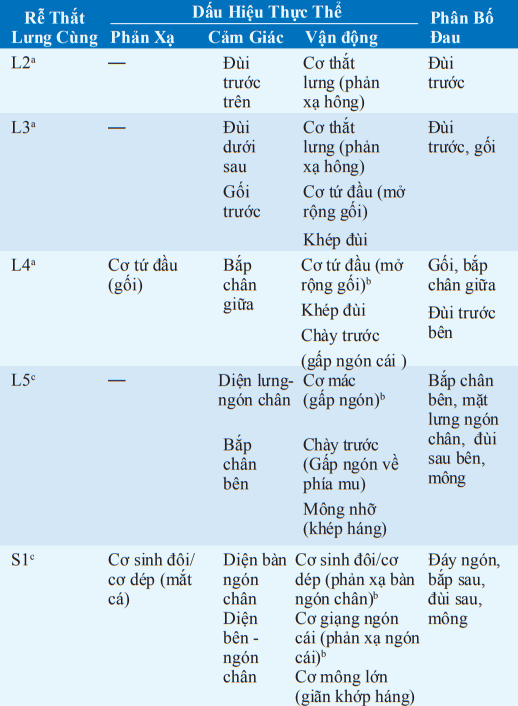
aNghiệm pháp Lassuge đảo ngược-xee “Khám Lưng.”
bCác cơ này nhận phần lớn các sợi từ rễ này.
cNghiệm pháp Lassgue—xem “Khám Lưng.”
Bảng. ĐAU LƯNG DƯỚI CẤP: CÁC YẾU TỐ NGUY CƠ VỚI NGUYÊN NHÂN CẤU TRÚC QUAN TRỌNG
Bệnh sử
Đau tăng lên khi nghỉ ngơi hoặc về đêm.
Tiền sử ung thư.
Tiền sử viêm mạn (phổi, đường tiết niệu, da).
Tiền sử chấn thương.
Đái ỉa không tự chủ.
Tuổi >70.
Sử dụng thuốc tĩnh mạch.
Dùng corticoid.
Tiền sử suy giảm chức năng thần kinh tiến triển nhanh chóng.
Khám
Sốt không rõ lí do.
Gầy sút không rõ lí do.
Đau vùng đốt sống khi sờ, chạm.
Khối ở bụng, trực tràng hoặc khung chậu.
Dấu hiệu Patrick hoặc dấu hiệu gõ gót chân.
Nghiệm pháp Lassegue hoặc Lassgue đảo ngược.
Suy giảm chức năng thần kinh tiến triển cục bộ.
Đánh giá cận lâm sàng
“Routine” Các xét nghiệm thường quy và Xquang cột sống thắt lưng hiếm khi cần thiết với đau lưng dưới cấp (<3 tháng) nhưng chỉ định khi có yếu tố nguy cơ gây ra bệnh (bảng). MRI và CT tủy là sự lựa chọn khi xác định mốc giải phẫu với tổn thương. Điện cơ đồ và truyền dẫn thần kinh hữu ích khi đánh giá chức năng hệ thần kinh ngoại vi.
Nguyên nhân
Bệnh đĩa đệm thắt lưng
Nguyên nhân hay gặp gây đau lưng dưới và cẳng chân; thường ở mức L4-L5 hoặc L5-S1.
Mất cảm giác da, giảm hoặc mất phản xạ gân sâu, hoặc yếu cơ có nhiều thông tin hơn là đau khu trú. Thường một bên; có thể hai bên khi thoái vị đĩa đệm trung tâm gây đè ép các rễ thần kinh và gây hội chứng đuôi ngựa.
Các chỉ định cho phẫu thuật đĩa đệm thắt lưng:
Yếu vận động tiến triển hoặc tổn thương rễ thần kinh tiến triển trên điện cơ đồ.
Hội chứng đuôi ngựa hoặc chèn ép tủy sống thường được chỉ định khi có chức năng ruột hoặc bàng quang bất thường.
Bệnh nhân vẫn đau rễ thần kinh mặc dù được điều trị bảo tồ ít nhất 6-8 tuần. Thử nghiệm lâm sàng cho thấy phẫu thuật làm giảm đau nhanh hơn nhưng không có sự khác biệt sau 1-2 năm so sánh với điều trị không phẫu thuật
Hẹp ống sống
Hẹp ống sống gây đau cách hồi thần kinh, nghĩa là đau lưng mông và/hoặc chân lúc đi hoặc đứng và giảm đau khi ngồi. Triệu chứng thường xuất hiện ở cả hai bên. Không giống như đau cách hồi mạch máu, triệu chứng khởi phát khi đứng không cần phải đi. Không giống như bệnh đĩa đệm cột sống thắt lưng, triệu chứng giảm đi khi ngồi. Phổ biến là tổn thương thần kinh khu trú; hiếm gặp tổn thương thần kinh nặng (liệt, vận động không tự chủ). Hẹp do mắc phải (75%), bẩm sinh hoặc kết hợp yếu tố mắc phải/ bẩm sinh.
Điều trị triệu chứng cho trường hợp nhẹ.
Chị định phẫu thuật khi không đáp ứng với điều trị nội, không thực hiện được các hoạt động thường ngày hoặc có dấu hiệu thần kinh khu trú. Phần lớn bệnh lần điều trị phẫu thuật đều giảm triệu chứng đau chân và tay; 25% bệnh nhân tiến triển hẹp lại trong vòng 7-10 năm.
Chấn thương
Căng cơ (strain) lưng dưới hoặc bong gân (sprain) được sử dụng để diễn tả tổn thương nhẹ, tự giới hạn liên quan đến LBP. Gãy cột sống do chấn thương làm chật ra trước hoặc chèn ép đốt sống; có thể gặp gãy nhiều mảnh ở thân đốt sống và các thành phần tủy sau. Tổn thương thần kinh là triệu chứng phổ biến ở gãy cột sống; chỉ định can thiệp phẫu thuật sớm.
Chụp CT được sử dụng để sàng lọc chấn thương cột sống từ trung bình đến nặng; vượt trội so với X quang xương thông thường. Nguyên nhân phổ biến nhất gây gãy xương không do chấn thương là loãng xương; khác nhuyễn xương, cường cận giáp, cường giáp, đa u tủy xương, hoặc ung thư di căn.
Trượt đốt sống
Trượt đốt sống ra phía trước; mức L4-L5 hay gặp hơn L5-S1; có thể gây LBP hoặc hội chứng rễ/ đuôi ngựa.
Viêm xương khớp (thoái hóa đốt sống)
Đau lưng khi vận động cột sống và kèm cứng khớp. Tăng theo tuổi; triệu chứng X quang không tương xứng với mức độ đau. Chồi xương hoặc kết hợp với chồi đĩa đệm có thể gây hoặc góp phần làm hẹp ống sống trung tâm, hẹp hố bên (leteral recess stenosis), hoặc hẹp lỗ thần kinh.
Di căn cột sống
Đau lưng là triệu chứng phổ biến nhất ở bệnh nhân ung thư di ăn; đau điển hình không giảm khi nghỉ ngơi. Ung thư biểu mô di căn, đa u tủy xương và u lympho thường liên quan đến tủy sống. MRI hoặc CT tủy sống chứng minh có di căn thân đốt sống; khoang gian đốt giới hạn (spared).
Viêm xương tủy xương cột sống
Đau lưng không giảm khi nghỉ ngơi; cột sống ấn đau khu trú, ESR tăng. Nguồn nhiễm trùng nguyên phát thường ở phổi, đường tiết liệu hoặc da; IV lạm dụng thuốc là một yếu tố nguy cơ. Triệu chứng chung phá hủy thân đốt sống và khoang gian đốt. Apxe ngoài màng cứng cột sống lưng xuất hiện đau lưng và sốt; kiểm tra có thể bình thường hoặc có dấu hiệu rễ, tổn thương tủy sống, hoặc hội chứng đuôi ngựa. Xác định phạm vi áp xe tốt nhất bằng MRI.
Viêm màng nhện dính thắt lưng
Cóthể do viêm giới hạn khoang dưới nhện; xơ hóa, kết khối rễ thần kinh, quan sát tốt nhất bằng MRI; điều trị không đạt hiệu quả tốt.
Rối loạn tự miễn
Viêm cột sống dính khớp , viêm khớp dạng thấp hội chứng Reiter, viêm khớp vẩy nến và viêm ruột mãn tính. Viêm cốt sống dính khớp- điển hình nữ < 40 tuổi kèm đau lưng và cứng khớp buổi sáng, tăng ESR và HLA-B27; đau giảm về đêm khi nghỉ ngơi nhưng cải thiện với bài tập.
Loãng xương
Xương mất chất do cường cận giáp, sử dụng cocorticoid mãn tính, bất động, rối loạn y học khác hoặc tăng theo tuổi (đặc biệt phụ nữ). Biểu hiện cơ sở là đau lưng quá mức khi vận động. Có thể xảy ra ở lưng trên.
Bệnh nội tạng
Đau vùng chậu lan ra xương cùng, bụng dưới tới giưa thắt lưng; vùng bụng trên tới ngực dưới hoặc vùng cột sống trên. Không có dấu hiệu khu trú; vận động bình thường cột sống không gây đau. Một mảnh xơ vữa ở phình mạch chủ bụng vỡ, có thể gây đau lưng cục bộ.
Bảng. CÁC NGUYÊN NHÂN NỘI TẠNG GÂY ĐAU LƯNG DƯỚI
Dạ dày (thành sau)-túi mật-sỏi mật.
Tụy-viêm tụy, khối u, nang.
Sau phúc mạc-xuất huyết, khối u, viêm bể thận.
Mạch máu-Phình động mạch chủ bụng, huyết khối động tĩnh mạch thận.
Đại tràng-viêm đại tràng, viêm túi thừa, ung thư.
Dây chằng tử cung cùng-lạc nội mạc tử cung, ung thư biểu mô.
Tử cung sai vị trí.
Đau bụng kinh.
Thâm nhiễm ung thư vào thân kinh.
Xạ trị khối u thần kinh/ dây thần kinh.
Tuyến tiền liệt-viêm tuyến tiền liệt, ung thư biểu mô tuyến tiền liệt.
Thận-sỏi thận, viêm, ung thư, nhiễm trùng.
Nguyên nhân khác
LBP mãn tính không có nguyên nhân rõ ràng; có thể liên quan đến rối loạn tâm thần, lạm dụng thuốc.
Điều trị đau lưng dưới cấp (ALBP)
Thời gian đau < 3 tháng.
Không đau chân, tiên lượng tốt; phục hồi hoàn toàn 85%.
Quản lý bệnh gây nhiều tranh cãi; một vài thử nghiệm lâm sàng có kiểm soát tốt.
Nếu không có các yếu tố nguy cơ (bảng) ban đầu điều trị triệu chứng, và không cần xét nghiệm chuẩn đoán.
Thử nghiệm lâm sàng không cho thấy lợi ích từ việc nghỉ ngơi trên giường >2 ngày. Hoạt động sớm có thể mang lại hiệu quả - điều kiện tim mạch, dinh dưỡng đĩa và sụn khớp, sức mạnh cơ xương, tăng nồng độ endorphin.
Một khóa học ngắn hạn về cử động cột sống hoặc vật lý trí liệu thắt lưng là lựa chọn hợp lý.
Thiếu bằng chứng khi sử dụng các biện pháp hỗ trợ châm cứu, siêu âm, nhiệt điện, kích thích thần kinh điện qua da, phản hồi sinh học, từ trường, kéo giãn, hoặc kích thích điện.
Đá hoặc nhiệt hoặc sử dụng lót giầy là lựa chọn có chi phí và nguy cơ thấp.
Nhiễm trùng cột sống, gãy, khối u, hoặc tổn thương thần kinh tiến triển nhanh yêu cầu phải đánh giá khẩn cấp.
Điều trị thuốc trong ALBP gồm NSAIDs và acetaminophen.
Giãn cơ (cyclobenzaprine) có thể hiệu quả nhưng có tác dụng phủ phổ biến là an thần.
Opioid không rõ ràng vượt trội hơn NSAID hoặc acetaminophen trong ALBP.
Không có bằng chứng khi điều trị hỗ trợ tiêm ngoài màng cứng hoặc uống glucocorticoid.
Điều trị đau lưng dưới mãn tính (CLBP)
Đau kéo dài >12 tuần; chuẩn đoán phân biệt bao gồm bệnh cảnh được nêu ở trên.
Nguyên nhân gây CLBP có thể được làm rõ bằng chuẩn đoán hình ảnh thần kinh và EMG/ nghiên cứu dẫn truyền thần kinh; chuẩn đoán bệnh lý rễ khi kết quả phù hợp với triệu chứng thần kinh lâm sàng. Điều trị không nên chỉ dựa trên hình ảnh thần kinh: có tới một phần ba bệnh nhân trẻ không có triệu chứng thoát vị đĩa đệm trên CT hoặc MRI.
Quản lý bệnh nhân không cần tuân theo tiếp cận triệu chứng (algorithmic) đơn giản. Điều trị dựa trên xác đinh nguyên nhân nền tàng; khi không tìm được nguyên nhân đặc hiệu, cần thiết điều trị bảo tồn.
Điều trị thuốc và vận động trị liệu như trong ALBP.
Các bằng chứng ủng hộ sử dụng bài tập liệu pháp; hiệu quả khi bệnh nhân tái hoát động, giảm đau và cải thiện khoảng cách đi bộ.
Liệu pháp nhận thức - hành vi có thể được sử dụng; kết quả dài hạn không rõ ràng.
Liệu pháp thay thế thường được thử nghiệm bao gồm vận động cột sống, châm cứu, và xoa bóp; thử nghiệm kết hợp để mang lại hiệu quả.
Một vài bệnh chân cho thấy giảm đau ngắn hạn với kích thích thần kinh qua da bằng điện, nhưng các hướng dẫn dựa trên bằng chứng gần đây không cho thấy hiệu quả.
Glucorticoid ngoài màng cứng và tiêm khớp nhỏ không có hiệu quả trong trường hợp không có bệnh lý rễ.
Phẫu thuật can thiệt cho LBP mãn tính không có bệnh lý rễ vẫn còn gây tranh cãi và các thử nghiệm lâm sàng không ủng hộ nó.
Bài viết cùng chuyên mục
Thoái hóa khớp: nguyên lý chẩn đoán điều trị
Tỉ lệ hiện hành của thoái hóa khớp tương quan rõ rệt với tuổi, và bệnh phổ biến ở nữ giới hơn là nam giới.
Viêm xoang mãn tính: nguyên lý nội khoa
Viêm xoang do nấm dị ứng, thấy ở những trường hợp có nhiều polyp mũi và hen, biểu hiện là viêm và dày đa xoang, rất nhiều bạch cầu ái toan trong dịch nhầy.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Hội chứng thận hư: nguyên lý nội khoa
Ngoài phù, biến chứng của hội chứng thận hư có thể kể đến như huyết khối tĩnh mạch và các biến cố huyết khối tắc mạch khác, nhiễm trùng, thiếu vitamin D.
Bệnh sarcoid: nguyên lý chẩn đoán điều trị
Nguyên nhân của bệnh sarcoid là chưa biết, và bằng chứng hiện tại gợi ý rằng việc kích hoạt một đáp ứng viêm bởi một kháng nguyên không xác định.
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Mề đay và phù mạch: bệnh quá mẫn tức thì (typ I)
Đặc trưng bởi hình thành khối phù lớn ở hạ bì, Có lẽ phù nền là do tăng tính thấm thành mạch gây nên bởi sự phóng thích các chất trung gian từ tế bào mast.
Bệnh sỏi thận: nguyên lý nội khoa
Sỏi bể thận có thể không có triệu chứng hoặc gây đái máu đơn thuần, tắc nghẽn có thể xảy ra ở bất cứ vị trí nào dọc theo đường tiết niệu.
Hội chứng SIADH: nguyên lý chẩn đoán và điều trị
Các nguyên nhân gây ra SIADH bao gồm các khối u, nhiễm trùng phổi, rối loạn hệ thần kinh trung ương, và thuốc.
Rối loạn hệ thần kinh tự chủ: nguyên lý chẩn đoán điều trị
Bệnh thần kinh ngoại biên ảnh hưởng đến sợi myelin và không myelin nhỏ của hệ giao cảm và đối giao cảm là nguyên nhân phổ biến nhất của suy tự chủ mạn.
Co giật và động kinh: nguyên lý chẩn đoán và điều trị
Khám tổng quát gồm tìm kiếm chỗ nhiễm trùng, chán thương, độc chất, bệnh hệ thống, bất thường thần kinh da, và bệnh mạch máu.
U lympho tiến triển nhanh
Sinh thiết chẩn đoán sớm rất quan trọng. Kiểm tra bệnh nhân khi có các triệu chứng và mô hình hướng đến bệnh. Bệnh nhân có vòng Waldeyer nên được đánh giá đường tiêu hóa cẩn thận.
Bệnh thoái hóa dạng bột ống thận: nguyên lý nội khoa
Bệnh nhân không thể toan hóa nước tiểu mặc dù nhiễm toan hệ thống; có khoảng trống anion, phản ánh một sự giảm bài tiết amoni.
Bạch cầu cấp thể lympho/u lympho: nguyên lý nội khoa
Điều trị tích cực gắn với độc tính cao liên quan đến nền suy giảm miễn dịch. Glucocorticoid làm giảm tình trạng tăng canxi máu. Khối u có đáp ứng với điều trị nhưng thường trong thời gian ngắn.
Hội chứng suy hô hấp cấp (ARDS): nguyên lý nội khoa
Phù phế nang đặc trưng nhất trong các phần phụ thuộc của phổi; gây xẹp phổi và giảm độ đàn hồi phổi. Hạ oxy máu, thở nhanh và phát triển khó thở tiến triển, và tăng khoảng chết trong phổi cũng có thể dẫn đến.
Ung thư đầu và cổ: nguyên lý nội khoa
Tổn thương vòm họng thường không tạo ra triệu chứng cho đến khi giai đoạn muộn và sau đó gây viêm tai giữa huyết thanh một bên hay nghẹt mũi hay chảy máu mũi.
Phối hợp vận động và tư thế dáng bộ
Đánh giá cử động thay đổi nhanh của ngón tay, ngón chân, nghiệm pháp ngón tay chạm mũi, Quan sát bệnh nhân khi họ đi trên đường thẳng.
Bóc tách động mạch chủ và một số bệnh lý động mạch chủ
Bóc tách động mạch chủ lên thường đi kèm với tăng huyết áp, hoại tử lớp áo giữa, hội chứng Marfan và Ehlers Danlos.
Xét nghiệm tiêu bản máu ngoại vi
Hồng cầu đa kích thước-kích thước hồng cầu không đều nhau, các tế bào khổng lồ là hậu quả của quá trình tổng hợp DNA từ tiền thân hồng cầu bị chậm lại do thiếu folate hoặc vitamin B12.
Phương pháp chẩn đoán bệnh lý hô hấp
Chụp mạch phổi có thể đánh giá hệ mạch phổi trong trường hợp có huyết khối tĩnh mạch nhưng đã được thay thế bởi CT mạch.
Các khối u ruột non
Nội soi và sinh thiết hữu dụng nhất cho các khối u ở tá tràng và đoạn gần của hỗng tràng; phương pháp khác là chụp x quang có baryt là xét nghiệm chẩn đoán tốt nhất.
Biến chứng nhồi máu cơ tim ST chênh lên
Vỡ vách liên thất và hở van hai lá cấp do thiếu máu, nhồi máu cơ nhú xảy ra trong tuần đầu tiên sau nhồi máu và có đặc điểm là suy tim sung huyết cấp với âm thổi mới xuất hiện.
Ve cắn và liệt do ve
Trong khi ve hút máu ký chủ, thì các chất tiết của nó cũng có thể gây ra các phản ứng tại chỗ, truyền nhiều tác nhân gây bệnh, dẫn đến các bệnh lý gây sốt hoặc liệt.
Viêm thực quản: nguyên lý nội khoa
Bệnh thường tự giới hạn ở bệnh nhân có hệ miễn dịch bình thường; lidocaine dạng thạch có thể làm giảm đau, ở những bệnh nhân bệnh kéo dài và suy giảm miễn dịch.
Loãng xương: nguyên lý chẩn đoán điều trị
Yếu tố nguy cơ gãy xương do loãng xương được liệt kê trong bảng, và các bệnh liên quan với chứng loãng xương được liệt kê trong bảng.
