- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Các rối loạn liên quan đến bệnh dạ dày
Các rối loạn liên quan đến bệnh dạ dày
Bệnh nhân có thể không có triệu chứng gì hoặc có khó chịu vùng thượng vị, buồn nôn, nôn ra máu hoặc đi ngoài phân đen. Xác định chuẩn đoán bằng nội soi.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Loét dạ dày
Điều trị bốn thuốc viêm dạ dày xuất huyết, loét dạ dày nhiều ổ có thể do aspirin và các thuốc NSAID khác (các thuốc mới có nguy cơ thấp vd, nabumetone và etodolac chúng không ức chế sản xuất phostaglandin ở niêm mạc dạ dày hoặc tress nặng (bỏng, nhiễm trùng, chấn thương, phẫu thuật, shock, hoặc suy gan, thận, hoặc suy gan, thận, hoặc hô hấp). Bệnh nhân có thể không có triệu chứng gì hoặc có khó chịu vùng thượng vị, buồn nôn, nôn ra máu hoặc đi ngoài phân đen. Xác định chuẩn đoán bằng nội soi.
Bảng. Điều trị phẫu thuật trong loét tá tràng

aBillroth I, nối dạ dày tá tràng; Billroth II, nối dạ dày hỗng tràng.
Loại bỏ các tác nhân gây loét và duy trì tưới máu và oxy. Dự phòng loét do stress, uống dung dịch kháng acid hằng giờ (vd Maalox 30ml), truyền tĩnh mạch kháng H2 (vd., cimetidine, 300-mg bolus + 37.5-50 mg/h ,IV), áp dụng cả hai để duy trì ph dạ dày > 4. Ngoài ra có thể dùng sucralfate slurry, 1g đường uống, mỗi 6h, không làm tăng ph dạ dày và có thể tránh nguy cơ viêm phổi hít do dung dịch kháng acid.
Pantoprazol có thể truyền tĩnh mạch để giảm acid dịch vị trong trường hợp nặng. Misoprostol, 200 μg uống ngày 4 lần, hoặc các thuốc kháng acid mạnh ( VD famotidine, 40 mg, uống ngày hai lần) có thể sử dụng với NSAIDs để ngăn ngừa loét do NSAID
Viêm dạ dày mãn tính
Hình ảnh mô học thâm nhiễm các tế bào viêm chủ yếu là lympho bào và tương bào kèm bạch cầu đa nhân trung tính thưa thớt. Ở giai đoạn sớm viêm giới hạn ở lớp dưới niêm mạc (viêm dạ dày bề mặt). Khi bệnh tiến triển, phá hủy các tuyến, gây viêm teo dạ dày. Ở giai đoạn cuối, teo dạ dày,
lớp niêm mạch mỏng và thâm nhiễm thưa thớt các tế bào viêm. Viêm dạ dày mãn tính được phân loại chủ yếu dựa vào vùng tổn thương
Viêm dạ dày type A
Tổn thương chủ yếu ở thân dạ dày và là dạng ít phổ biến. Thường không có triệu chứng, hay gặp ở người già, cơ chế miễn dịch có thể liên quan đến thiếu acid dịch vị, thiếu máu ác tính và tăng nguy cơ ung thư dạ dày (giá trị nội soi không chắc chắn). Kháng thể kháng tế bào thành xuất hiện > 90%.
Viêm dạ dày type B
Chủ yếu ở hang vị và do H. pylori. Thường không có triệu chứng, nhưng cũng có thể kèm theo khó tiêu. Có thể xuất hiện viêm teo dạ dày, teo dạ dày, nang bạch huyết dạ dày, u lympho tế bào B dạ dày. Nhiễm H. pylori khi còn trẻ hoặc bệnh cảnh suy dinh dưỡng hoặc giảm tiết acid dịch vị liên quan đến viêm toàn bộ dạ dày (bao gồm cả thân) và tăng nguy cơ ung thư dạ dày. Loại bỏ H.pylori (Bảng) thường không được khuyến kích trừ trường hợp PUD hoặc u lympho mô lympho liên quan đến niêm mạc dạ dày (MALT)
Các type đặc biệt của bệnh lý dạ dày hoặc viêm dạ dày
Bệnh lý dạ dày do rượu (xuất huyết dưới niêm mạc), bệnh Ménétrier (bệnh lý dạ dày phì đại), viêm dạ dày bạch cầu ái toan, viêm dạ dày u hạt, bệnh Crohn, sarcoid, nhiễm trùng (lao, giang mai, nấm, vi rút, ký sinh trùng), u giả lympho, xạ trị, viêm dạ dày loét
Hội Chứng Zollinger-Ellison (Z-E)
Cân nhắc trong trường hợp loét nặng, khó điều trị, vị trí loét không điển hình, hoặc kèm ỉa chảy. Khối u thường ở tụy hoặc tá tràng (dưới niêm mạch và thường nhỏ), có thể nhiều khối u đa tuyến nội tiết type (u tế bào gastrin, cường cận giáp, u tuyến yên), thường ở tá tràng, nhỏ, nhiều ở trung tâm, ít di căn tới gan hơn u dạ dày tụy nhưng thường di căn tới các hạch bạch huyết lân cận
Bảng. Các xét nghiệm chuẩn đoán phân biệt
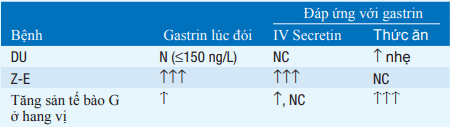
Chữ viết tắt : DU, loét tá tràng; N, bình thường; NC, không thay đổi; Z-E, Hội chứng Zollinger Ellison.
Chẩn đoán hội chứng Zollinger-Ellison
Nghi ngờ: Lượng acid nền tiết ra >15 mmol/h, tỉ lệ lượng acid nền tiết ra/tối đa >60%, nếp gấp niêm mạc rộng trên nôi soi hoặc chụp X quang.
Xác định: Nồng độ gastrin máu > 1000 ng/l hoặc tăng 200ng/l sau tiêm tĩnh mạch secretin và nếu cần thiết, tăng 400 ng/l sau tiêm tĩnh mạch calci.
Chẩn đoán phân biệt hội chứng Zollinger-Ellison
Tăng tiết acid dạ dày:
Hội chứng Z-E, tăng sản tế bào G ở hang vị hoặc cường chức năng (? do H.pylori), sau cắt dạ dày giữ lại hang vị, suy thận, cắt u ruột non, tắc dạ dày mãn tính
Bình thường hoặc giảm tiết acid dạ dày:
Thiếu máu ác tính, viêm dạ dày mãn tính, ung thư dạ dày, cắt dây X, u tế bào ưa crom
Điều trị hội chứng Zollinger-Ellison
Omeprazole (hoặc lansoprazole) bắt đầu bằng liều 60 mg đường uống vào buổi sáng, và tăng đần đến khi lượng acid dịch vị tối đa tiết ra là <10 mmol/h trước liều tiếp theo, là thuốc được lựa chọn trong suốt quá trình đánh giá và trên bệnh nhân không có chỉ định can thiệp, liều thuốc thường có thể giảm dần. Chụp nhấp nháy thụ thể stomatostatin (radiobebeled octreotide scan) là xét nghiệm nhậy cảm nhất để phát hiện khối u nguyên phát và di căn, có thể bổ sung bằng siêu âm nội soi. Mở bụng thăm dò kèm cắt bỏ khối u nguyên phát và khối di căn đơn độc được thực hiện khi có thể. Ở bệnh nhân bị MEN1, khối u thường là đa ổ và không thể cắt bỏ, đầu tiên điều trị cường giáp (tăng gastrin máu có thể được cải thiện). Trong các trường hợp khối u không thể cắt bỏ, cắt siêu chọn lọc dây X đến các tế bào thành có thể giúp tăng cường kiểm soát loét bằng thuốc. Hóa trị được sử dụng cho các khối u di căn để kiểm soát triệu chứng (vd streptozocin, 5-fluorouracil, doxorubicin, hoặc interferon α) tỉ lệ đáp ứng một phần chiếm tới 40%.
Hiệu quả của các thuốc mới trong u thần kinh nội tiết tụy vẫn chưa được đánh giá.
Bài viết cùng chuyên mục
U lympho tiến triển nhanh
Sinh thiết chẩn đoán sớm rất quan trọng. Kiểm tra bệnh nhân khi có các triệu chứng và mô hình hướng đến bệnh. Bệnh nhân có vòng Waldeyer nên được đánh giá đường tiêu hóa cẩn thận.
Tiếp cận theo dõi monitor: nguyên lý nội khoa
Các sai sót y khoa thường xảy ra ở ICU. Các tiến bộ về kĩ thuật cho phép nhiều bệnh nhân ít hoặc không có cơ hội phục hồi có nhiều cơ hội hơn khi nằm ở ICU.
Buồn ngủ ngày quá mức
Phân biệt sự buồn ngủ do sự mệt mỏi chủ quan của người bệnh có thể khó khăn. Đo thời gian ngủ ngày có thể thực hiện ở phòng thí nghiệm kiểm tra các giấc ngủ ban ngày.
Nhiễm khuẩn tiết niệu: nguyên lý nội khoa
Yếu tố nguy cơ của viêm bàng quang cấp gồm sử dụng màng ngăn diệt tinh trùng gần đây, quan hệ tình dục thường xuyên, tiền sử nhiễm trùng tiết niệu.
Nhồi máu cơ tim ST chênh lên (STEMI)
Troponins T và I cơ tim khá đặc hiệu trong tổn thương cơ tim và là hai chỉ dấu được ưu tiên sử dụng để chẩn đoán nhồi máu cơ tim cấp. Nồng độ hai chỉ dấu này tăng kéo dài trong 7 đến 10 ngày.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Tăng kali máu: nguyên lý nội khoa
Trong phần lớn các trường hợp, tăng Kali máu là do giảm bài tiết K+ ở thận. Tuy nhiên, tăng K+ nhập vào qua ăn uống có thể gây ảnh hưởng lớn đến những bệnh nhân dễ nhạy cảm.
Rắn độc cắn: nguyên lý nội khoa
Nọc độc rắn là một hợp chất hỗn hợp phức tạp của nhiều men và các chất khác tác dụng tăng tính thấm thành mạch, gây hoại tử mô, ảnh hưởng đến quá trình đông máu.
Khối thượng thận được phát hiện ngẫu nhiên
Chọc hút bằng kim nhỏ hiếm khi được chỉ định và chống chỉ định tuyệt đối nếu nghi ngờ u tủy thượng thận.
Khó tiêu: nguyên lý nội khoa
Sự hiện diện của các triệu chứng khó nuốt, nuốt đau, giảm cân không giải thích được, nôn ói tái phát dẫn đến mất nước, mất máu tiềm ẩn hoặc nhiều, hoặc có một khối u sờ được.
Suy gan cấp: nguyên lý chẩn đoán điều trị
Vàng da đậm, rối loạn đông máu, chảy máu, suy thận, rối loạn kiềm toan, giảm glucose máu, viêm tụy cấp, suy tuần hoàn hô hấp, nhiễm trùng.
Hội chứng Sjogren: nguyên lý chẩn đoán và điều trị
Một rối loạn miễn dịch đặc trưng bởi sự phá hủy tiến triển tế bào lympho của các tuyến ngoại tiết thường dẫn đến triệu chứng khô mắt và miệng.
Tiếp cận bệnh nhân hỗ trợ thở máy: nguyên lý nội khoa
Bệnh nhân có bệnh nặng thường được chỉ định thở máy. Trong thời gian hồi sức ban đầu, những nguyên tắc tiêu chuẩn của hỗ trợ tim mạch nâng cao nên được theo dõi.
Bệnh Wilson: nguyên lý chẩn đoán điều trị
Tiêu chuẩn vàng để chẩn đoán là mức độ đồng cao khi sinh thiết gan, Xét nghiệm di truyền thường không được làm vì rất nhiều loại đột biến.
Chọc dịch màng bụng: nguyên lý nội khoa
Đối với một chọc lớn khối lượng, hệ thống hút trực tiếp vào thùng chứa chân không lớn sử dụng kết nối ống là một lựa chọn thường được sử dụng.
Tăng cholesterol và triglyceride
Nồng độ cả triglyceride và cholesterol cao là do nồng độ cả VLDL và LDL cao hoặc các hạt VLDL còn sót lại.
Rối loạn cương dương: rối loạn hệ sinh sản nam giới
Tiền sử cương dương buổi sáng sớm hoặc đêm là hữu ích cho việc phân biệt cương dương sinh lý với rối loạn cương dương do tâm lý.
Một số bệnh rối loạn xương
Điều trị bệnh lý nền đường ruột, NSAIDs có thể làm giảm các triệu chứng ở khớp nhưng có thể làm bùng phát bệnh đường ruột.
Tăng natri máu: nguyên lý nội khoa
Ở bệnh nhân có tăng Natri máu do thận mất H2O, rất quantrọng trong xác định số lượng nước mất đang diễn ra hằng ngày ngoài việc tính toán lượng H2O thâm hụt.
Thuyên tắc phổi và huyết khối tĩnh mạch sâu
Huyết khối tĩnh mạch sâu thường có biểu hiện khó chịu tăng dần ở bắp chân. Đối với thuyên tắc phổi, khó thở là triệu chứng hay gặp nhất.
Suy tuyến yên: nguyên lý chẩn đoán và điều trị
Chẩn đoán sinh hóa của suy tuyến yên được thực hiện bằng cách chứng minh nồng độ hormon tuyến yên thấp hoặc không phù hợp với bình thường.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Hạ và tăng magie máu: nguyên lý chẩn đoán điều trị
Giảm Mg huyết thường do những rối loạn ở thận hoặc phân phối Mg ở ruột và được phân loại như nguyên phát hoặc thứ phát.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Viêm ruột: nguyên lý nội khoa
Phình đại tràng, thủng đại tràng, nguy cơ ung thư liên quan đến mức độ và thời gian viêm đại tràng, thường xuất hiện trước hoặc cùng với loạn sản.
