- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh viêm mạch: nguyên lý chẩn đoán điều trị
Bệnh viêm mạch: nguyên lý chẩn đoán điều trị
Hội chứng viêm mạch duy nhất có thể rất khác biệt với các đặc điểm lâm sàng, mức độ nghiêm trọng của bệnh, mô học và điều trị.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa và bệnh sinh
Một quá trình bệnh học lâm sàng được đặc trưng bởi tình trạng viêm và tổn thương của mạch máu, làm tổn thương lòng mạch, và dẫn đến thiếu máu cục bộ. Biểu hiện lâm sàng phụ thuộc vào vị trí và kích thước của mạch máu bị ảnh hưởng. Hầu hết các hội chứng viêm mạch xuất hiện qua trung gian cơ chế miễn dịch. Có thể nguyên phát hoặc là triệu chứng duy nhất của một bệnh hoặc thứ phát sau tiến trình của bệnh khác. Hội chứng viêm mạch duy nhất có thể rất khác biệt với các đặc điểm lâm sàng, mức độ nghiêm trọng của bệnh, mô học và điều trị.
Những hội chứng
Bệnh viêm u hạt đa mạch (bệnh u hạt Wegener)
Viêm mạch u hạt của đường hô hấp trên và dưới đều có kèm viêm cầu thận; tổn thương đường hô hấp trên ảnh hưởng tới mũi và xoang có thể gây chảy máu và mủ ở mũi, loét niêm mạc, thủng vách mũi, và phá hủy sụn (biến dạng gãy mũi). Bệnh ở phổi có thể không có triệu chứng hoặc gây ho, ho máu, khó thở; bệnh ở mắt có thể xảy ra; viêm cầu thận có thể tiến triển nhanh và không có triệu chứng và có thể dẫn đến suy thận.
Hội chứng Churg-Strauss
Viêm mạch u hạt của nhiều hệ thống cơ quan, đặc biệt là phổi; đặc trưng bởi hen, tăng bạch cầu ái toan ngoại vi, thâm nhiễm bạch cầu ở mô; viêm cầu thận có thể xảy ra.
Viêm đa động mạch nút (PAN)
Xảy ra ở các động mạch cơ trung bình; thường kết hợp với phình mạch máu trên x-quang; thường ảnh hưởng đến động mạch thận, gan, đường tiêu hóa, thần kinh ngoại biên, da, tim; có thể kết hợp với viêm gan B.
Viêm đa vi mạch
Viêm các mạch máu nhỏ có thể ảnh hưởng tới cầu thận và phổi; các mạch máu trung bình cũng có thể bị ảnh hưởng.
Viêm động mạch tế bào khổng lồ
Viêm của các động mạch cỡ trung bình và lớn; chủ yếu liên quan đến động mạch thái dương nhưng viêm ở các mạch lớn và toàn thân có thể xảy ra; các triệu chứng bao gồm đau đầu, đau hàm/lưỡi khi nhai, da đầu nhạy cảm, sốt, triệu chứng cơ xương (đau đa cơ do thấp khớp); mù đột ngột do bệnh xảy ra ở các mạch máu mắt như một biến chứng đáng sợ.
Bệnh viêm động mạch Takayasu
Viêm các động mạch lớn chủ yếu là cung động mạch chủ và các nhánh của nó; gặp nhiều nhất ở phụ nữ trẻ; biểu hiện với triệu chứng viêm và thiếu máu cục bộ ở tay và cổ, triệu chứng viêm toàn thân, trào ngược động mạch chủ.
Ban xuất huyết Schönlein-Henoch
Đặc trưng bởi sự tham gia của da, đường tiêu hóa và thận; gặp nhiều hơn ở trẻ em; có thể tái phát sau khi đã thuyên giảm.
Viêm mạch tăng cryoglobulin máu
Đa số các trường hợp liên quan đến bệnh viêm gan C khi phản ứng miễn dịch bất thường dẫn đến hình thành cryoglobulin; đặc trưng bởi viêm mạch ở da, viêm khớp, bệnh thần kinh ngoại biên và viêm cầu thận.
Viêm mạch ở da tự phát
Được định nghĩa là viêm các mạch máu của hạ bì; do các bệnh lý nền >70% các trường hợp (xem “Hội chứng viêm mạch thứ phát”, bên dưới) với 30% xảy ra một cách tự phát.
Hội chứng viêm mạch hỗn hợp
Bệnh Kawasaki (hội chứng da niêm mạc và hạch lympho).
Viêm mạch khu trú của hệ thống thần kinh trung ương.
Hội chứng Behçet.
Hội chứng Cogan.
Hội chứng viêm đa mạch chồng lấp.
Hội chứng viêm mạch thứ phát
Viêm mạch do thuốc.
Bệnh huyết thanh.
Viêm mạch kết hợp với bệnh nhiễm trùng, bệnh ác tính, bệnh thấp.
Lượng giá
Hỏi bệnh sử và thăm khám tỉ mỉ - đặc biệt là các biểu hiện thiếu máu cục bộ và dấu hiệu/triệu chứng của viêm hệ thống.
Xét nghiệm - quan trọng trong việc đánh giá các cơ quan: công thức máu toàn bộ, tốc độ máu lắng, kiểm tra chức năng thận, phân tích nước tiểu. Để loại trừ các bệnh khác: kháng thể kháng nhân, yếu tố thấp, kháng thể kháng màng đáy cầu thận, huyết thanh viêm gan B/C, HIV.
Tự kháng thể kháng bạch cầu đa nhân (ANCA) - kết hợp với bệnh viêm u hạt đa mạch (bệnh u hạt Wegener), viêm đa vi mạch, và một số bệnh nhân có hội chứng Churg-Strauss; sự có mặt của ANCA là bổ trợ và không nên được sử dụng thay thế cho sinh thiết để chẩn đoán hoặc hướng dẫn điều trị.
X-quang - nên làm x-quang ngực kể cả khi không có triệu chứng.
Chẩn đoán - thường chỉ có thể chẩn đoán bằng động mạch đồ hoặc sinh thiết các cơ quan bị ảnh hưởng.
Chẩn đoán phân biệt
Được gợi ý bởi các biểu hiện ở cơ quan. Trong nhiều trường hợp bao gồm nhiễm trùng và u, phải được loại trừ trước khi bắt đầu liệu pháp ức chế miễn dịch. Cần xem xét với các bệnh giống với viêm mạch.
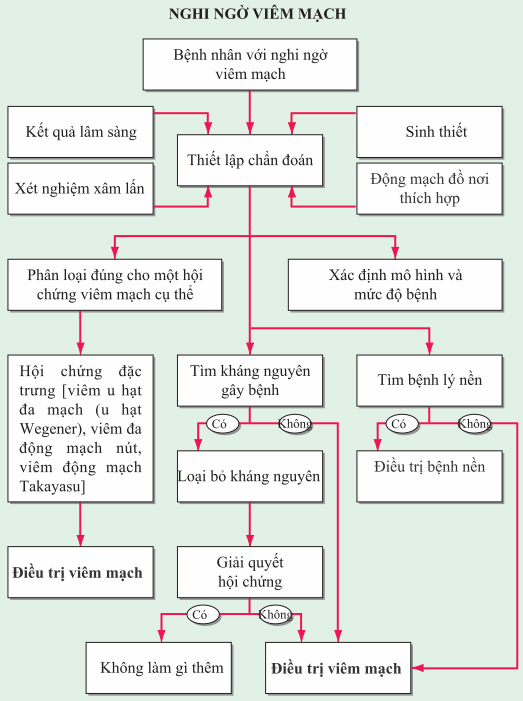
Hình. Thuật toán cho việc tiếp cận với một bệnh nhân nghi ngờ chẩn đoán viêm mạch.
Điều trị
Điều trị dựa vào hội chứng viêm mạch cụ thể và mức độ nghiêm trọng của các biểu hiện của nó. Liệu pháp ức chế miễn dịch nên tránh dùng trong bệnh hiếm khi gây rối loạn chức năng hệ thống cơ quan không thể phục hồi hoặc không đáp ứng với các tác nhân như vậy (Viêm mạch ở da khu trú). Thuốc kháng virus đóng một vai trò quan trọng trong điều trị viêm mạch có kèm viêm gan B/C. Glucocorticoid đơn thuần có thể kiểm soát viêm động mạch tế bào khổng lồ và viêm động mạch Takayasu. Liệu pháp kết hợp Glucocorticoid với thuốc ức chế miễn dịch khác là đặc biệt quan trọng trong các hội chứng với sự tham gia của hệ thống cơ quan đe dọa tính mạng, đặc biệt là viêm cầu thận hoạt động. Các thuốc thường được dùng là:
Prednison ban đầu 1 (mg/kg)/ngày, sau giảm dần.
Cyclophosphamid 2 (mg/kg)/ngày, chỉnh liều để tránh giảm nặng bạch cầu. Uống vào buổi sáng với nhiều nước là quan trọng để giảm thiểu độc tính với bàng quang. Cyclophosphamid tĩnh mạch (15 mg/kg 3 liều mỗi 2 tuần sau đó cho mỗi 3 tuần) cũng có thể làm thuyên giảm bệnh nhưng tỉ lệ tái phát lại cao hơn. Điều trị nên giới hạn từ 3 - 6 tháng sau đó chuyển sang điều trị bảo tồn với Methotrexat hoặc Azathioprin.
Rituximab 375 (mg/m2)/tuần trong 4 tuần. Hiệu quả như Cyclophosphamid để làm thuyên giảm bệnh viêm đa mạch u hạt (u hạt Wegener) hoặc viêm đa vi mạch. Tỉ lệ tái phát, an toàn lâu dài, tần số nhắc lại liều còn chưa rõ.
Methotrexat dùng hàng tuần với liều đến 25 mg/tuần có thể làm thuyên giảm bệnh viêm đa mạch u hạt (u hạt Wegener) hoặc viêm đa vi mạch ở bệnh nhân không có bệnh đe dọa tính mạng tức thì hoặc không thể dùng được Cyclophosphamid. Nó cũng có thể được dùng để duy trì sự thuyên giảm sau khi đáp ứng với Cyclo-phosphamid.
Không thể dùng khi có suy thận hoặc bệnh gan mạn.
Azathioprin 2 (mg/kg)/ngày. Ít hiệu quả khi điều trị bệnh đang hoạt động nhứng hữu ích khi duy trì sự thuyên giảm sau khi đáp ứng với Cyclophosphamid.
Mycophenolat mofetil 1000 mg 2 lần/ngày. Ít tác dụng hơn Azathioprin để suy trì sự thuyên giảm nhưng có thể dùng cho bệnh nhân không thể dùng hoặc tái phát bệnh khi dùng Methotrexat và Azathioprin.
Tách huyết tương có thể có vai trò bổ trợ trong viêm cầu thận tiến triển nhanh.
Bảng. NHỮNG BỆNH CẢNH GIỐNG VIÊM MẠCH
Các bệnh nhiễm trùng
Viêm nội tâm mạc nhiễm khuẩn
Nhiễm khuẩn lậu lan tỏa
Sốt thung lũng
Giang mai
Bệnh lyme
Sốt phát ban vùng núi đá
Bệnh Whipple
Bệnh đông máu/huyết khối vi mạch
Hội chứng kháng thể kháng phospholipid
Ban xuất huyết giảm tiểu cầu huyết khối
U
U nhầy tâm nhĩ
U lympho
Ung thư
Do độc tính của thuốc
Cocain
Amphetamin
Ergot alkalois
Methysergide
Arsen
Bệnh sarcoid
Bệnh xơ vữa tắc mạch
Bệnh kháng thể kháng màng đáy cầu thận (hội chứng Goodpasture)
Bệnh thoái hóa dạng bột
Migraine
Bài viết cùng chuyên mục
Hội chứng tĩnh mạch chủ trên ở bệnh nhân ung thư
Xạ trị là lựa chọn điều trị đới với ung thư phổi không tế bào nhỏ, kết hợp hóa trị với xạ trị có hiệu quả trong ung thư phổi tế bào nhỏ và u lympho.
Tiếp cận bệnh nhân sốc: nguyên lý nội khoa
Mặc dù hạ huyết áp thì thường thấy được trong sốc, nhưng không có một ngưỡng huyết áp riêng nào để xác định được sốc. Sốc có thể là do giảm lưu lượng máu.
Chụp cắt lớp vi tính (CT): nguyên lý nội khoa
CT của não là một kiểm tra quan trọng trong việc đánh giá một bệnh nhân với những thay đổi trạng thái tâm thần để loại trừ các thực thể như chảy máu nội sọ, hiệu ứng khối.
Tắc nghẽn đường tiết niệu: nguyên lý nội khoa
Trong số bệnh nhân bệnh nặng hơn, tắc nghẽn niệu quản do u là phổ biến nhất và liên quan đến nguyên nhân gây tắc nghẽn đường tiết niệu.
Suy hô hấp: nguyên lý nội khoa
Suy hô hấp tăng cacbondioxit do giảm thông khí phút và/hoặc tăng khoảng chết sinh lý. Trình trạng chung liên quan với suy hô hấp tăng cacbondioxit gồm bệnh lý thần kinh cơ.
Bệnh lắng đọng canxi pyrophosphat dihydrat (CPPD): bệnh giả gout
Các tinh thể được cho rằng không hình thành từ dịch khớp mà có thể rơi từ sụn khớp vào trong khe khớp, nơi chúng bị thực bào bởi các bạch cầu đa nhân trung tính.
Giãn phế quản: nguyên lý nội khoa
Chẩn đoán giãn phế quản phụ thuộc vào biểu hiện lâm sàng, khi có các đấu hiệu Xquang phù hợp, ví dụ như hình ảnh đường ray, dấu hiệu vòng nhẫn.
Phù phổi độ cao
Phù phổi không do nguyên nhân tim mạch biểu hiện là co mạch phổi không đều dẫn đến tăng tái tưới máu quá mực ở một vài nơi. Giảm giải phóng nitric oxide do giảm oxy huyết.
Thoái hóa khớp: nguyên lý chẩn đoán điều trị
Tỉ lệ hiện hành của thoái hóa khớp tương quan rõ rệt với tuổi, và bệnh phổ biến ở nữ giới hơn là nam giới.
Sụt cân: nguyên lý nội khoa
Hỏi bệnh sử có các triệu chứng đường tiêu hoá, gồm khó ăn, loạn vị giác, khó nuốt, chán ăn, buồn nôn, và thay đổi thói quen đi cầu. Hỏi lại tiền sử đi du lịch, hút thuốc lá, uống rượu.
Giảm bạch cầu: nguyên lý nội khoa
Ngoài các ổ nhiễm trùng thông thường, cần xem xét các xoang cạnh mũi, khoang miệng gồm cả răng và lợi, vùng hậu môn trực tràng; điều trị kinh nghiệm với các kháng sinh phổ rộng.
Hội chứng SIADH: nguyên lý chẩn đoán và điều trị
Các nguyên nhân gây ra SIADH bao gồm các khối u, nhiễm trùng phổi, rối loạn hệ thần kinh trung ương, và thuốc.
Buồn ngủ ngày quá mức
Phân biệt sự buồn ngủ do sự mệt mỏi chủ quan của người bệnh có thể khó khăn. Đo thời gian ngủ ngày có thể thực hiện ở phòng thí nghiệm kiểm tra các giấc ngủ ban ngày.
Mất thị lực từ từ
U thần kinh thị hoặc u giao thoa thị giác tương đối hiếm, nhưng thường không phát hiện ra vì chúng gây mất thị lực từ từ và ít khi tìm ra khi khám lâm sàng, ngoại trừ có mờ đĩa thị.
Bệnh tủy sống: nguyên lý chẩn đoán điều trị
Những chỉ điểm tương đối mức độ của sang thương gồm vị trí của mức cảm giác, nhóm tăng cảm đau ở phần trên của các rối loạn cảm giác cuối.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Tiếp cận bệnh nhân chèn ép tủy sống
Trên những bệnh nhân có triệu chứng tuỷ sống, bước đầu tiên là loại trừ chèn ép do khối u có thể điều trị được. Bệnh lý chèn ép thường có các dấu hiệu cảnh báo.
Thiếu máu do giảm sinh hồng cầu
Thiếu máu do giảm sinh hồng cầu là một trong những tình trạng thiếu máu phổ biến. Hình thái hồng cầu thường bình thường chỉ số hồng cầu lưới thấp.
Hạ natri máu: nguyên lý nội khoa
Đáng chú ý, hạ Natri máu thường do nhiều yếu tố, trên lâm sàng có những yếu tố kích thích giảm áp suất thẩm thấu có thể làm tiết AVP và tăng nguy cơ hạ Natri máu.
Động kinh: nguyên lý nội khoa
Các nguyên nhân chủ yếu của GCSE là không sử dụng đúng hoặc cai thuốc chống động kinh, các rối loạn chuyển hóa, ngộ độc thuốc, nhiễm trùng hệ thần kinh trung ương.
Đa hồng cầu: nguyên lý nội khoa
Đa hồng cầu nguyên phát phân biệt với đa hồng cầu thứ phát qua lách to, tăng bạch cầu, tăng tiểu cầu, và tăng nồng độ vitamin B12, và giảm nồng độ erythropoietin.
Hạ thận nhiệt: nguyên lý nội khoa
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn.
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Mất ngôn ngữ: nguyên lý nội khoa
Mặc dù các lời nói nghe có vẻ đúng ngữ pháp, hài hòa và trôi chảy, nhưng hầu như là không hiểu được do lỗi về cách dùng từ, cấu trúc, thì và có các lỗi loạn dùng từ ngữ.
U tuyến tiền liệt: nguyên lý nội khoa
Bệnh nhân không triệu chứng thường không đòi hỏi điều trị, và các biến chứng của tắc nghẽn đường dẫn niệu như không có khả năng tiểu, suy thận, nhiễm trùng đường tiết niệu.
