- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Loét dạ dày tá tràng (PUD): nguyên lý nội khoa
Loét dạ dày tá tràng (PUD): nguyên lý nội khoa
Hàng rào niêm mạch tá tràng bị xâm nhập bởi các tác động động hại của H, pylori ở vùng chuyển tiếp dạ dày, nguyên nhân do tăng tiết acid dịch vị hoặc hội chứng dạ dày rỗng nhanh chóng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Loét dạ dày tá tràng xảy ra phổ biến nhất ở hành tá tràng (loét tá tràng, DU) và dạ dày ( loét dạ dày, GU). Nó có thể xảy ra ở thực quản, ống môn vị, quai tá tràng, hỗng tràng, túi thừa Mackel. Nguyên nhân của loét dạ dày tá tràng là do yếu tố “tấn công” ( dịch acid dạ dày, pepsin) lấn áp yếu tố “ bảo vệ” (dịch nhầy dạ dày, bicarbonate, vi tuần hoàn, prostaglandin, hàng rào niêm mạc), và do ảnh hưởng của Helicobacter pylori.
Nguyên nhân và yếu tố nguy cơ
H. pylori là xoắn khuẩn sản xuất ra urease ở hang vị ở 100% bệnh nhân bị DU và 80% bệnh nhân bị GU. Nó còn tìm thấy ở người bình thường (tỉ lệ tăng theo tuổi) và các nước có tình trạng kinh tế xã hội kém phát triển.
H. pylori có bằng chứng mô học là viêm dạ dày mãn tính hoạt động, trong nhiều năm có thể dẫn đến viêm teo dạ dày và ung thư dạ dày. Nguyên nhân chính gây loét (không do H. pylori) là thuốc chống viêm không steroid (NSAIDs). Có ít hơn 1% do u dạ dày (hội chứng Zollinger -Eliioson). Các yếu tố nguy cơ khác gồm: di truyền ( ? tăng số lượng tế bào thành), hút thuốc, tăng calci huyết, bệnh tế bào mast, nhóm máu O (kháng thể liên kết với H. pylori). Các nguyên nhân vẫn chưa được chứng minh : stress, cofee, rượu
Loét tá tràng
Tăng tiết nhẹ acid dạ dày là kết quả của (1) tăng giải phóng gastrin, do (a) kích thích tế bào G ở hang vị bởi các cytokin được giải phóng từ tế bào viêm và (b) giảm sản xuất somatostatin từ tế bào D, cả hai đều gây ra do nhiễm H. pylori, và (2) đáp ứng tiết acid quá mức từ gastrin do tăng số lượng tế bào thành từ việc kích thích gastrin. Các đáp ứng này để nhanh chóng loại bỏ H. pylori. Tuy nhiên, ở một số bệnh nhân có tăng tiết nhẹ acid dạ dày sau khi đã diệt trừ H.pylori, có thể do tăng tiết acid dạ dày, một phần bởi nguên nhân di truyền. Nhiễm H.pylori có thể làm tăng pepsinogen huyết.
Hàng rào niêm mạch tá tràng bị xâm nhập bởi các tác động động hại của H, pylori ở vùng chuyển tiếp dạ dày, nguyên nhân do tăng tiết acid dịch vị hoặc hội chứng dạ dày rỗng nhanh chóng (rapid gastric emptying). Các yếu tố nguy cơ khác bao gồm glucocorticoid, NSAIDs, suy thận mạn, ghép thận, xơ gan, bệnh phổi mãn tính.
Loét dạ dày
Nguyên nhân chính là H. pylori. Mức độ tiết acid dịch vị bình thường hoặc giảm, có thể phản ánh nhiễm H. pylori ở giai đoạn sớm hơn DU.
Viêm dạ dày có thể do vai trò của trào ngược tá tràng (bao gồm dịch mật).
Sử dụng NSAID hoặc salicylate thường xuyên có thể chiếm tới 15-30% bệnh nhân GU và tăng nguy cơ chảy máu, thủng dạ dày.
Tiếp cận bệnh nhân loét dạ dày
Chưa có phương pháp tối ưu. Xét nghiệm huyết thanh H.pylori và điều trị, nếu xuất hiện, có thể là phương pháp hiệu quả tích kiệm. Các phương pháp khác bao gồm, thuốc kháng acid, nội soi khi điều trị thất bại, hoặc nội soi ngay từ đầu trong tất cả các trường hợp.
Biểu hiện lâm sàng
Loét tá tràng
Đau rát vùng thượng vị sau ăn từ 90 phút đến 3h, thường về đêm, giảm khi ăn.
Loét dạ dày
Thay đổi thói quen ăn uống. Đau rát vùng thượng vị có thể tồi tệ hơn do hoặc liên quan đến thức ăn, chán ăn, sút cân (chiếm 40%). Các triệu chứng tương tự có thể xuất hiện ở người không có loét dạ dày (”khó tiêu không loét”), đáp ứng kém với điều trị.
Biến chứng
Chảy máu, tắc, xâm nhiễm gây viêm tụy cấp, thủng, khó chữa.
Chuẩn đoán
Loét tá tràng
Nội soi hoặc chụp X quang barit đường tiêu hóa trên.
Loét dạ dày
Nội soi thích hợp hơn để loại trừ các ổ loét ác tính (bàn chải tế bào học, kép sinh thiết thành ổ loét ≥6). Các biểu hiện của chụp X quang cho thấy ổ loét ác tính là, loét gới hạn bởi một khối, không có những nếp tỏa ra từ thành ổ loét, ổ loét rộng ( >2.5 - 3 cm)
Phát hiện H. Pylory
Phát hiện kháng thể trong huyết thanh (rẻ tiền, được ưa chuộng khi không yêu cầu nội soi); test nhanh urea trong sinh thiết hang vị (khi thực hiện nội soi). Test ure qua hơi thở được sử dụng để xác định đã loại bỏ H. pylori, nếu cần thiết. Tìm kháng nguyên trong phân là nhậy cảm, đặc hiệu và không tốn kém.
Điều trị loét dạ dày
Mục tiêu
Giảm đau, chữa lành, ngăn ngừa biến chứng, ngăn ngừa tái phát. Đối với GU, loại trừ các nguyên nhân ác tính (theo dõi trên nội soi). Chế độ ăn hạn chế là không cần thiết đối với các loại thuốc hiện hành, ngừng NSAID, hút thuốc lá có thể ngăn chặn quá trình lành của vết loét và nên dừng lại. Loại bỏ H.pylori làm giảm đáng kể tỉ lệ loét tái phát và là chỉ định trong tất cả trường hợp DU và GU có liên quan đến H. pylori (Bảng). Kháng acid thường bao gồm trong chỉ định. Tỉ lệ tái nhiễm <1%/ năm. Các thuốc tiêu chuẩn ( kháng H2 sucralfate, kháng acid) chữa lành 80 -90% loét tá tràng và 60% loét dạ dày trong 6 tuần, bệnh chữa lành nhanh hơn với omeparazol (20mg/d).
Bảng. Xét nghiệm phát hiện H. Pylori
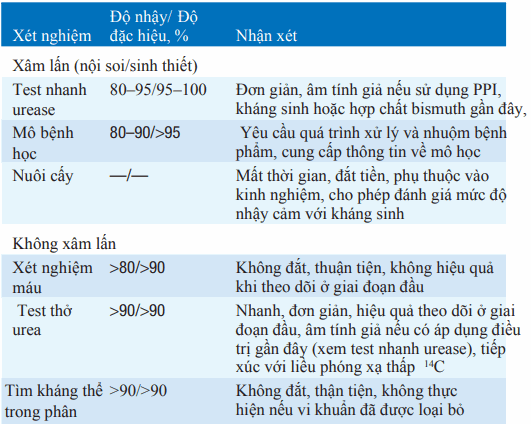
Viết tắt: PPI, thuốc ức chế bơm proton.
Phẫu thuật. Được thực hiện khi có biến chứng (chảy máu liên tục hoặc tái phát, thủng, tắc) hoặc, bất thường, không điều trị được (bệnh nhân tiếp tục sử dụng NSAID và u dạ dày).Trong Du, xem Bảng.Trong GU, thực hiện cắt một phần dạ dày.
Biến chứng phẫu thuật. (1) Tắc quai ruột đến (Billroth II), (2) Viêm dạ dày trào ngược mật, (3)Hội chứng dumping (Dạ dày rỗng nhanh chóng kèm theo đau bụng + rối loạn vận mạch sau ăn) (4) ỉa chảy sau cắt thần kinh phế vị, (5) dị vật, (6) thiếu máu (kém hấp thu sắt, vitamin B12, folate ), (7) kém hấp thu (nghèo dịch dạ dày, dịch tuy, mật, phát triển quá mức của vi khuẩn;), (8) Loãng xương giảm mật độ xương (kém hấp thu vitamin D và Ca), (9) Ung thư còn sót .
Bảng. Các phác đồ khuyến cáo để loại trừ H. pylori
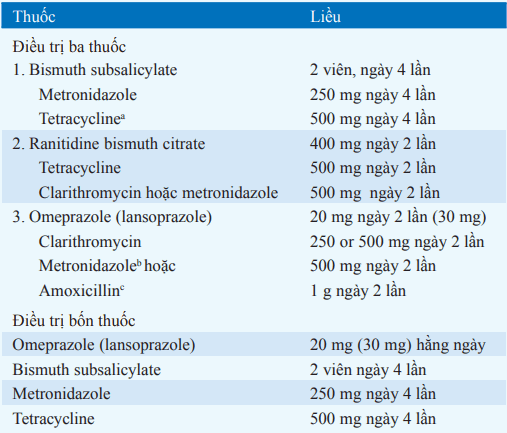
aThay thế: sử dụng đóng góisẵn của Helidac.
bThay thế:sử dụng đóng góisẵn của Prevpac.
cSử dụng metronidazol hoặc amoxicillin, không sử dụng cả hai.
Bài viết cùng chuyên mục
Sốc phản vệ: nguyên lý nội khoa
Thời gian khởi phát rất đa dạng, nhưng các triệu chứng thường xảy ra trong khoảng vài giấy đến vài phút sau phơi nhiễm với kháng nguyên dị ứng.
Phương pháp khám và vị trí thần kinh
Dữ liệu lâm sàng có được từ khám thần kinh cộng với bệnh sử chi tiết giúp biết được vị trí giải phẫu mà giải thích tốt nhất những dấu chứng lâm sàng.
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Siêu âm: nguyên lý nội khoa
Nó nhạy và đặc hiệu hơn CT scan trong đánh giá bệnh lý túi mật. Có thể dễ dàng xác định kích thước của thận ở bệnh nhân suy thận và có thể loại trừ sự hiện diện của ứ nước.
Nhiễm khuẩn tai ngoài: nguyên lý nội khoa
Điều trị đòi hỏi phải dùng kháng sinh hoạt động toàn thân chống lại các tác nhân gây bệnh phổ biến nhất, Pseudomonas aeruginosa và S. aureus, và thường bao gồm một penicilin.
Bệnh hậu môn trực tràng và đại tràng
Các bất thường gồm thay đổi nhu động ruột lúc nghỉ và trong đáp ứng với stress thuốc cholinergic, cholecystokinin, thay đổi nhu động ruột non, tăng cảm giác tạng.
Vô sinh nam: rối loạn hệ sinh sản nam giới
Kích thước và độ chắc của tinh hoàn có thể bất thường, và giãn tĩnh mạch thừng tinh có thể thấy rõ ràng khi sờ nắn.
Xơ gan mật tiên phát: nguyên lý chẩn đoán điều trị
Hội chứng Sjogren, bệnh mạch collagen, viêm tuyến giáp, viêm cầu thận, thiếu máu ác tính, toan hóa ống thận.
Sốc nhiễm trùng với các biểu hiện ở da
Biểu hiện bóng xuất huyết với hoại tử và loét trung tâm và một vành ban đỏ trên bệnh nhân sốc nhiễm trùng do Pseudomonas aeruginosa hoặc Aeromonas hydrophila.
Tăng cholesterol và triglyceride
Nồng độ cả triglyceride và cholesterol cao là do nồng độ cả VLDL và LDL cao hoặc các hạt VLDL còn sót lại.
Suy tuyến yên: nguyên lý chẩn đoán và điều trị
Chẩn đoán sinh hóa của suy tuyến yên được thực hiện bằng cách chứng minh nồng độ hormon tuyến yên thấp hoặc không phù hợp với bình thường.
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Viêm khớp phản ứng: nguyên lý chẩn đoán và điều trị
Viêm khớp phản ứng liên quan đến viêm khớp cấp tính không có mủ đang có biến chứng nhiễm trùng nơi khác trong cơ thể.
Chọc dò màng phổi: nguyên lý nội khoa
Chọc từ phía sau là vị trí ưa thích để chọc dò. Chọn vị trí thuận lợi thì dễ dàng cho cả bệnh nhân và bác sĩ. Bệnh nhân nên ngồi ở góc giường, gập người ra trước, 2 tay ôm gối.
Khối u gan: nguyên lý nội khoa
Phẫu thuật cắt bỏ hoặc ghép gan là quan điểm điều trị nhưng hiếm khi thành công. Điều trị khối u bằng sóng cao tần có thể gây hồi quy các khối u nhỏ.
Tiếp cận cấp cứu bệnh lý nhiễm trùng
Mặc dù các biểu hiện lâm sàng thường không đặc hiệu, các nhà lâm sàng nên loại trừ yếu tố kèm theo khi hỏi bệnh trực tiếp để giúp xác định các yếu tố nguy cơ đối với những nhiễm trùng chuyên biệt.
Dùng Glucocorticoids trên lâm sàng
Những tác dụng phụ có thể được giảm thiểu bằng cách lựa chọn cẩn thận steroid, liều tối thiểu, và điều trị cách ngày hoặc gián đoạn.
Tiếp cận bệnh nhân bị bệnh thận: nguyên lý nội khoa
Việc tiếp cận bệnh nhân bị bệnh thận, bắt đầu với sự phát hiện các hội chứng đặc biệt, trên cơ sở các kết quả.
Một số rối loạn thần kinh sọ
Một số rối loạn thần kinh sọ, rối loạn cảm giác mùi, đau thần kinh thiệt hầu, nuốt khó và khó phát âm, yếu cổ, liệt lưỡi.
Say độ cao: nguyên lý nội khoa
Bệnh não có đặc điểm nổi bật là thất điều và thay đổi ý thức kèm tổn thương não lan tỏa nhưng nói chung không có dấu hiệu thần kinh khu trú.
Bệnh Parkinson: nguyên lý chẩn đoán và điều trị
Hầu hết các trường hợp bệnh Parkinson là tự phát và không rõ nguyên nhân, sự thoái hoá của các neuron của vùng đặc chất đen ở não giữa dẫn đến việc thiếu dopamin.
Lách to: nguyên lý nội khoa
Dòng máu chảy qua lách cho phép lọc được mầm bệnh từ máu và duy trì việc kiểm soát chất lượng hồng cầu-chúng bị phá huỷ khi già và không biến dạng, và các thể vùi nội bào.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Bệnh van tim: nguyên lý nội khoa
Triệu chứng thường xảy ra ở độ tuổi 40, nhưng hẹp van hai lá thường gây mất chức năng nặng ở độ tuổi sớm hơn ở các nước đang phát triển. Triệu chứng chính là khó thở và phù phổi do gắng sức.
Xơ vữa động mạch ngoại vi: nguyên lý nội khoa
Đo áp lực và siêu âm Doppler mạch ngoại vi trước và trong khi hoạt động nhằm định vị chỗ hẹp, chụp cộng hưởng từ mạch máu, chụp CT mạch máu.
